〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
腰を曲げると痛い原因と対処法
公開日:2026/03/13
更新日:2026/00/00
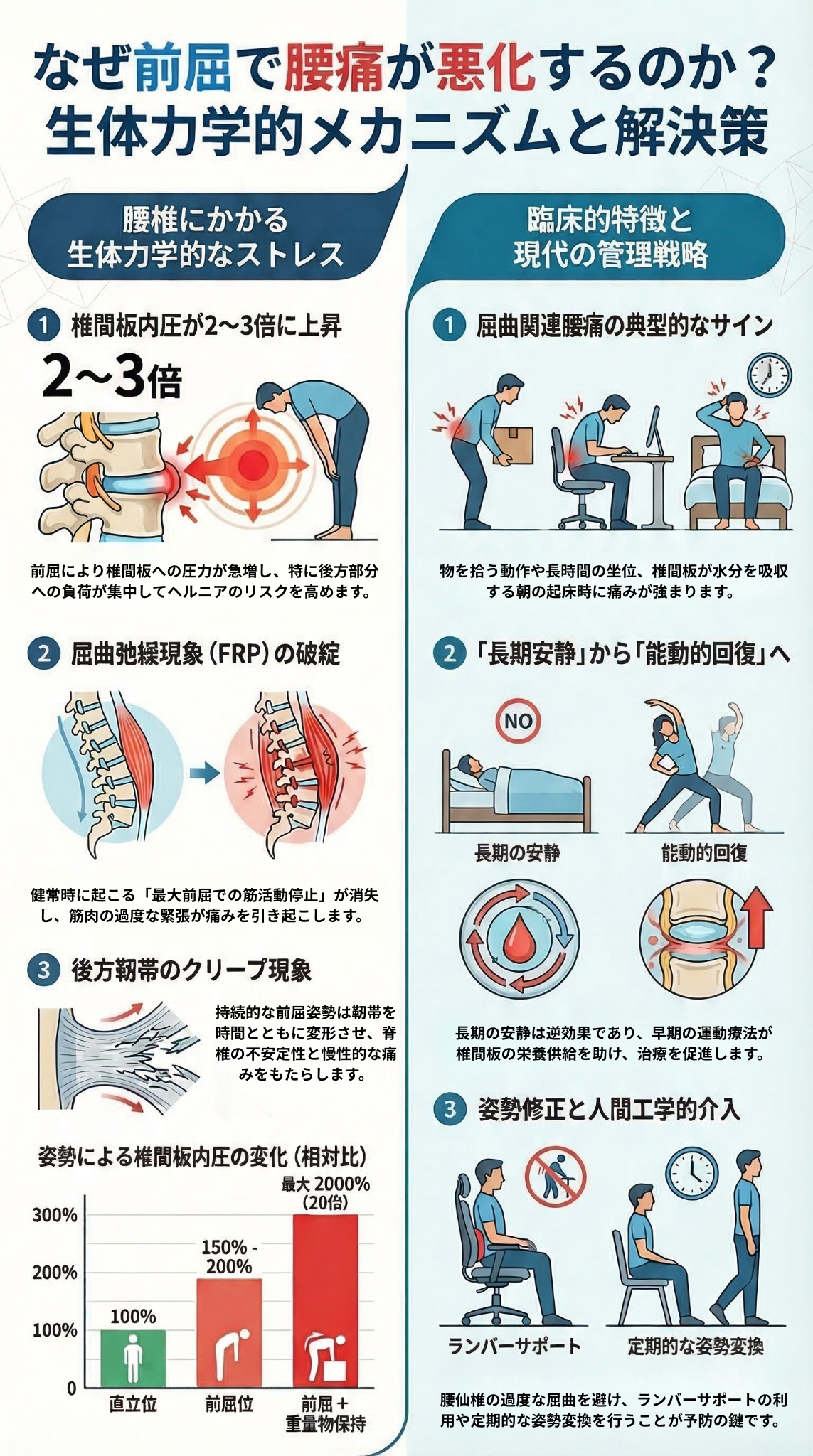
前屈動作に伴う屈曲関連腰痛をテーマに、その生体力学的メカニズムと歴史的な研究の変遷を包括的に解説したレポートです。
前屈時に生じる椎間板内圧の上昇や靭帯への張力、さらに筋肉の活動が休止する屈曲弛緩現象といった身体的変化が、痛みの発生に深く関与していることを示しています。
研究の歴史については、1930年代の椎間板ヘルニアの発見から、現代の生物心理社会的モデルへの進化までが詳細に記述されています。
治療面では、かつての長期安静を推奨する考え方から、早期の活動再開や運動療法を重視する能動的なアプローチへの転換が強調されているのが特徴です。
最終的に、これらの科学的根拠に基づいた姿勢修正や人間工学的介入が、現代の腰痛管理において極めて重要であると結論付けています。
目次
前屈動作(屈曲)で腰痛が悪化する生体力学的な理由には、主に椎間板、靭帯、筋肉、椎間関節の4つの要素における物理的負荷と、それらの複雑な相互作用が関与しています。具体的には以下のメカニズムが挙げられます。
前屈動作時には、椎間板の内部にかかる圧力(椎間板内圧)が立位時の約2〜3倍に増加します。特に重量物を持ち上げるような動作では、体重の最大20倍もの力が腰部筋肉に作用することが報告されています。
すでに変性が進んでいる椎間板の場合、前屈の負荷がかかると後方領域に最も高い応力が集中し、線維輪(椎間板の外層)の圧縮ひずみが後方端で大きくなります。このような反復的な屈曲負荷や持続的な前屈姿勢は、椎間板の疲労損傷や、後方への椎間板ヘルニアを引き起こす主な原因となります。
前屈動作中は、後方靭帯複合体(後縦靭帯、黄色靭帯、棘間靭帯、棘上靭帯など)に非常に高い張力がかかります。最大まで前屈した状態では、筋肉に代わってこれらの靭帯が脊椎の安定性を維持する主要な構造となります。
しかし、前屈姿勢が長く続くと**「クリープ」と呼ばれる靭帯の時間依存的な変形(伸び)**が発生し、一時的な脊椎の不安定性をもたらします。さらに、反復的な微小外傷によって靭帯が完全に断裂する前の段階(亜破綻損傷)に至ると、関節の位置覚などのセンサー機能(固有受容感覚)が低下し、筋肉の制御不全や慢性的な痛みを引き起こします。
健常者が最大まで前屈すると、腰の筋肉(脊柱起立筋など)の活動が一時的に消失し、負荷が靭帯や椎間板などの受動的構造に移行する**「屈曲弛緩現象(FRP)」**が起こります。
ところが慢性腰痛の患者では、この現象が消失したり変化したりすることが多く、筋肉の保護的なスパズム(異常な収縮)や神経筋制御の変化が生じて痛みを悪化させます。
また、筋疲労が蓄積すると運動を制御するパターンが変化し、特定の椎間板(特にL4-S1レベル)において生体力学的な連動性が失われ、さらなる椎間板変性を招きます。
背骨の後方にある椎間関節は、前屈動作時に関節面が分離し、関節を包む袋(関節包)が強く緊張します。
このとき、前屈に対する抵抗力は骨の構造ではなく、主に関節靭帯によって提供されるため組織に負荷がかかります。
椎間板の変性によってこの椎間関節への負荷はさらに増加し、逆に椎間関節が変性すると椎間板への応力分布が異常になるという悪循環が形成され、疾患を進行させます。
前屈動作時の腰痛は、これらの一つの構造の単独の問題ではなく、椎間板、椎間関節、靭帯、筋肉が「機能的脊椎単位」として相互に影響を与え合った結果として引き起こされています。
椎間板への負担を減らし、腰痛を予防・管理するためには、日常生活における姿勢の修正や適切な動作の習得が不可欠です。具体的なコツとして、以下の4つのポイントが推奨されています。
長時間の座り姿勢は、椎間板への持続的な圧縮負荷や、後方靭帯のクリープ(変形)、筋活動の低下をもたらすため注意が必要です。
座る際は、腰椎の自然なカーブ(前弯)を維持するために、ランバーサポートを使用することが推奨されています。また、同じ姿勢を長く続けず、30〜60分ごとに立位での休憩を取り、定期的に姿勢を変換することが、椎間板への持続的な負担を断ち切るコツです。
前屈動作は、椎間板内圧を立位の約2〜3倍に著しく上昇させます。そのため、過度な前屈姿勢を避けるために作業台やデスクの高さを適切に調整することが重要です。
習慣的な腰部と骨盤の屈曲(前屈み姿勢)は腰痛の原因になりやすいため、姿勢を意識して修正することが治療や予防につながります。
長時間の前屈作業が避けられない環境では、組織のクリープを減少させる「受動的外骨格(アシストスーツなど)」の使用も予防に有用であると示されています。
重量物を持ち上げる動作では、体重の最大20倍もの力が腰部の筋肉(特に腸腰筋)に作用し、下部腰椎に極めて大きなストレスがかかります。
過度に腰を曲げた状態での強い背筋の収縮は、椎間板ヘルニア(脱出)を引き起こす危険性があります。
腰椎への負担を防ぐためには、手作業による材料取り扱いにおいて適切な持ち上げ技術を学び、実践することが非常に重要です。
腰痛が生じた場合でも、長期の安静や不活動は回復において有害となります。
可能な限り早期に通常の活動を再開し、大筋群を動かすことで、椎間板への栄養供給が促進され、治癒が改善します。
日常のケアとして、多裂筋や腹横筋などの深層筋を活性化させる「体幹安定化運動」や、腰椎および股関節の可動域を改善する「柔軟性運動」を取り入れることで、椎間板を外部から保護し、過度な負担を減らすことができます。
- 痛みを防ぐための保護的スパズム(防御反応): 腰痛がある状態では、痛みを避けたり、ダメージを受けた脊椎(背骨)や椎間板をさらなる負荷から守ったりするために、筋肉が無意識に緊張し続けます。そのため、本来であれば筋肉の負荷が靭帯などの受動的構造に移行してリラックスすべき最大前屈時でも、筋肉が活動を休止できなくなります。
- 靭帯の微小損傷に伴うセンサー機能の低下(神経筋制御の異常): 反復的な負荷や持続的な前屈姿勢により、背骨を支える靭帯に「サブフェイリャー(亜破綻)損傷」と呼ばれる微細な損傷が生じることがあります。靭帯が損傷を受けると、関節の位置や動きを脳に伝えるセンサー(固有受容感覚)が障害されます。その結果、筋肉を正しくオン・オフする制御機能が破綻し、背骨の不安定性を補うために筋肉が常に働き続けてしまうと考えられています。
- 筋疲労による運動パターンの変化: 筋肉が疲労した状態では、力を発生させる能力が低下し、運動を制御するパターンそのものが変化してしまいます。慢性腰痛患者では伸筋群(背筋など)の萎縮が観察されることも多く、疼痛による活動制限や神経筋制御の変化が合わさることで、正常な弛緩が起こらなくなります。
屈曲弛緩現象の消失は、傷ついたり不安定になったりした腰の構造を無意識のうちに守り、安定させようとする神経と筋肉の異常な代償作用(かばう動き)の現れであると言えます。
靭帯の「クリープ現象(時間依存性の変形)」が起きると、背骨には**「一時的な不安定性」**が生じます。
- 前屈姿勢における靭帯の重要性: 最大まで前屈した状態では、背骨の後方にある靭帯複合体(後縦靭帯、黄色靭帯、棘間靭帯、棘上靭帯など)が、背骨の安定性を維持するための主要な構造として機能します。
- クリープによる一時的な不安定化: 長時間の座り姿勢や持続的な前屈姿勢によってこれらの靭帯に高い張力がかかり続けると、靭帯が時間とともに伸びて変形する「クリープ現象」が引き起こされ、背骨をしっかり支えられなくなるため一時的な不安定性をもたらします。
- 感覚・筋肉の制御異常に伴う慢性的な不安定性へ: 持続的な負荷や反復的な微小な外傷によって、靭帯が完全に断裂する一歩手前の「サブフェイリャー(亜破綻)損傷」という状態に陥ることがあります。こうなると、関節の位置や動きを脳に伝えるセンサー(固有受容感覚)が障害され、背骨を支えるための筋肉の制御機能まで破綻してしまいます。その結果、一時的なものにとどまらず、慢性的な背骨の不安定性と痛みが生じることになります。
クリープ現象は単に靭帯が物理的に緩むだけでなく、神経や筋肉による背骨の安定化メカニズム(神経筋制御)にも連鎖的に悪影響を及ぼすきっかけとなります。
慢性腰痛における「神経筋制御の異常」を改善するためには、**「運動療法」**を中心としたリハビリテーションが推奨されています。
資料によると、運動療法の効果は単に筋力や柔軟性を高めることにとどまらず、神経と筋肉の連動性(神経筋制御)そのものを改善する多面的な効果があると明記されています。
- 体幹安定化運動: 多裂筋や腹横筋などの「深層筋(インナーマッスル)」を活性化させることを目的とした運動です。背骨の安定性を担う筋肉を正しく働かせるため、神経筋制御の改善に直結します。
- 柔軟性運動: 腰椎(腰の背骨)や股関節の可動域を改善し、柔軟でスムーズな動きを取り戻します。
- 筋力強化運動: 脊柱起立筋(背筋)や腹筋群などの大きな筋肉を強化し、外部の負荷から腰を守る力を高めます。
- 有酸素運動: 全身のコンディショニングを整えるとともに、痛みに対する抵抗力(疼痛閾値)を向上させる効果があります。
現代の腰痛治療において長期の安静が避けられ、早期の活動再開が推奨されるようになった最大の理由は、**「長期の不活動(安静)が治癒を遅らせ、かえって有害である」**ということが医学的に明らかになったためです。
1985年のNachemsonによる研究などを契機に、腰痛管理の考え方は「動かさずに固定する」ことから「能動的に回復させる」方向へとパラダイムシフトを遂げました。
- 椎間板への栄養供給と治癒の促進: 大筋群(大きな筋肉)を能動的に動かすことで、椎間板への栄養供給が促され、組織の治癒が改善されます。前回の会話でも触れた通り、適度な運動による圧力変動が椎間板の健康維持には不可欠です。
- 痛みを和らげる物質の分泌: 運動によって、痛みを軽減する働きを持つ「エンケファリン」という物質の分泌が刺激され、自己治癒力を高めます。
- 神経筋制御の正常化: 運動療法は単なる筋力強化や柔軟性アップにとどまらず、これまでの会話でも解説した「神経筋制御の異常(筋肉の異常な緊張やセンサー機能の低下)」を改善する効果があります。
- 恐怖回避行動の減少: 「動かすと痛いのではないか」という動くことに対する恐怖心(恐怖回避行動)を軽減し、心理社会的要因の改善にもつながります。
このような理由から、現代の保存療法では**「可能な限り早期に通常の活動を再開すること」**が基本原則として確立されています。痛みを適切に管理しながら、体幹安定化運動や柔軟性運動などの運動療法を中心とした多面的なアプローチを行うことが、腰痛回復への最短ルートとされています。
提供された資料では、運動によって椎間板に栄養が行き渡る細胞レベルの詳細なメカニズム(拡散や浸透など)までは深く解説されていませんが、主に**「大筋群(大きな筋肉)を能動的に動かすこと」**が椎間板の栄養状態を改善する鍵になると説明されています。
腰痛の医学的理解は、過去約1世紀の間に「単なる物理的な構造の問題」から、心身両面を捉える「複雑な症候群」へと大きなパラダイムシフトを遂げました。その進化の過程は、大きく3つの段階に分けられます。
20世紀における最大の転換点は、1934年のMixterとBarrによる発表でした。
彼らは、ヘルニア化した腰椎椎間板が坐骨神経痛の主要な原因であることを証明し、これによって腰痛理解の方向性が決定づけられました。
それまで様々な原因が推測されていた腰痛や坐骨神経痛が、20世紀を通じて「椎間板の病理学的・器質的な異常」として説明されるようになり、可視的な異常や技術的診断結果を重視する**「椎間板パラダイム」が確立**しました。
1950年代から1980年代にかけては、背骨や椎間板にかかる物理的な力を解明する**「生体力学の黄金期」を迎えました。
Nachemsonによる前屈時の椎間板内圧の測定(1965年)や、Panjabiらによる靭帯のひずみ研究(1982年)、Adamsらによる死体腰椎を用いた機械的脆弱性の実験など、数々の古典的研究によって、現代の腰痛メカニズムの基礎が築かれました。さらに、1985年のNachemsonの研究により、「長期の安静から早期の活動再開(能動的回復)への転換」**という、治療法における大きなブレイクスルーもこの時期に起こりました。
1990年代に入ると、腰痛は生体力学的な要因(組織の損傷や物理的負荷)だけでは完全に説明できないことが明らかになり、「生物心理社会的モデル」へと進化しました。
1995年のAspdenらの文献などで示されたように、「動かすと痛いのではないか」という恐怖回避の感情(心理的要因)や社会的要因が、腰痛の慢性化や障害に深く関与していることが強く認識されるようになりました。
このような歴史的進化を経て、現代の腰痛管理は、単に傷んだ椎間板を治すという視点から脱却しました。
現在では、運動療法や姿勢修正による「身体的(生物学的)な生体力学の改善」にとどまらず、患者教育や認知行動療法を用いて「心理社会的要因」にも対処する多面的かつ患者中心の包括的なアプローチが不可欠であると結論づけられています。
「生物心理社会的モデル」に基づいた治療法は、腰痛を単なる「組織の物理的な損傷(生物学的要因)」としてだけでなく、患者の心理状態や社会環境などの要因が複雑に絡み合ったものとして捉え、**「多面的かつ患者中心のアプローチ」**を行うのが特徴です。
[1] Selby, M., et al. (2019). Modern Medical Consequences of the Ancient Evolution of a Long, Flexible Lumbar Spine. The Journal of the American Osteopathic Association, 119(11). https://doi.org/10.7556/JAOA.2019.105
[2] Gakuu, L. N. (2015). A brief history of low back pain: yesterday-today-tommorow. East African Orthopaedic Journal, 9(1). https://doi.org/10.4314/EAOJ.V9I1
[3] Js, M. (1983). Sciatica and the lumbar disk syndrome: a historic perspective. Southern Medical Journal, 76(2), 232-238. https://doi.org/10.1097/00007611-198302000-00022
[4] Hirsch, C., & Nachemson, A. (1954). New observations on the mechanical behavior of lumbar discs. Acta Orthopaedica Scandinavica, 23(4), 254-283. https://doi.org/10.3109/17453675408991217
[5] Nachemson, A. (1965). The Effect of Forward Leaning on Lumbar Intradiscal Pressure. Acta Orthopaedica Scandinavica, 35(1-4), 314-328. https://doi.org/10.3109/17453676508989362
[6] Panjabi, M. M., et al. (1982). Physiologic strains in the lumbar spinal ligaments. An in vitro biomechanical study 1981 Volvo Award in Biomechanics. Spine, 7(3), 192-203. https://doi.org/10.1097/00007632-198205000-00003
[7] Allan, D. B., & Waddell, G. (1989). An historical perspective on low back pain and disability. Acta Orthopaedica Scandinavica, 60(S234), 1-23. https://doi.org/10.3109/17453678909153916
[8] Larsen, K. (2018). Common low back pain, is it really a mystery?
[9] Xi, Y., et al. (2025). Fatigue-induced biomechanical decoupling at L4-S1 discs: mechanism of disc degeneration in chronic low back pain. BMC Musculoskeletal Disorders, 26(1). https://doi.org/10.1186/s12891-025-09238-y
[10] Young, C. C., et al. (2025). A Biomechanics Analysis of Diagnosing Chronic Lumbago. https://doi.org/10.21203/rs.3.rs-6897235/v1
[11] Mosbah, A., et al. (2018). Anisotropic response of the Holzapfel's constitutive model for the lumbar spine considering degenerative conditions. Epitoanyag-Journal of Silicate Based and Composite Materials, 70(2), 54-59. https://doi.org/10.14382/EPITOANYAG-JSBCM.2018.20
[12] Adams, M. A., & Hutton, W. C. (1982). Mechanical Factors in the Etiology of Low Back Pain. Orthopedics, 5(11), 1461-1465. https://doi.org/10.3928/0147-7447-19821101-07
[13] Twomey, L., & Taylor, J. (1988). Sustained flexion loading, rapid extension loading of the lumbar spine, and the physical therapy of related injuries. Physiotherapy Practice, 4(3), 129-137. https://doi.org/10.3109/09593988809159063
[14] Shi, L., et al. (2021). The biomechanical effect of the relevant segments after facet-disectomy in different diameters under posterior lumbar percutaneous endoscopes: a three-dimensional finite element analysis. Journal of Orthopaedic Surgery and Research, 16(1), 738. https://doi.org/10.1186/S13018-021-02733-7
[15] Yin, J., et al. (2020). Effect of facet-joint degeneration on the in vivo motion of the lower lumbar spine. Journal of Orthopaedic Surgery and Research, 15(1), 340. https://doi.org/10.1186/S13018-020-01826-Z
[16] Yang, H., et al. (2020). Facet joint parameters which may act as risk factors for chronic low back pain. Journal of Orthopaedic Surgery and Research, 15(1), 185. https://doi.org/10.1186/S13018-020-01706-6
[17] Middendorf, J. M., et al. (2022). The Lumbar Facet Capsular Ligament Becomes More Anisotropic and the Fibers Become Stiffer with Intervertebral Disc and Facet Joint Degeneration. Journal of Biomechanical Engineering-Transactions of The ASME, 144(12), 121006. https://doi.org/10.1115/1.4056432
[18] Oo, W. M., et al. (2024). Pathomechanisms, Pathophysiology and Biomechanics of Degenerative Spine Disease: A Review of Literature. Journal of Medical Science and Clinical Research, 12(3), 138-147. https://doi.org/10.47191/ijmscrs/v4-i03-21
[19] Panjabi, M. M. (2006). A hypothesis of chronic back pain: ligament subfailure injuries lead to muscle control dysfunction. European Spine Journal, 15(5), 668-676. https://doi.org/10.1007/S00586-005-0925-3
[20] Zou, J., et al. (2026). Passive Exoskeletons Reduce Low-Back Passive Tissue Creep. Human Factors, 68(3), 789-801. https://doi.org/10.1177/00187208251388336
[21] Colloca, C. J., & Hinrichs, R. N. (2005). The Biomechanical and Clinical Significance of the Lumbar Erector Spinae Flexion-Relaxation Phenomenon: A Review of Literature. Journal of Manipulative and Physiological Therapeutics, 28(8), 623-631. https://doi.org/10.1016/J.JMPT.2005.08.005
[22] McGorry, R. W., et al. (2012). Flexion relaxation and its relation to pain and function over the duration of a back pain episode. PLOS ONE, 7(6), e39207. https://doi.org/10.1371/JOURNAL.PONE.0039207
[23] Adams, M. A., et al. (2002). The Biomechanics of Back Pain. Edinburgh: Churchill Livingstone.
[24] Dolan, P., & Adams, M. A. (2000). Biomechanical Factors Affecting The Disc. The Journal of Orthopaedic Medicine, 22(1), 2-6. https://doi.org/10.1080/1355297X.2000.11736091
[25] Ibarz, E., et al. (2013). Instability of the lumbar spine due to disc degeneration. A finite element simulation. Advances in Bioscience and Biotechnology, 4(4), 548-556. https://doi.org/10.4236/ABB.2013.44072
[26] Hauser, R. A., et al. (2022). Lumbar instability as an etiology of low back pain and its treatment by prolotherapy: A review. Journal of Back and Musculoskeletal Rehabilitation, 35(4), 701-712. https://doi.org/10.3233/bmr-210097
[27] Nachemson, A. L. (1985). Advances in low-back pain. Clinical Orthopaedics and Related Research, 200, 266-278. https://doi.org/10.1097/00003086-198511000-00031
[28] Merwe, A. V. D. (2007). A systematic review of exercises, used in a workplace setting, for the management of occupational lower back pain. Master's thesis, University of the Western Cape.
[29] Kastelic, K., et al. (2018). Sitting and Low Back Disorders: An Overview of the Most Commonly Suggested Harmful Mechanisms. Collegium Antropologicum, 42(3), 157-162.
[30] Potvin, J. R. (2008). 2008 ISEK Congress Keynote Lecture Occupational spine biomechanics: A journey to the spinal frontier. Journal of Electromyography and Kinesiology, 18(6), 891-899.
[31] Stinchfield, F. E., et al. (1955). Clinical significance of the transitional lumbosacral vertebra: relationship to back pain, disk disease, and sciatica. JAMA, 157(4), 327-332. https://doi.org/10.1001/JAMA.1955.02950300035007
[32] Lutz, G. K., et al. (2003). Looking Back on Back Pain: Trial and Error of Diagnoses in the 20th Century. Spine, 28(16), 1899-1905. https://doi.org/10.1097/01.BRS.0000083365.41261.CF
[33] Weisser, G. (1985). Historische Aspekte der lumbalen Bandscheibenerkrankung. In Die lumbale Bandscheibenerkrankung (pp. 1-8). Berlin: Springer. https://doi.org/10.1007/978-3-642-70476-5_2
[34] Stokes, I. A., et al. (1981). 1980 Volvo award in clinical sciences. Assessment of patients with low-back pain by biplanar radiographic measurement of intervertebral motion. Spine, 6(3), 233-240. https://doi.org/10.1097/00007632-198105000-00005
[35] Jayson, M. I. V. (Ed.). (1993). The Lumbar Spine and Back Pain (4th ed.). Edinburgh: Churchill Livingstone.
[36] Aspden, R. M., & Porter, R. W. (Eds.). (1995). Lumbar Spine Disorders: Current Concepts. Singapore: World Scientific. https://doi.org/10.1142/9789812831156
[37] Mostafa, E. (2023). The Role of Biomechanics in Understanding Low-Back Pain: A Review of Mechanisms, Assessment, and Treatment Strategies. OSF Preprints. https://doi.org/10.31219/osf.io/8dxjz
[38] Pourahmadi, M. R., et al. (2017). Kinematics of the Spine During Sit-to-Stand Movement Using Motion Analysis Systems: A Systematic Review of Literature. Journal of Sport Rehabilitation, 27(3), 262-273. https://doi.org/10.1123/JSR.2017-0147
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




