〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
【警告】その腰痛、ヘルニア、狭窄症、すべり症の治療、もう古いかも? 新しい概念と治療アプローチの革新
公開日:2026/05/02
更新日:2026/00/00
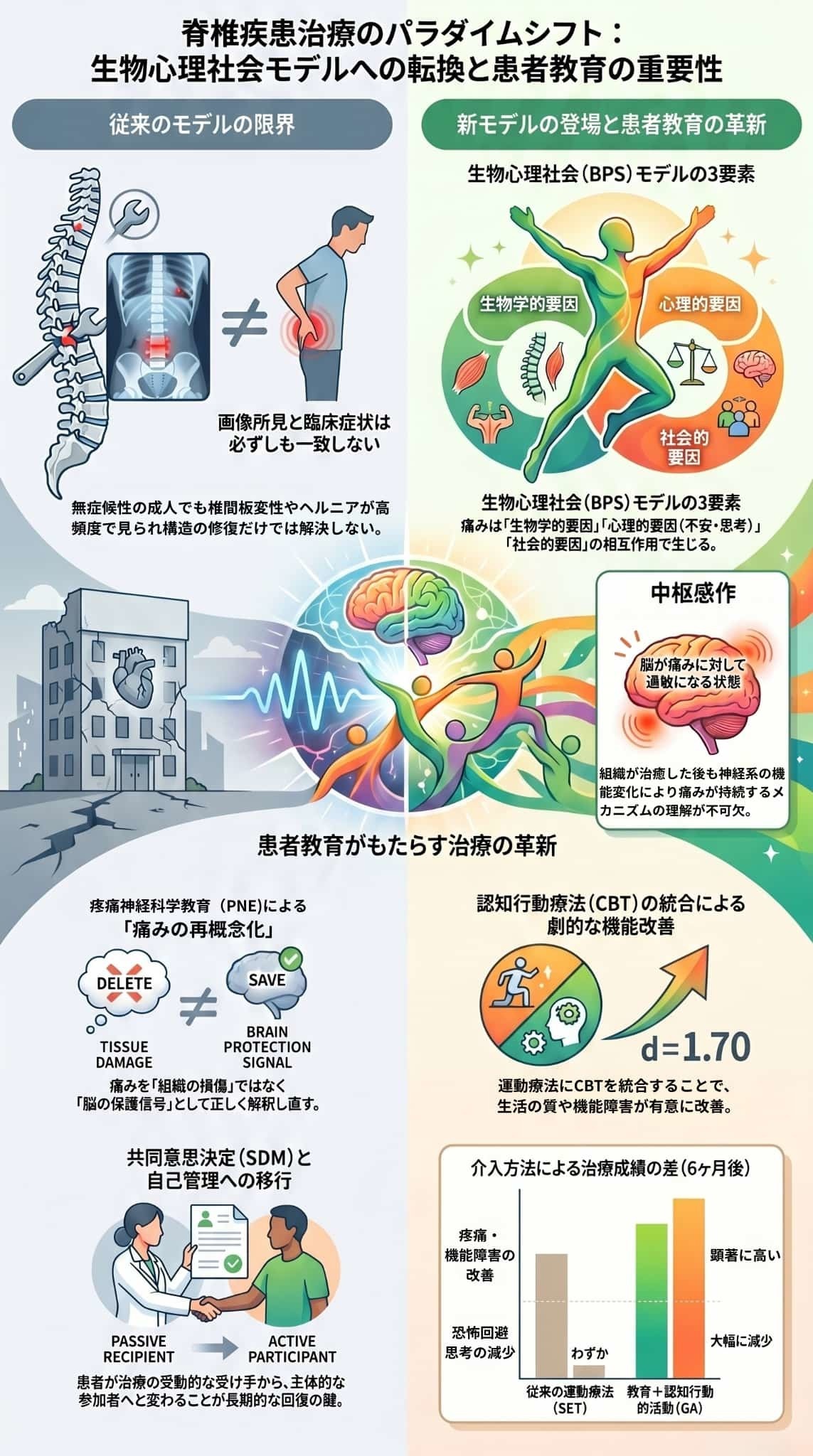
腰痛・坐骨神経痛の常識は、今、劇的にアップデートされました。ヘルニアや狭窄症などの疾患モデルが『新概念』へとシフトしたのです。古い常識を捨て、この新しい視点を取り入れること。それこそが、痛みに苦しむ患者さんに最も利益をもたらす唯一の道です。
腰痛や坐骨神経痛などの脊椎疾患における従来の常識を覆す新しい治療概念を解説しています。
最新の科学では、痛みは単なる骨や神経の異常だけでなく、心理的ストレスや社会的環境が複雑に絡み合って生じると定義されています。
そのため、手術や薬物療法に頼りすぎず、脳の過敏状態(中枢感作)を整えるための正しい知識提供や運動療法が重視されています。
患者自身が痛みのメカニズムを正しく学び、主体的にリハビリへ参加することが、長期的な回復と生活の質を向上させる鍵となります。
最終的には、医療者と患者が協力して方針を決める共同意思決定の重要性が説かれています。
目次
脊椎疾患における「新しい概念と新しい治療」は、従来の「生物医学モデル」から「生物心理社会モデル」へとパラダイムシフトしている点に最大の根本的な違いがあります。
両者の違いは、具体的に以下のようになります。
- 従来の概念(生物医学モデル):
痛みを組織の損傷や構造的な異常(椎間板の変性、ヘルニア、狭窄など)の直接的な結果として捉えます。画像診断などで病変を特定し、それと症状の間に単純な因果関係があると見なしてきました。
- 新しい概念(生物心理社会モデル・最新の疼痛科学):
痛みや機能障害は、構造の異常という「生物学的要因」だけでなく、痛みに対する恐怖や破局的思考などの**「心理的要因」、そして職業環境や社会的支援などの「社会的要因」が複雑に相互作用して生じると考えます。
また、慢性疼痛は単なる組織損傷の結果ではなく、中枢神経系が過敏になる「中枢感作」など、であることが分かっています。多くの無症候性の人でも画像上はヘルニアなどが見つかるように、「構造的な異常=痛みの原因」とは限らない(構造と症状の乖離)**という前提に立ちます。
- 従来の治療:
画像上の構造的・生理学的な異常を同定し、それを手術や薬物療法などで修復・修正することに焦点が当てられていました。患者は医療者から提供される治療を**「受動的」**に受ける立場になりがちでした。
- 新しい治療:
構造の修復だけではなく、以下のような患者の全体的な機能や生活の質(QOL)の改善を目指す包括的なアプローチへと移行しています。- 痛みの再概念化と患者教育(PNEやCBT): 痛みを「組織の損傷を示す指標」から「神経系の過敏な保護反応(危険信号)」へと解釈を変えさせる疼痛神経科学教育(PNE)や、認知行動療法(CBT)を行います。これにより、患者の痛みに対する過度な恐怖心や回避行動を和らげます。
- 能動的参加と自己管理(アクティブアプローチ): 患者を治療の受動的な受け手ではなく「能動的な参加者」として位置づけます。患者自身が自己効力感(自分自身で対処できるという自信)を獲得し、自己管理能力を高めることを重視します。
- 集学的疼痛管理: 医師だけでなく、理学療法士や心理士、看護師など複数の専門職が協働し、医学的治療、運動療法、心理的介入、患者教育などをパッケージとして統合的に提供します。
- 保存療法の優先とリスク層別化: 手術療法の長期的な成績は保存療法と類似していることが多く、合併症リスクも伴うため、手術適応が見直され保存療法が優先的に推奨されています。また、患者の心理社会的リスク(イエローフラッグ)を評価するツールを用い、リスクの高さに応じて治療レベルを最適化する「層別化アプローチ」が行われます。
- 痛みの再概念化と患者教育(PNEやCBT): 痛みを「組織の損傷を示す指標」から「神経系の過敏な保護反応(危険信号)」へと解釈を変えさせる疼痛神経科学教育(PNE)や、認知行動療法(CBT)を行います。これにより、患者の痛みに対する過度な恐怖心や回避行動を和らげます。
総じて、従来は**「痛みの原因である構造的異常を医療者が治す」というアプローチだったのに対し、新しい治療は「痛みに関わる心身・社会的要因を紐解き、患者自身が主体的に痛みを管理し、生活の質を向上できるよう医療チームで支援する」**という形へ根本的に変わっています。
従来の生物医学モデルから新しい生物心理社会モデルへとパラダイムシフトが起きた背景には、主に以下の4つの要因があります。
従来のモデルは「痛みの原因は構造的な異常である」という前提でしたが、多くの研究によって、痛みがない無症候性の成人でも椎間板変性やヘルニアが高頻度で観察されることが判明しました。
逆に、重度の症状を抱えているのに画像所見は軽度であるケースも珍しくなく、痛みは単純な構造的病変の因果関係だけでは説明できないことが明らかになりました。
構造的な異常の修復を目的とした手術を行っても、長期的(1年以上)に見ると保存療法(手術をしない治療)と比べて治療成績の差が縮小し、類似していることが報告されるようになりました。
つまり、物理的な構造問題を解決しても、それだけでは必ずしも長期的な症状改善にはつながらないという限界が示されました。
「中枢感作」と呼ばれる、中枢神経系が過敏になり通常では痛まないような刺激にも過剰に反応してしまう現象の理解が深まりました。
これにより、慢性疼痛は単なる組織損傷の結果ではなく、組織の損傷が治癒した後も中枢神経系の機能的変化によって痛みが持続する複雑な現象であることが分かってきました。
痛みに対する強い恐怖心(恐怖回避行動)や「この痛みは最悪だ」と思い詰める破局的思考、不安、抑うつといった心理的要因や、職業環境・社会的支援などの社会的要因が、痛みの感じ方や慢性化に大きく影響することが明らかになりました。
従来のモデルではこうした心理社会的因子の影響を十分に考慮できず、痛みが慢性化するメカニズムや、治療が効きにくい理由(治療抵抗性)を説明することに限界がありました。
これらの知見が積み重なった結果、痛みや機能障害を生物学的因子(構造や炎症)だけでなく、心理的・社会的因子が複雑に相互作用して生じるものとして統合的に理解する必要性が明確になり、パラダイムシフトが促されました。
生物心理社会(biopsychosocial)モデルは、1977年にEngelによって提唱された概念で、疾患を**「生物学的要因」「心理的要因」「社会的要因」の3つが動的に相互作用した結果**として理解する統合的な枠組みです。
特に慢性疼痛や脊椎疾患の理解と管理において有用とされており、痛みや機能障害を以下の3つの要素の複雑な絡み合いによって生じるものとして捉えます。
組織の損傷、炎症、神経生理学的な変化、遺伝的な素因、身体のコンディショニングなどが含まれます。
これらは痛みの発生や維持に関与しますが、この要因単独で症状のすべてを説明することはできないと考えられています。
痛みに対する信念や期待、「この痛みは最悪だ」と思い詰める破局的思考といった「認知」、不安や抑うつ、恐怖などの「感情」、そして痛みを避けるための回避行動などの「行動」が含まれます。
これらは、患者が痛みをどう感じ、どう対処し、どの程度生活に支障をきたすか(機能障害)に大きく影響します。
仕事での要求度、家族や周囲からの社会的支援、文化的背景、医療へのアクセス、経済的な状況などが含まれます。これらは、患者が痛みをどう経験するか、治療にどう反応するか、そして社会復帰できるかどうかに影響を与えます。
従来のような痛みを単なる「身体(構造)の異常」として切り離して捉えるのではなく、患者の心や置かれている環境も含めて統合的に捉えようとするのが、このモデルの核となる考え方です。
はい、新しい治療(生物心理社会モデルに基づくアプローチ)は、ご提示いただいた慢性腰痛、坐骨神経痛、椎間板ヘルニア、脊柱管狭窄症、腰椎すべり症のいずれにおいても有効であることが示されています。
それぞれの疾患に対する有効性や適用の詳細は以下の通りです。
この分野は新しいモデルの適用が最も進んでおり、有効性が広く確立されています。痛みに対する教育(PNE)や認知行動療法(CBT)を運動療法と組み合わせた「集学的生物心理社会的リハビリテーション」は、従来の生物医学的アプローチよりも、痛みの軽減や機能障害の改善において長期的に優れた成績を示すことが多くの研究で確認されています。
神経の圧迫や炎症だけでなく、心理社会的要因が経過や治療成績に大きく影響することが分かっています。患者の心理社会的リスクを評価し、リスクの高さに応じて治療を最適化する「層別化アプローチ」が非常に有効です。
特に高リスクの患者に対しては、CBTベースの介入を含む集学的アプローチを提供することで、標準治療よりも優れた機能改善を示すことが大規模な研究で証明されています。
痛みがない人でも画像上ヘルニアが見つかることが多く、保存療法(手術をしない治療)による自然経過も良好であるため、まずは新しいアプローチを含む保存療法を優先することが推奨されています。
また、手術を受けることになった患者であっても、現代的な疼痛神経科学教育(痛みのメカニズムの教育など)を取り入れることで術後の成績が改善することが報告されており、構造の修復だけではなく心理社会的因子への対処も有効であることが示されています。
加齢に伴う構造的変化による神経圧迫とされていますが、画像上の狭窄の重症度と実際の症状の強さには弱い相関しかありません。
また、手術療法と保存療法の長期的な成績が類似していることから、心理社会的要因が症状の現れ方や治療成績に大きく影響していることが分かっています。そのため、生物心理社会的アプローチを統合した保存療法の重要性が支持されています。
すべり症による骨の「構造的な不安定性」の程度と、症状との関連は必ずしも明確ではありません。
むしろ、痛みに対する「恐怖回避信念(動かすと悪化するのではないかという恐怖)」や「破局的思考(この痛みは最悪だと思い詰めること)」といった心理的要因が、機能障害や治療成績に重要な役割を果たすことが報告されており、これらの因子に対処する新しい教育や介入が重要になります。
総じて、これらの疾患は原因となる構造的な特徴(ヘルニアや狭窄など)は異なりますが、どの疾患であっても「痛みの慢性化」や「生活の支障」には、脳の過敏化(中枢感作)や心理的・社会的要因が深く関わっているという共通点があります。
そのため、構造的な治療(手術や薬物療法)に限定せず、患者の恐怖心を取り除き、自己管理能力を高める新しい治療介入(患者教育、CBT、集学的疼痛管理など)を統合することが、より効果的で持続的な回復に繋がると推奨されています。
中枢感作(central sensitization)とは、中枢神経系(脳や脊髄)の興奮性が増大し、痛みを抑える機能(抑制機構)が弱まることで、痛み刺激に対する反応性が過剰に高まった状態を指します。簡単に言えば、神経系が「過敏なアラーム状態」に陥っている現象です。
- アロディニアと痛覚過敏を引き起こす: 中枢感作が生じると、通常であれば全く痛みを引き起こさないような軽い刺激を痛みとして感じてしまったり(アロディニア)、本来ならわずかに痛い程度の刺激に対して過剰に強い痛みを感じてしまったり(痛覚過敏)します。
- 組織損傷が治癒した後も痛みが持続する: 元のケガや組織の損傷がすでに治癒しているにもかかわらず、中枢神経系自体が機能的に変化して過敏になっているため、脳が危険信号を発し続けて痛みが持続してしまいます。つまり、慢性疼痛は単なる組織の損傷によるものではなく、中枢神経系の変化を伴う複雑な現象なのです。
- 構造と症状が一致しない理由を説明する: これまでの会話でも触れた「画像診断で見つかる構造的な異常(ヘルニアや狭窄など)の重症度と、実際の痛みの強さが一致しない」という現象(構造と症状の乖離)は、この中枢感作によって説明できます。痛みの強さは、物理的な組織の損傷具合だけでなく、神経系がどれだけ過敏になっているかに大きく左右されるためです。
このように、中枢感作は慢性疼痛の発症と維持における非常に重要なメカニズムとして認識されています。
新しい治療アプローチ(生物心理社会モデル)では、構造的な修復だけではなく、患者への教育などを通じてこの**「過敏になった神経系をいかに再調整し、落ち着かせるか」**が重要な治療のターゲットとなっています。
**痛みの神経科学教育(Pain Neuroscience Education: PNE)**とは、患者に対して痛みが起こる神経生理学的なメカニズムを教育し、痛みに対する理解や認識を根本から変容させることを目的とした治療介入です。
- 痛みの意味の再解釈: 痛みを「組織が損傷している直接的な証拠」と捉えるのではなく、「神経系が過敏になって発している保護反応(危険信号)」として解釈を変えさせます。
- 痛みと組織損傷の乖離: 画像上の構造的な異常や組織の損傷度合いが、必ずしも痛みの強さを反映するわけではないことを説明します。
- 中枢感作と神経可塑性: 慢性疼痛の背景にある「神経系の過敏化(中枢感作)」について説明するとともに、神経系には適応して変化する能力(神経可塑性)があり、症状が回復する可能性が十分にあることを伝えます。
- 心理的・社会的要因の影響: ストレスや不安などの心理的・社会的因子が、痛みの感じ方(文脈依存性)に大きく影響することを教育します。
患者が「痛み=体が壊れている」という誤解から解放されることで、以下のような幅広い改善が得られることが多くの研究で確認されています。
- 心理面の改善: 動かすことで状態が悪化するのではないかという「恐怖回避信念」や、痛みを過大に捉える「破局的思考」を有意に減少させます。
- 行動の変容: 痛みに対する恐怖が和らぐことで回避行動が減少し、身体活動への参加が促進されます。
- 痛みと機能の改善: 短期的および中期的な痛みの軽減や、日常生活における機能障害の改善をもたらします。
脊椎疾患における「心理社会的因子」は、単なる気分の問題ではなく、痛みの慢性化メカニズムや機能障害の程度、さらには治療成績を左右する極めて重要な役割を果たしています。
痛みに対する「破局的解釈(この痛みは最悪だ、治らないと思い詰めること)」が、痛みに対する強い恐怖を引き起こします。この恐怖心が、痛みを恐れて活動を避ける「回避行動」につながり、結果として身体機能の低下(デコンディショニング)や機能障害を持続させるという悪循環を生み出します。
破局的思考は、痛みを過大に捉えたり、痛みに対して無力感を感じたりする状態であり、痛みの強度や機能障害を悪化させるだけでなく、手術などの治療成績にも悪影響を及ぼす強力な因子です。
また、疼痛関連恐怖(特定の動きがまた痛みを引き起こすのではないかという恐怖)は、実際の組織損傷のレベルとは無関係に患者の活動を制限し、障害を長引かせる原因となります。
- 抑うつや不安
- 受動的な対処戦略(自分では治せないと医療者に丸投げする態度)
- 職業に対する不満や、社会的支援(家族や職場の理解など)の欠如
従来は「構造的な異常(ヘルニアなど)」だけが痛みの原因と考えられていましたが、実際にはこれらの心理的要因(痛みに対する認知や感情、行動)と社会的要因(職場環境や周囲のサポート)が複雑に絡み合い、患者が痛みをどう感じ、どのように回復していくかに決定的な影響を与えています。
そのため、現代の治療ではこれらの心理社会的因子をいち早く特定し、PNE(痛みの神経科学教育)や認知行動療法(CBT)などを用いて対処していくことが重要な治療のターゲットとなっています。
脊椎疾患における新しい治療モデル(生物心理社会モデル)において、患者教育は極めて中心的な役割を果たしており、単なる知識の伝達を超えた強力な「治療介入」として機能します。
PNEを通じて痛みを「組織損傷の証拠」から「過敏な神経系の保護反応(中枢感作など)」へと再概念化することで、患者の痛みに対する過度な恐怖(恐怖回避信念)や「この痛みは最悪だ」と思い詰める破局的思考を有意に減少させます。結果として、患者は痛みを「危険信号」ではなく「過保護な神経系の反応」として解釈できるようになり、動くことへの恐怖が和らぎ、回避行動が減って身体活動への参加が促進されます。
患者教育単独でも短期的・中期的な痛みの軽減や機能障害の改善に有効ですが、最大の効果を発揮するのは運動療法と統合した場合です。標準的な運動療法にCBTやPNEなどの教育的要素を統合して行うと、運動療法単独で行うよりも、長期的な痛みや機能障害の改善、生活の質の向上において有意に優れた成績をもたらすことが示されています。
患者教育により、患者は医療者に治してもらう「受動的な受け手」から、自分で症状をコントロールできるという「自己効力感(Self-efficacy)」を獲得します。ある質的研究では、教育を通じた治療プロセスが、患者を「孤立と放棄の経験」から「痛みに対する主体性とコントロールの獲得(自己管理への旅)」へと移行させることが示されており、この自己管理能力の向上が長期的な再発予防や医療機関への受診頻度の減少につながります。
患者教育は、保存療法(手術をしない治療)だけでなく、手術を受ける患者にも有効です。例えば、腰椎固定術を受ける高リスク(破局的思考が強い)の患者に対して術前にCBTベースの教育を提供すると、心理的な準備状態が整い、術後の痛みや機能障害がより改善することが明らかになっています。
患者が痛みの多因子性や神経科学的メカニズム、各治療の利益とリスクを正しく理解することで、医療者と患者が共に治療方針を決める「共同意思決定(SDM)」の基盤が作られます。これにより、治療に対する非現実的な期待が修正されてインフォームドコンセントの質が向上し、治療への満足度やアドヒアランス(積極的な参加と継続)が高まります。
総じて、最新の患者教育介入は、痛みに関わる脳や心、行動の悪循環を断ち切り、患者に**「痛みとともに生きるのではなく、痛みを超えて充実した生活を送る」ためのエンパワーメントをもたらす強力な手段**となっています。
近年では、オンラインやアプリなどのデジタルヘルス・テクノロジーを活用した介入も進んでおり、より多くの人がこれらの教育にアクセスしやすくなることが期待されています。
運動療法は脊椎疾患(特に慢性腰痛など)の管理における基本的な治療法ですが、これに患者教育(痛みの神経科学教育:PNEや、認知行動療法:CBTなど)を統合することで、治療効果が飛躍的に高まり、長期的な成績が改善されることが多くの研究で示されています。
運動療法単独でも一時的な痛みの軽減は期待できますが、患者教育を統合することで、その効果が中長期にわたって持続しやすくなります。 例えば、Hrkaćらの研究では、CBTと教育を統合した段階的な運動プログラムと、標準的な運動療法のみを行うグループを比較しました。介入から4週間後の時点ではどちらのグループも痛みが減少し、大きな差はありませんでした。
しかし、3ヶ月後および6ヶ月後の長期フォローアップでは、教育を統合したグループの方が、痛みの軽減、機能障害の改善、恐怖回避信念(動かすことへの恐怖)の減少、さらには背筋の持久力や可動域、生活の質の改善において、有意に優れた成績を示しました。
高齢女性の慢性腰痛患者を対象とした別の研究(Teppeiら)でも、PNEと身体活動を組み合わせた介入が、身体的な回復だけでなく、痛みに関連する恐怖や破局的思考といった「心理的なアウトカム」の改善をもたらすことが確認されています。
- 理学療法に「動機づけ強化療法(MET)」と呼ばれる教育的アプローチを統合した研究では、患者自身の内なる動機づけが高まり、自己管理能力や治療への積極的な参加が向上することが示されています。
- また、認知機能療法(CFT)を受けた患者を対象とした質的研究では、患者が「孤立と放棄の経験」から抜け出し、痛みに対する「主体性とコントロールの獲得(自己管理への旅)」へと移行することが確認されています。
従来のように「ただ運動を指導する」のではなく、教育を通じて**「なぜ痛いのか(痛みのメカニズム)」「動いても組織は傷つかない(安全である)」という理解を促しながら運動療法を行うこと**が重要です。
これにより、患者の運動に対する恐怖心が取り除かれて主体的な活動が促され、結果として単独の介入よりも優れた、持続的な回復につながるというのが、この統合アプローチの最大の強みです。
脊椎疾患における治療アプローチは、従来の「構造的異常を医療者が修復する」という生物医学モデルから、「生物学的・心理的・社会的要因を統合的に評価し、患者の全体的な機能と生活の質(QOL)を改善する」という生物心理社会モデルへと大きく変化しました。
従来、椎間板ヘルニアや脊柱管狭窄症などの構造的病変に対しては手術療法が優先的に考慮されてきました。
しかし、長期的(1年以上)な成績では手術療法と保存療法の差が縮小して類似することや、多くの脊椎疾患が自然経過で改善すること、また手術には合併症や再手術のリスクが伴うことが明らかになりました。
そのため、現在では手術適応が厳格に見直され、まずは保存療法を優先するアプローチへと移行しています。
薬物療法のみ、あるいは運動療法のみといった単一の介入ではなく、複数の専門職(医師、理学療法士、心理士、看護師など)が協働する**集学的疼痛管理(Multidisciplinary Pain Management)**が中心となっています。
これにより、医学的治療、運動療法、心理的介入(認知行動療法や痛みの神経科学教育)、そして患者教育を統合的に提供することが可能になり、単一の治療よりも優れた短期的・長期的な成績を示すことが確認されています。
患者を医療者から治療を与えられる「受動的な受け手」としてではなく、治療の「能動的な参加者」として位置づけるアクティブアプローチが重要視されています。
医療者に治してもらうのではなく、患者自身が疾患への理解を深め、自分自身で症状をコントロールできるという自信(自己効力感)を獲得し、自己管理能力を向上させることが治療の最大の目標の一つとなっています。
非ステロイド性抗炎症薬(NSAIDs)やオピオイドなどの長期的な薬物療法には、副作用や依存のリスクなどの限界があることが再認識されています。
そのため、現代の疼痛管理において薬物療法や注射療法は、「急性増悪時の短期的な症状緩和」や「運動療法に参加できるようにするための補助」といった限定的な役割として再考されています。あくまで能動的な介入(患者教育や運動療法、心理的介入)が治療の中心となるべきだとされています。
すべての患者に画一的な治療を行うのではなく、「STarT Back Tool」などのツールを用いて、患者の心理社会的要因(破局的思考や恐怖回避信念など)のリスクを評価するようになりました。
これにより、患者を低・中・高リスクに分類し、それぞれのプロファイルやリスクの高さに応じて最適な治療介入を提供する個別化(層別化)アプローチが実践されています。
医療者が一方的に方針を決定したり、形式的なインフォームドコンセントを行ったりするのではなく、**共同意思決定(Shared Decision Making: SDM)**が重視されています。
患者教育を通じて痛みのメカニズムや各治療の利益・リスクを共有し、患者自身の価値観や目標を尊重しながら、医療者と共同で治療方針を決定するプロセスへと進化しています。
これにより、患者の治療に対する現実的な期待が形成され、積極的な参加が促されます。
新しい治療モデル(生物心理社会モデル)において、薬物療法や注射療法の役割は、治療の中心から**「能動的な介入(患者教育、運動療法、心理的介入など)を支援するための補助的な役割」**へと根本的に再考されています。
- オピオイド鎮痛薬: 依存や耐性、過量投与のリスクを伴うため、使用は慎重に検討されるべきとされています。
- 非ステロイド性抗炎症薬(NSAIDs): 短期的な痛みの緩和には有効ですが、長期間使用すると胃腸障害、心血管リスク、腎機能障害などの副作用を伴うため注意が必要です。
- 筋弛緩薬や抗うつ薬: 一部の患者には有効なものの、副作用と限定的な効果のバランスを考慮する必要があります。
坐骨神経痛や神経根痛に対して硬膜外ステロイド注射や神経根ブロックなどが用いられますが、これらのエビデンスは限定的であり、長期的な効果は不明確であるとされています。そのため、すべての患者に画一的に行うのではなく、適切な患者を選択して実施し、他の治療介入と統合することが重要であると示唆されています。
- 短期的な疼痛緩和: 急性増悪時などの一時的な症状管理として用いる。
- リハビリテーションの促進: 痛みを一時的に和らげることで、患者が運動療法などの能動的なリハビリテーションに参加しやすくする。
総じて、英国疼痛学会のケアパスウェイなど最新のガイドラインでは、患者教育、運動療法、集学的介入といった**「患者が能動的に参加するアプローチ」を第一選択として優先**し、薬物や注射に依存するのではなく、それらを補助的な手段として戦略的に活用する形へとシフトしています。
層別化(リスク層別化)アプローチとは、患者の生物学的な状態だけでなく、心理社会的リスク因子(痛みに対する恐怖、破局的思考、抑うつなど)に基づいて患者を分類し、そのリスクレベルに応じて最適な個別化された治療を提供する戦略のことです。
リスクを客観的に評価するために、「STarT Back Screening Tool」などが広く用いられます。これは9項目の質問によって痛みの強さや機能障害、そして心理社会的因子を総合的に評価し、患者を「低リスク」「中リスク」「高リスク」の3つの群に分類するツールです。
坐骨神経痛患者を対象とした大規模研究(SCOPiC試験)では、層別化アプローチを用いて以下のように治療を振り分けました。
- 低リスク患者: 最小限の介入(適切な情報提供と自己管理の支援のみ)
- 中リスク患者: 理学療法による身体的な介入
- 高リスク患者: 理学療法に加え、心理的介入や患者教育を統合した「集学的生物心理社会的介入」
このように、層別化アプローチは**「過剰な治療(オーバートリートメント)を防ぎつつ、複雑な要因を抱える高リスクの患者には手厚い集学的な介入を確実に行う」**ための非常に合理的で重要な治療戦略となっています。
- 包括的評価: 痛みの原因となる生物学的な要因だけでなく、心理的要因や社会的要因を体系的に評価します。
- リスク層別化: 心理社会的リスク因子に基づいて、痛みが慢性化・重症化するリスクを分類します。
- 個別化された治療計画: 患者のプロファイル(特性やリスクレベル)に応じて、最適な介入を選択します。
- 継続的モニタリング: 治療に対する患者の反応を継続的に確認し、必要に応じて計画を調整します。
主要な腰痛管理などの臨床ガイドラインは、従来の生物医学モデルから「生物心理社会モデル」へのパラダイムシフトを反映し、推奨内容を大きく変更しています。
具体的には、各機関で以下のような変遷が見られます。
生物心理社会的アプローチを強く推奨しています。患者教育、運動療法、心理的介入を第一選択とし、画像診断や手術療法については厳選された患者のみに限定するよう推奨しています。
腰痛や神経根痛に対して段階的なアプローチを提示しており、生物心理社会的評価、患者教育、集学的介入を中心に据えています。かつて主流だった薬物療法や注射療法は「補助的な役割」へと位置づけられ、患者の能動的な介入が優先されています。
日本国内のガイドラインにおいても、生物心理社会モデルを取り入れつつあります。慢性腰痛の新たな治療戦略として認知機能療法(CFT)が紹介されるなど、日本の臨床実践でも生物心理社会的アプローチの重要性が強調されるようになっています。
慢性疼痛を一つの疾患として認識し、生物心理社会的アプローチに基づく包括的な管理を推奨しています。
このように、世界の主要なガイドラインは総じて「画像診断による構造的病変の特定と手術・薬物による修復」を中心とする方針から、「患者教育や心理的介入、運動療法を統合したアプローチ」を第一選択とする方向へ大きくシフトしています。
ガイドラインが推奨する「生物心理社会モデル(患者教育や心理的介入、集学的疼痛管理など)」と、実際の臨床実践との間に大きなギャップが存在する背景には、日常臨床に新しいアプローチを組み込む際の**「実装上の障壁(Implementation Barriers)」**が複雑に絡み合っていることが挙げられます。
患者側の多くは、依然として「痛み=体のどこかが壊れている(構造的病変の直接的結果)」と理解しており、病院に行けば画像診断や手術、薬物療法などで「医療者に治してもらえる」と期待しています。
そのため、新しいアプローチである「患者自身の自己管理」や「心理的要因への対処」を提示しても、患者の期待と食い違ってしまいがちです。
この患者の期待を調整し、新しい痛みの概念について共通理解を構築するには高度なコミュニケーションが求められます。
これらのギャップを埋め、ガイドラインの推奨を実際の臨床現場に根付かせるためには、単に推奨内容を提示するだけでは不十分です。医療者への継続的な教育や学際的協働の推進、一般市民への啓発による疼痛リテラシーの向上、さらには生物心理社会的アプローチを財政的に支援する「医療システムや政策の変革」といった、社会規模でのシステムレベルの取り組みが不可欠とされています。
脊椎疾患における生物医学モデルから生物心理社会モデルへのパラダイムシフトは、単なる理論的な変化にとどまらず、臨床実践に対して主に以下の5つの重要な意義をもたらしています。
痛みや機能障害を「構造的病変の直接的な結果」としてではなく、生物学的・心理的・社会的因子の複雑な相互作用として理解するようになりました。
これにより、これまでの会話でも触れた「画像所見と実際の症状が一致しない理由」や「中枢感作」の役割などを正しく認識し、痛みが慢性化するメカニズムや、従来の治療が効きにくかった理由(治療抵抗性)をより適切に説明できるようになります。
単なる「構造的な異常の修復」から、「患者の全体的な機能改善と生活の質(QOL)の向上」へと治療の目的が根本から変わりました。
これに伴い、保存療法が再評価され、複数の専門職が関わる集学的疼痛管理や、患者自身が主体となるアクティブアプローチ・自己管理支援が重視されるようになり、より効果的で持続可能な治療成績をもたらしています。
医療者と患者が共に治療方針を決める「共同意思決定(SDM)」や、個別化された治療計画、そして患者の能動的な参加が重視されるようになりました。患者が自身の疾患や治療について正しく理解し、主体的に管理に参加することで、患者の自律性や治療への満足度、アドヒアランス(治療への積極的な継続)が大きく向上します。
リスク層別化アプローチ(STarT Back Toolなど)を用いて、患者個々のニーズや心理社会的なリスクレベルに応じた適切な介入を提供できるようになりました。これにより、不必要な画像診断や長期の薬物療法、手術療法を減らすことができ、医療費の削減と患者の身体的・経済的負担の軽減が実現されます。
痛みの慢性化リスクを示す「イエローフラッグ(心理社会的因子)」を早期に特定し、それに基づく予防的な介入を行うことで、急性の腰痛などが慢性的な障害へと移行するのを未然に防ぐことが可能になります。
総じて、このパラダイムシフトの最大の臨床的意義は、単に痛みの症状を管理することにとどまらず、患者の自己効力感(自分自身でコントロールできるという自信)を高め、患者が**「痛みとともに生きるのではなく、痛みを超えて充実した生活を送ること」を可能にする、真の患者中心医療への道を開いた**という点にあります。
共同意思決定(SDM)を円滑に進めるためには、その基盤として「患者教育」を徹底することが最も重要なコツとなります。患者が自身の疾患のメカニズム(痛みの多因子性など)や、各治療の利益とリスクを正しく理解していなければ、意味のある治療決定のプロセスに参加することができないためです。
このように患者教育と5つのステップを統合してSDMを進めることで、法的要件を満たすだけの形式的なインフォームドコンセントの質が実質的に向上します。患者自身が納得して現実的な期待を持てるようになり、医療者にお任せの「受動的な受け手」から「能動的な参加者」へと意識が変わるため、治療に対する満足度やアドヒアランス(積極的な継続)が大きく高まります。
- Almeida, R. S., et al. (2023). The use of a biopsychosocial model in the treatment of patients with chronic low back pain. Patient Education and Counseling, 108117. https://doi.org/10.1016/j.pec.2023.108117
- Erp, R. M. A., et al. (2017). Back on track: chronic low back pain rehabilitation in primary care. https://doi.org/10.26481/DIS.20171222RVE
- Erp, R. M. A., et al. (2019). Effectiveness of Primary Care Interventions Using a Biopsychosocial Approach in Chronic Low Back Pain: A Systematic Review. Pain Practice, 19(2), 224-241. https://doi.org/10.1111/PAPR.12735
- Foster, N. E., et al. (2020). Stratified versus usual care for the management of primary care patients with sciatica: the SCOPiC RCT. Health Technology Assessment, 24(49). https://doi.org/10.3310/HTA24490
- Garcia, A. N., et al. (2016). Multidisciplinary biopsychosocial rehabilitation for chronic low back pain (PEDro synthesis). British Journal of Sports Medicine, 50(20), 1289-1290. https://doi.org/10.1136/BJSPORTS-2015-095413
- Gaudin, D., et al. (2017). Considerations in spinal fusion surgery for chronic lumbar pain: psychosocial factors, rating scales, and perioperative patient education—a review of the literature. World Neurosurgery, 98, 21-27. https://doi.org/10.1016/J.WNEU.2016.10.124
- George, S. Z. (2008). What is the Effectiveness of a Biopsychosocial Approach to Individual Physiotherapy Care for Chronic Low Back Pain. The Internet Journal of Allied Health Sciences & Practice, 6(1). https://doi.org/10.46743/1540-580X/2008.1179
- Goudman, L., et al. (2019). A Modern Pain Neuroscience Approach in Patients Undergoing Surgery for Lumbar Radiculopathy: A Clinical Perspective. Physical Therapy, 99(7), 933-945. https://doi.org/10.1093/PTJ/PZZ053
- Hrkać, S., et al. (2022). Comparison of supervised exercise therapy with or without biopsychosocial approach for chronic nonspecific low back pain: a randomized controlled trial. BMC Musculoskeletal Disorders, 23(1), 1008. https://doi.org/10.1186/s12891-022-05908-3
- Jurak, I., et al. (2023). Effects of Multidisciplinary Biopsychosocial Rehabilitation on Short-Term Pain and Disability in Chronic Low Back Pain: A Systematic Review with Network Meta-Analysis. Journal of Clinical Medicine, 12(23), 7489. https://doi.org/10.3390/jcm12237489
- King, R., et al. (2018). Pain Reconceptualisation after Pain Neurophysiology Education in Adults with Chronic Low Back Pain: A Qualitative Study. Pain Research & Management, 2018, 3745651. https://doi.org/10.1155/2018/3745651
- Klem, N. R., et al. (2024). A Prospective Qualitative Inquiry of Patient Experiences of Cognitive Functional Therapy for Chronic Low Back Pain During the RESTORE Trial. Qualitative Health Research, 34(11), 1049-1063. https://doi.org/10.1177/10497323241268777
- Lee, J., et al. (2013). Low back and radicular pain: a pathway for care developed by the British Pain Society. BJA: British Journal of Anaesthesia, 111(1), 112-120. https://doi.org/10.1093/BJA/AET172
- Main, C. J. (2020). Backs in the Future: A Journey Through the Spinal Landscape. Journal of Occupational Rehabilitation, 30(4), 497-510. https://doi.org/10.1007/S10926-020-09913-Y
- Marty, M., et al. (2009). Information for patients with low back pain: from research to clinical practice. Joint Bone Spine, 76(6), 614-618. https://doi.org/10.1016/J.JBSPIN.2009.09.003
- Peters, M. L., et al. (2016). Experiences of Rehabilitation Professionals with the Implementation of a Back School for Patients with Chronic Low Back Pain: A Qualitative Study. Rehabilitation Research and Practice, 2016, 6720783. https://doi.org/10.1155/2016/6720783
- Rhon, D. I., et al. (2021). Move to health-a holistic approach to the management of chronic low back pain: an intervention and implementation protocol developed for a pragmatic clinical trial. Journal of Translational Medicine, 19(1), 357. https://doi.org/10.1186/S12967-021-03013-Y
- Saragiotto, B. T., et al. (2016). Multidisciplinary Biopsychosocial Rehabilitation for Nonspecific Chronic Low Back Pain. Physical Therapy, 96(5), 736-747. https://doi.org/10.2522/PTJ.20150359
- Scarone, P., et al. (2020). A randomized controlled TRIal of cognitive BEhavioral therapy for high Catastrophizing in patients undergoing lumbar fusion surgery : the TRIBECA study. BMC Musculoskeletal Disorders, 21(1), 829. https://doi.org/10.1186/S12891-020-03826-W
- Seers, K. (2002). Review: intensive multidisciplinary biopsychosocial rehabilitation reduces pain and improves function in chronic low back pain. Evidence-Based Nursing, 5(4), 116. https://doi.org/10.1136/EBN.5.4.116
- Sj, K., et al. (2014). Multidisciplinary biopsychosocial rehabilitation for chronic low back pain (Review). Cochrane Database of Systematic Reviews.
- Teppei, A., et al. (2025). Pain neuroscience education with physical activity improves physical and psychological outcomes in older women with chronic low back pain. Scientific Reports, 15(1), 1234. https://doi.org/10.1038/s41598-025-23951-7
- Thébault, M., et al. (2024). Effectiveness of a pain neuroscience education programme on the physical activity of patients with chronic low back pain compared with a standard back school programme: protocol for a randomised controlled study (END-LC). BMJ Open, 14(1), e080079. https://doi.org/10.1136/bmjopen-2023-080079
- Valenzuela-Pascual, F., et al. (2015). The influence of a biopsychosocial educational internet-based intervention on pain, dysfunction, quality of life, and pain cognition in chronic low back pain patients in primary care: a mixed methods approach. BMC Medical Informatics and Decision Making, 15(1), 97. https://doi.org/10.1186/S12911-015-0220-0
- Vong, S. K. (2009). The effectiveness of Motivational Enhancement Therapy on physiotherapy for patients with chronic low back pain : a randomized controlled trial.
- Yambem, P., et al. (2026). A Biopsychosocial Rehabilitation Approach Integrating Cognitive Behavioural Therapy in Patients with Chronic Low Back Pain: A Case Series. International Journal of Science and Research, 13(1), 204432. https://doi.org/10.21275/sr26107204432
- 貴弘, 村上, et al. (2018). 慢性腰痛の新たな治療戦略 — Cognitive Functional Therapy の紹介—. Journal of Allied Health Sciences, 9(2), 61-68. https://doi.org/10.15563/JALLIEDHEALTHSCI.9.61
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
29(水)は祝日の為、お休みになります。
平常通り営業致します。
20(金)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




