〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
腰痛:ガイドライン(リハビリ実践編)
公開日:2026/02/12
更新日:2026/03/27
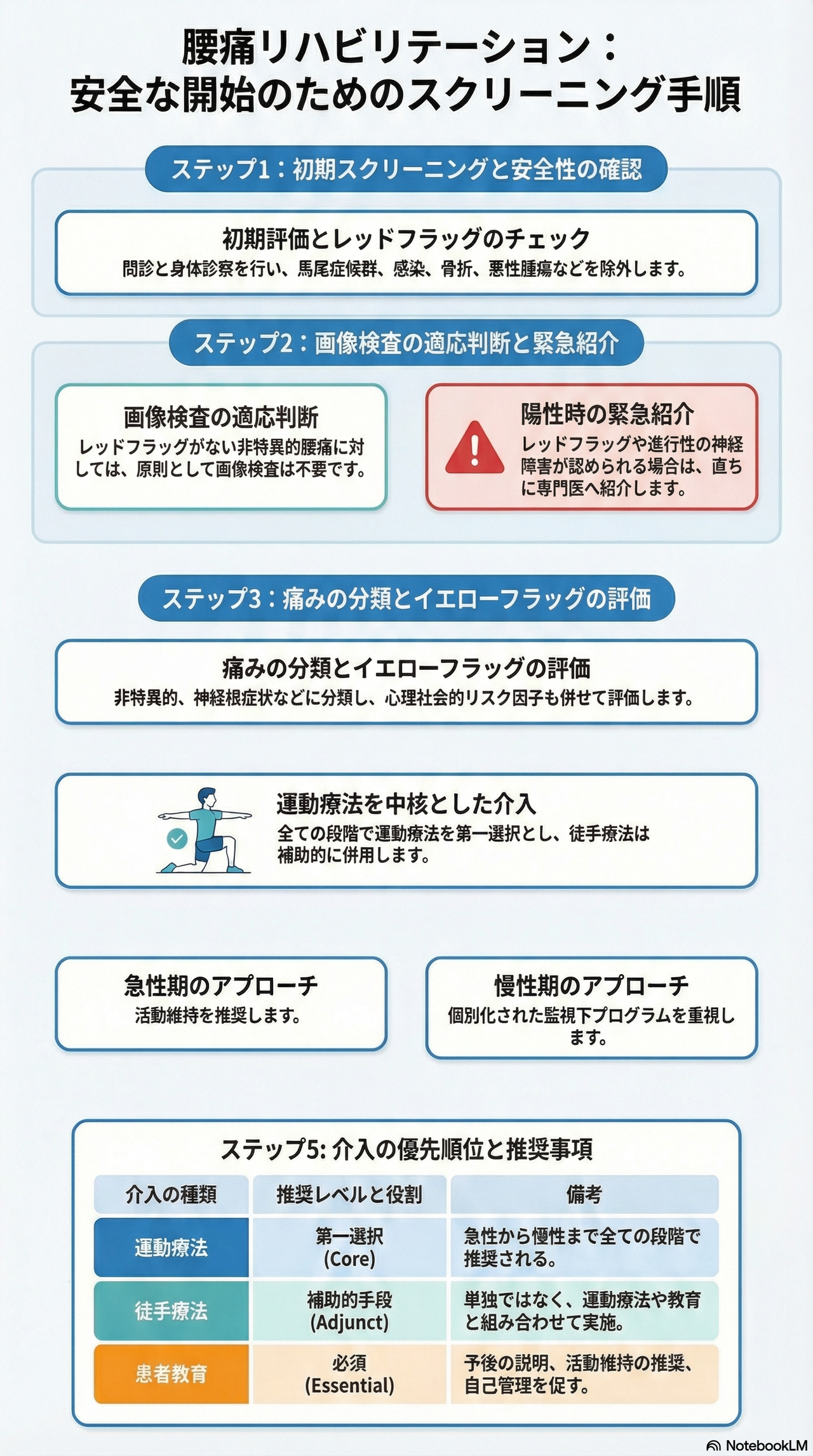
腰痛治療に関する国際的なガイドラインを要約し、効果的なリハビリテーションの指針を解説しています。治療の核心は運動療法にあり、徒手療法や心理的アプローチはあくまで補助的な手段として組み合わせることが推奨されています。
急性期には安静を避け活動を維持することが重要視される一方、慢性期には個別化された専門的なプログラムが不可欠です。
また、治療開始前には重篤な疾患を見逃さないためのスクリーニングが必須であり、安易な画像検査は推奨されていません。患者への教育や自己管理の支援も重視されており、身体機能だけでなく生活の質を改善するための包括的な指針となっています。
目次
腰痛の治療を進める上で、最も優先されるのは重篤な脊椎疾患の兆候(レッドフラッグ)のスクリーニングです。これらが疑われる場合は、通常のリハビリテーションを継続するのではなく、緊急の調査や専門医への紹介が必要となります。
以下の症状や疾患の兆候がある場合は、注意が必要です。
• 馬尾症候群: 排尿・排便障害や会陰部の感覚異常など
• 脊椎の感染症
• 脊椎骨折
• 悪性腫瘍(癌の転移など)
• 重度または進行性の神経学的欠落: 筋力の著しい低下や感覚障害の急速な悪化など
以下の項目に一つでも該当がある場合は、重大な脊椎疾患を疑い、直ちに専門的な検査・評価を受けましょう。
■ 馬尾症候群 (Cauda Equina Syndrome)
• [ ] 膀胱直腸障害(排尿困難、尿閉、失禁、便失禁)
• [ ] サドル麻痺(会陰部周辺、肛門周囲の感覚異常・消失)
• [ ] 両下肢の広範囲にわたる進行性の神経学的欠落症状(筋力低下、感覚鈍麻)
■ 脊椎感染症 (Infection)
• [ ] 原因不明の発熱、悪寒
• [ ] 最近の感染症既往(泌尿器系、皮膚、呼吸器等)
• [ ] 免疫抑制状態(薬剤使用、糖尿病等)や静脈内薬物使用歴
■ 脊椎骨折 (Fracture)
• [ ] 明らかな外傷歴(高所転落、交通事故等)
• [ ] 軽微な外傷(高齢者や骨粗鬆症患者における転倒、重量物の挙上)
• [ ] 脊柱の局所的な叩打痛、または構造的変形
■ 悪性腫瘍 (Malignancy)
• [ ] 癌の既往歴(最も高い予測値)
• [ ] 原因不明の急激な体重減少
• [ ] 安静時痛、および夜間痛による中途覚醒
• 【赤:緊急紹介】 レッドフラッグ項目への該当、または重度もしくは進行性の神経学的欠落症状が認められる場合。理学療法を直ちに中止し、専門医への緊急紹介・精密検査を最優先せよ。
• 【黄:注意・修正】 症状により機能制限が強いが、レッドフラッグは陰性の場合。表層熱感、マッサージ、モビライゼーション、および症状に応じた個別的指導(Targeted exercise)を短期間検討せよ。
• 【青:通常介入】 重大な疾患の疑いがない非特異的腰痛および安定した神経根症状。ガイドラインに基づく運動療法、教育、および段階的活動再開を主軸とせよ。
レッドフラッグが確認された場合、あるいは特定の状況下では、以下のような制限や注意が求められます。
• 画像検査の制限: レッドフラッグや重篤な基礎疾患の疑いがない限り、非特異的腰痛に対してルーチンの画像検査(レントゲンやMRIなど)は行うべきではないとされています。
• 徒手療法の禁忌・修正: レッドフラッグ、脊椎の不安定性、または進行性の神経症状がある場合、高速の徒手療法(スラスト手技など)は控えるか、修正する必要があります。リスクが確認された場合は、臨床的判断に基づき、より低負荷のモビライゼーションや代替戦略を検討します。
• 安静の回避: 急性期であっても、厳格なベッド上の安静は避け、可能な限り活動性を維持することが推奨されます。
参考文献によれば、個別の手技に関する絶対的な禁忌事項の網羅的なリストはガイドラインの要約には記載されていません。そのため、臨床家は地域のプロトコルや専門的なトレーニングに基づき、個別のリスク評価を行うことが不可欠です。また、身体的なリスクだけでなく、慢性化を予測する心理社会的リスク因子(イエローフラッグ)についても評価し、適切に対処することが重要です。
非特異的腰痛に対してルーチンの画像検査(レントゲンやMRIなど)が推奨されない主な理由は、重篤な脊椎疾患(レッドフラッグ)や深刻な基礎疾患の疑いがない限り、検査結果が治療方針の決定に寄与しないためです。
具体的な理由は以下の通りです。
ほとんどの急性腰痛は、時間の経過とともに自然に改善するという**良好な見通し(自然経過)**を持っています。そのため、初期段階で一律に画像検査を行う必要性は低いとされています。
臨床診察の主な目的は、問診と身体診察によって痛みを分類し、レッドフラッグ(馬尾症候群、感染、骨折、悪性腫瘍など)をスクリーニングすることです。これらの重大な病態が疑われない「非特異的腰痛」の場合、画像検査は臨床的な指示がない状態での不必要な高度介入とみなされます。
非特異的腰痛の第一選択は、患者への安心感の提供、活動の維持、および運動療法です。これらの推奨される治療法は画像所見に左右されるものではないため、ルーチンでの検査は推奨されません。
ガイドラインでは、臨床的な適応がないまま高度な介入(画像検査など)をルーチンで行うことを避けるよう強調しています。
このように、画像検査は特定の深刻な病態が疑われる場合に限定して行われるべきであり、それ以外の多くの腰痛においては、活動性の維持と適切な教育が優先されます。
イエローフラッグ(Yellow flags)とは、腰痛の慢性化や障害の持続を予測する心理社会的リスク因子のことです,。
参考文献に基づくと、具体的には以下のような要素がこれに関連し、評価や介入の対象となります。
- 腰痛の多くは自然に改善するという「良好な自然経過」への理解不足。
- 非現実的な回復目標の設定。
- 仕事への復帰や継続的な参加を妨げる要因。
- 身体活動の維持を妨げる心理的障壁(これに対し、活動的な状態の維持や「段階的活動」が推奨されています)。
- 痛みに対処するための適切な**対処戦略(Coping strategies)**や、活動のペースを調整する「ペーシング」の欠如。
- リハビリテーションにおける問題解決スキルの不足。
- 心理社会的な要因が生活の質に悪影響を及ぼしている状態。
これらの因子は、治療計画を立てる際の重要な評価領域(Core domains)の一つとして数えられており、信頼性の高い評価指標(Validated instruments)を用いてベースラインの確認と定期的な再評価を行うことが推奨されています。
神経根症状が疑われる場合の判断基準とプロセスは、参考文献に基づくと主に以下のステップで行われます。
診断の第一歩として、重点的な問診(病歴聴取)と身体診察を行い、腰痛を以下の3つに分類することが求められます。
• 非特異的腰痛
• 神経根症状(Radiculopathy)
• その他の分類
このプロセス(トリアージ)を通じて、痛みが単なる腰部の問題なのか、神経根への圧迫や刺激によるものなのかを判断します。
神経根症状が疑われる場合、特に以下の状態は**レッドフラッグ(重篤な脊椎疾患の徴候)**として注意深く評価する必要があります。
• 重度または進行性の神経学的欠落: 筋力の著しい低下、感覚障害の急速な悪化、反射の異常などが含まれます。
• これらの所見がある場合は、通常のリハビリテーション(理学療法)よりも、緊急の調査や専門医への紹介が優先されます。
通常の「非特異的腰痛」ではルーチンの画像検査は推奨されませんが、レッドフラッグが疑われる場合や、重篤な基礎疾患の疑いがある場合は、画像検査を検討する基準となります。
神経根症状の疑いは、その後のアプローチにも影響を与えます。
• 手技療法の修正: 神経学的な悪化(進行性の神経症状)が認められる場合は、高速の徒手療法(スラスト手技など)を控え、より低負荷のモビライゼーションに変更するか、治療戦略を修正する必要があります。
• 教育: 患者に対しては、起こりうる**「警告サイン(Warning signs)」**を説明し、症状の変化に注意を払うよう指導が行われます。
このように、**「問診と身体診察による分類」および「進行性の神経学的欠落の有無」**が、神経根症状を疑い、判断するための核心的な基準として位置づけられています。
急性と慢性の腰痛に対するリハビリテーションのアプローチには、共通して運動療法が基盤として推奨されていますが、その重点や具体的な手法には明確な違いがあります
急性期のケアでは、主に安心感の提供と活動の維持に重点が置かれます。
• 活動の維持: 厳格な安静(ベッド上安静)を避けるよう助言し、可能な限り活動的な状態を維持することが推奨されます。
• 教育と安心感: 患者に対し、腰痛の経過は一般的に良好であるという見通しを伝え、安心感を与えます。また、深刻な脊椎疾患(レッドフラッグ)の兆候や警告サインについても説明が行われます。
• 短期的な治療オプション: 症状によって機能が制限されている場合には、補完的な手段として、表層熱、マッサージ、脊椎マニピュレーション、またはモビライゼーションが短期間提供されることがあります。
慢性期(または障害が持続している場合)のアプローチは、より個別化され、専門家の監視下で行われる多角的なリハビリテーションへと移行します。
• 個別化された運動プログラム: 筋力強化、モーターコントロール(運動制御)、**段階的活動(graded activity)**など、患者一人ひとりに合わせた監視下の運動プログラムが中心となります。
• 生物心理社会的なアプローチ: 身体的な側面だけでなく、**心理社会的介入(認知行動療法の要素など)**や、多職種によるリハビリテーションの統合が推奨されます。
• 多角的パッケージ: 慢性または複雑な症例に対しては、運動療法に徒手療法や教育、認知行動療法(CBT)を組み合わせたマルチモーダル(多角的)なパッケージとして治療が提供されることが好ましいとされています。
どちらの段階においても、徒手療法や脊椎モビライゼーションは、単独で行うのではなく、あくまで運動療法の補助として組み合わせて使用されるべきであるという点が共通しています。また、治療を開始する前に、重篤な脊椎疾患(馬尾症候群、感染、骨折、悪性腫瘍など)がないかを確認するレッドフラッグのスクリーニングを行うことが、安全性の観点から不可欠です。
腰痛治療において第一選択(ファーストライン)とされる運動療法は、単一の運動を指すのではなく、患者の状態に合わせて個別化された包括的なアプローチを指します。参考文献に基づいた具体的な内容は以下の通りです。
慢性腰痛や障害が持続している場合には、以下の要素を組み合わせた監視下の運動プログラムが推奨されています。
• 筋力強化(Strengthening): 腰部を支える筋力を高めるトレーニングです。
• モーターコントロール(Motor-control / 運動制御): 体幹の安定性や、筋肉を適切に動かすためのコントロール能力を改善します。
• 段階的活動(Graded activity): 痛みへの恐怖を避けながら、活動量を段階的に増やしていく手法です。
効果的な運動療法を行うためには、以下の原則に基づいた設計が重要です。
• 漸進的負荷(Progressive loading): 患者の反応や機能的な目標に基づき、負荷を徐々に増やしていきます。
• 明確な目標設定: 回復に向けた具体的なゴールを設定します。
• 個別化と調整: 患者一人ひとりのニーズや反応に合わせてプログラムを調整(テーラリング)します。
• 専門家による監視: 可能な限り、専門家による監視下で構造化されたプログラムとして実施することが優先されます。
運動療法はクリニック内での実施にとどまらず、日常生活への統合が求められます。
• 自宅でのエクササイズ(Home exercise): 継続的な改善のために指導されます。
• ペース配分(Pacing)と対処戦略: 活動のペースを調整し、痛みに対処するための戦略を学びます。
• 活動の維持: 特に急性期においては、厳格な安静を避け、可能な限り活動的な状態を維持することが推奨されます。
特に慢性的、あるいは複雑な症例では、運動療法単体ではなく、以下の要素を組み合わせたマルチモーダル(多角的)なパッケージとして提供されることが好ましいとされています。
• 徒手療法やモビライゼーション: これらはあくまで運動療法の**補助(adjuncts)**として併用されます。
• 教育および認知行動療法(CBT)の要素: 心理社会的な側面を考慮した介入を統合します。
これらの運動療法を開始する前には、必ず重篤な脊椎疾患の兆候(レッドフラッグ)がないかを確認するスクリーニングが行われます。
神経根症状(ラディキュロパチー)が疑われる、あるいは確認された場合、一般的な非特異的腰痛への対応と比べて、**「安全性の確保」と「手技の慎重な選択」**がより重視されるようになります。
具体的には、以下のような点でアプローチが変化します。
まず、問診と身体診察によって腰痛を「非特異的腰痛」か「神経根症状」か、あるいはその他の分類に振り分けるトリアージが必須となります。この際、単なる痛みだけでなく、**重度または進行性の神経学的欠落(筋力の著しい低下や感覚障害の急速な悪化)**がないかを厳密に評価します。
神経根症状に伴い、進行性の神経症状が認められる場合は「レッドフラッグ(重篤な疾患の兆候)」とみなされます。この場合、通常のリハビリテーションを継続するのではなく、緊急の精密検査や専門医への紹介が優先されるアプローチへと切り替わります。
神経根症状がある場合、治療手技の選択には細心の注意が払われます。
• 高速の手技(スラストなど)の回避: 進行性の神経症状や脊椎の不安定性がある場合は、高速で行う徒手療法を差し控えるか、修正しなければなりません。
• 代替戦略の検討: 臨床的判断に基づき、リスクを避けるために低負荷のモビライゼーションや、より安全な代替戦略への変更が検討されます。
患者への教育内容も、リスク管理に重点を置いたものになります。
• 警告サインの説明: 患者自身が状態の変化に気づけるよう、悪化を示す**警告サイン(Warning signs)**について具体的に説明を行います。
• 活動の維持: 症状が機能を制限している場合には、それに応じた適切なアドバイスや**標的を絞った運動(Targeted exercise)**を提供し、可能な限り安静を避けて活動を維持するよう促します。
リハビリを進める際は、神経症状の反応を確認しながら**漸進的な負荷(Progressive loading)**をかけ、機能的な目標や患者の反応に基づいてプログラムを慎重に調整(テーラリング)していくことが求められます。
要約すると、神経根症状がある場合は、「進行性の症状がないか」を継続的に監視しながら、リスクの高い手技を避け、安全性が確保された範囲で運動療法や教育を組み合わせていくアプローチへと移行します。
慢性腰痛に有効な認知行動療法(CBT)的なアプローチは、単なるカウンセリングではなく、患者が自身の状態を管理し、活動を再開するための具体的な自己管理(セルフマネジメント)戦略の指導を含みます。
参考文献に基づいた具体的な内容は以下の通りです。
痛みに対する恐怖や回避行動を軽減するために、身体活動を段階的に増やしていく手法です。これにより、「動くと危険だ」という認知を、実際の活動を通じて「動いても大丈夫だ」という確信へ変容させます。
活動と休息のバランスを適切に保つための戦略です。痛みが強くなるまで無理をして動くのではなく、活動のペースを事前に調整することで、過度な症状の悪化を防ぎながら活動を継続できるようにします。
痛みを感じた際に、それに圧倒されるのではなく、適切にコントロールするための心理的な対処法を学びます。これには、痛みに対する考え方の修正や、リラクゼーション技術などが含まれます。
リハビリテーションのセッション内に以下の要素を統合します。
• 目標設定: 現実的で達成可能な回復目標(機能改善や仕事への復帰など)を具体的に設定します。
• 問題解決: 運動や活動の継続を妨げている具体的な障壁を特定し、その解決策を一緒に考えます。
慢性化や障害の持続を予測する**「イエローフラッグ」と呼ばれる心理社会的リスク因子**(例:回復への悲観的な見通し、痛みへの過度な恐怖など)をスクリーニングし、それに基づいた介入を行います。
これらの認知行動療法的な要素は、単独で行うよりも、以下のような**「マルチモーダル(多角的)なパッケージ」**として提供されることが推奨されています。
• 運動療法 + 教育/認知行動療法 +(必要に応じて)徒手療法
このようなアプローチは、専門家の監視下で構造化されたプログラムとして実施されることが望ましいとされています。
認知行動療法(CBT)を運動療法に組み合わせるアプローチは、主に慢性腰痛や障害が持続しているケースにおいて、身体的側面と心理社会的側面の両方に働きかける「多角的なパッケージ(マルチモーダル・パッケージ)」として推奨されています,。
具体的な組み合わせ方や統合のポイントは以下の通りです。
運動療法を単なる筋トレやストレッチとして行うのではなく、患者の心理状態を考慮した形で実施します。
• イエローフラッグの評価: 治療開始時に、慢性化の要因となる心理社会的リスク因子(イエローフラッグ)をスクリーニングし、それに基づいて介入を調整します。
• 段階的活動(Graded activity): 痛みへの恐怖や回避行動がある場合、認知行動療法の要素を取り入れ、活動量を段階的に増やしていくことで、身体機能の回復と同時に「動いても大丈夫だ」という自信を再構築します,。
運動プログラムの中に、認知行動療法的なセルフマネジメントの手法を組み込みます。
• 目標設定と問題解決: セッションの中で、具体的な目標設定(Goal setting)や、活動を妨げる問題への対処法(Problem solving)を一緒に考えます。
• ペーシング(Pacing): 痛みの増強を避けつつ活動を維持するために、活動のペースを調整する戦略を指導します。
• コーピング戦略(Coping strategies): 痛みに対処するための心理的な戦略を運動療法と並行して提供します。
このように、認知行動療法を運動療法に組み合わせることは、単に「運動とカウンセリングを別々に行う」ことではなく、運動を通じて患者の認知や行動に変容を促す、統合的なリハビリテーションを指します。
[1]F. Zaina et al., “A systematic review of Clinical Practice Guidelines for persons with non-specific low back pain with and without radiculopathy: Identification of best evidence for rehabilitation to develop the WHO’s Package of Interventions for Rehabilitation.,” Archives of Physical Medicine and Rehabilitation, Mar. 2023, doi: 10.1016/j.apmr.2023.02.022.
[2]S. Z. George et al., “Interventions for the Management of Acute and Chronic Low Back Pain: Revision 2021,” Journal of Orthopaedic & Sports Physical Therapy, vol. 51, no. 11, Oct. 2021, doi: 10.2519/JOSPT.2021.0304.
[3]O. Airaksinen et al., “Chapter 4. European guidelines for the management of chronic nonspecific low back pain.,” European Spine Journal, vol. 15, no. 2, Mar. 2006, doi: 10.1007/S00586-006-1072-1.
[4]A. Delitto et al., “Low Back Pain Clinical Practice Guidelines Linked to the International Classification of Functioning, Disability, and Health from the Orthopaedic Section of the American Physical Therapy Association,” Journal of Orthopaedic & Sports Physical Therapy, vol. 42, no. 4, Apr. 2012, doi: 10.2519/JOSPT.2012.42.4.A1.
[5]M. W. van Tulder et al., “European guidelines for the management of low back pain,” Acta Orthopaedica Scandinavica, vol. 73, no. 305, pp. 20–25, Jan. 2002, doi: 10.1080/000164702760379503.
[6]A. Qaseem, T. J. Wilt, R. M. McLean, and M. A. Forciea, “Noninvasive Treatments for Acute, Subacute, and Chronic Low Back Pain: A Clinical Practice Guideline From the American College of Physicians,” Annals of Internal Medicine, vol. 166, no. 7, pp. 514–530, Apr. 2017, doi: 10.7326/M16-2367.
[7]S. Somerville, “Guideline: In low back pain, nonpharmacologic treatments are recommended,” Annals of Internal Medicine, vol. 166, no. 12, p. 0, June 2017, doi: 10.7326/ACPJC-2017-166-12-062.
[8]M. J. Stochkendahl et al., “National Clinical Guidelines for non-surgical treatment of patients with recent onset low back pain or lumbar radiculopathy,” European Spine Journal, vol. 27, no. 1, pp. 60–75, Jan. 2018, doi: 10.1007/S00586-017-5099-2.
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




