〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
筋筋膜性腰痛さん向け診療ガイドライン
公開日:2026/04/09
更新日:2026/00/00
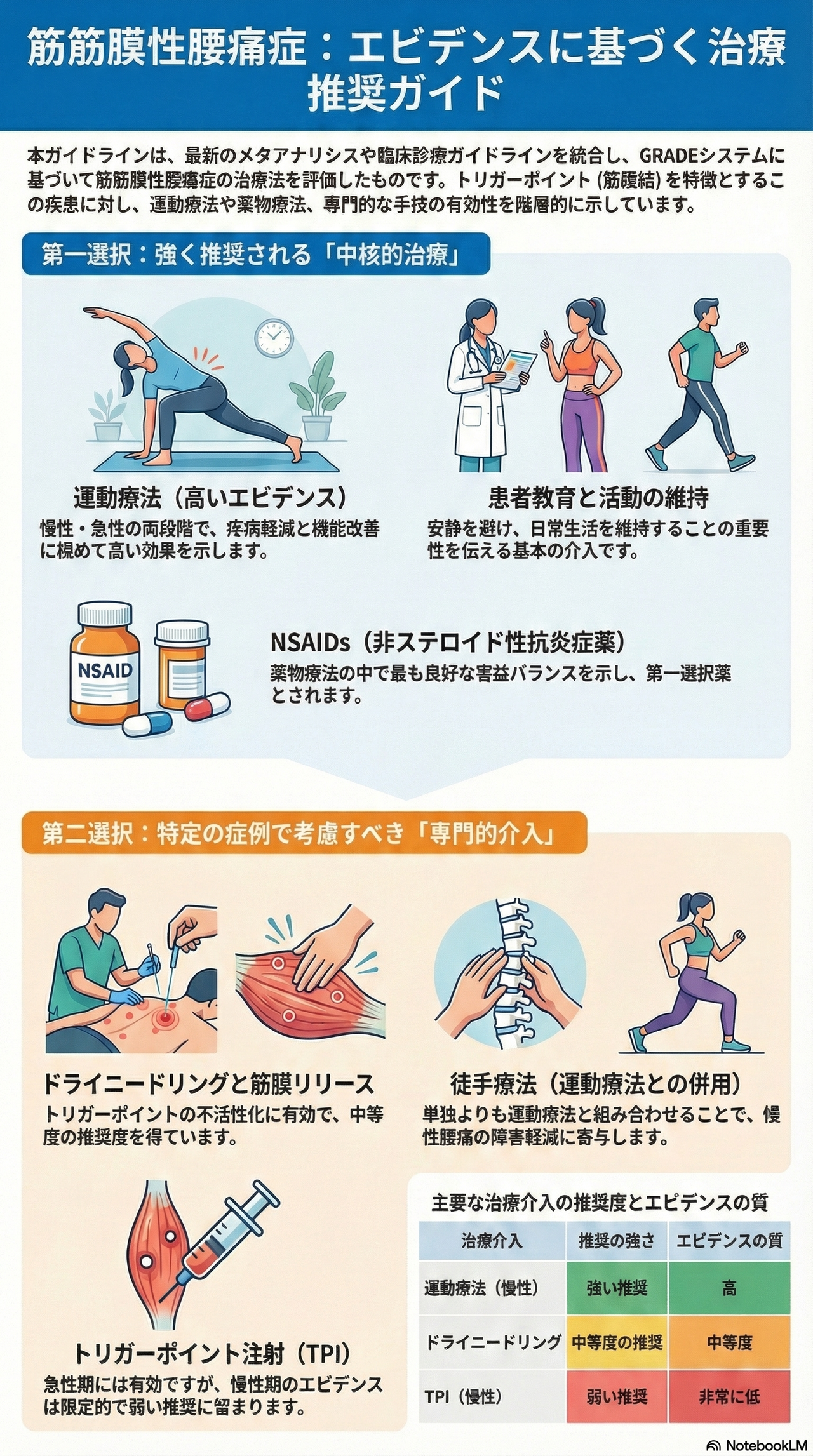
筋筋膜性腰痛症の診断と治療に関する最新の知見をまとめた包括的な診療ガイドラインです。
トリガーポイントによる痛みへの対策として、運動療法や徒手療法、ドライニードリングが高い効果を持つことをエビデンスに基づいて示しています。
薬物療法ではNSAIDsを第一選択としつつ、慢性化した症例には心理的側面も考慮した学際的アプローチを推奨しています。
また、不要な画像検査を避け、個々の患者に合わせた実践的な治療アルゴリズムを提供しているのが特徴です。
最終的に、適切な自己管理や継続的な運動を通じた再発防止の重要性を強調しています。
目次
筋筋膜性腰痛症(Myofascial Low Back Pain)トリガーポイント(筋硬結)によって引き起こされる腰痛症候群です。トリガーポイントとは、触診で確認できる緊張した筋線維の索状硬結(taut band)内に存在する過敏な圧痛点のことであり、圧迫によって局所的な圧痛や特徴的な関連痛(離れた部位に感じる痛み)を引き起こします。
腰痛は成人の約80%が生涯に一度は経験する一般的な疾患ですが、筋筋膜性疼痛はその中でも慢性腰痛患者の30〜85%に認められると報告されています。
急性腰痛の大部分は自然に軽快するものの、約10〜40%は慢性化し、特に高齢者においては慢性腰痛の重要な原因となります。
- 筋線維の過度な使用や外傷、持続的な収縮により、筋肉内でカルシウムの異常な放出が起こる。
- 持続的な筋肉の収縮によって局所的な血流不足(虚血)が生じ、エネルギー危機が発生する。
- ブラジキニンやセロトニン、サブスタンスPなどの発痛物質が放出され、局所の炎症反応と過敏化(感作)が起こる。
- これらが引き金となって中枢神経も過敏になる「中枢性感作」が発生し、痛みが慢性化していく。
重篤な病態(レッドフラッグ)を疑う徴候がない限り、ルーチンの画像診断(X線やMRI)は推奨されておらず、主に臨床医による系統的な触診によって診断されます。必須の診断基準として、以下の3点が用いられます。
- 触診可能な緊張帯(taut band)の存在。
- 緊張帯内にある圧痛点(トリガーポイント)の存在。
- 圧迫した際に、患者自身が普段感じている痛みが再現されること。
筋筋膜性腰痛症の診断は、ルーチンの画像診断(X線やMRI)には頼らず、主に**訓練された臨床医による病歴聴取と系統的な触診(臨床的評価)**によって行われます。具体的な診断プロセスは以下の通りです。
診断の中核となるのは、触診によるトリガーポイントの確認です。診断には以下の3つの必須基準が用いられます。
- 触診可能な緊張帯(taut band)の存在
- 緊張帯内の圧痛点の存在
- 圧迫により、患者が普段認識している痛みが再現されること
痛みの発症様式(急性か慢性か)、痛みの性質や部位、増悪・軽減因子、さらにはストレスや不安、抑うつといった心理社会的因子の有無について詳しく問診します。身体診察では、姿勢や可動域の評価、下肢の筋力・感覚・反射などの神経学的検査、SLRテストなどの特殊検査を実施し、総合的に評価します。
診断において非常に重要なのが、他の危険な疾患(レッドフラッグ)を除外することです。以下の徴候がないかを確認します。
- 50歳以上での初発
- 外傷歴
- 原因不明の体重減少や悪性腫瘍の既往
- 発熱や悪寒
- 免疫抑制状態や静注薬物の使用歴
- 進行性の神経学的欠損や膀胱直腸障害
上記のレッドフラッグ徴候がない筋筋膜性腰痛症の場合、ルーチンの画像診断は推奨されません。画像所見と実際の痛みの症状は一致しないことが多く、不必要な画像診断は患者の不安を煽る可能性があるためです。 ただし、レッドフラッグが存在する場合や、4〜6週間の保存的治療で改善が見られない場合、重度または進行性の神経症状がある場合には、MRIやCTによる画像診断が必要となります。
筋筋膜性腰痛症の治療には、症状の期間(急性か慢性か)や痛みの特性に応じて様々なアプローチが用意されており、主にGRADEシステムに基づく推奨グレードとエビデンスの質(レベル)によって評価されています。
すべての腰痛患者に対して推奨される基本介入であり、腰痛の多くは自然軽快するという安心感の提供や、安静臥床を避けて活動を維持することの重要性、姿勢の改善などが含まれます。
- 急性・慢性腰痛に対する患者教育・活動維持:強い推奨 / エビデンスの質:中等度
急性・慢性問わず、中核的な治療法です。体幹安定化運動、有酸素運動、ストレッチングなどを含み、痛みの軽減と機能改善に有意な効果を示します。
- 慢性腰痛に対する運動療法:強い推奨 / エビデンスの質:高
- 急性腰痛に対する運動療法:強い推奨 / エビデンスの質:中等度
- NSAIDs(非ステロイド性抗炎症薬): 可能な限り短期間・最小有効量で使用する第一選択薬です。
- 急性・慢性腰痛:強い推奨 / エビデンスの質:中等度
- 急性・慢性腰痛:強い推奨 / エビデンスの質:中等度
- アセトアミノフェン:
- 急性腰痛:弱い推奨 / エビデンスの質:中等度
- 急性腰痛:弱い推奨 / エビデンスの質:中等度
- 筋弛緩薬: 短期的な疼痛軽減に有効ですが、鎮静やめまいのリスクがあるため1〜2週間の短期使用に限られます。
- 急性腰痛に対する短期使用:弱い推奨 / エビデンスの質:中等度
- 急性腰痛に対する短期使用:弱い推奨 / エビデンスの質:中等度
- オピオイド: 依存のリスクがあるため、他の治療が無効で利益がリスクを上回る場合のみ考慮されます。
- 急性・慢性腰痛:弱い推奨 / エビデンスの質:低
- ドライニードリング: トリガーポイントに細い鍼を刺入し、筋硬結を不活性化する技術です。
- 筋筋膜性腰痛:中等度の推奨 / エビデンスの質:中等度
- 筋筋膜性腰痛:中等度の推奨 / エビデンスの質:中等度
- トリガーポイント注射: 局所麻酔薬などを注入する治療法です。
- 急性筋筋膜性疼痛:弱い推奨 / エビデンスの質:低(慢性腰痛に対してはエビデンスの質が「非常に低」とされています)
- 慢性腰痛に対する筋膜リリース:中等度の推奨 / エビデンスの質:中等度
- 急性・亜急性に対する脊椎マニピュレーション:弱い推奨 / エビデンスの質:中等度
- 慢性腰痛に対する徒手療法(運動療法との併用):弱い推奨 / エビデンスの質:中等度
- 慢性腰痛:弱い推奨 / エビデンスの質:中等度
- 慢性腰痛に対する学際的リハビリテーション:弱い推奨 / エビデンスの質:中等度
- 認知行動療法(CBT):弱い推奨 / エビデンスの質:中等度
- 筋筋膜性疼痛に対するレーザー療法および体外衝撃波療法:弱い推奨 / エビデンスの質:中等度
- 急性期の温熱療法:弱い推奨 / エビデンスの質:低 なお、超音波療法やTENS(経皮的赤外線神経刺激)などのルーチン使用は推奨されていません。
治療は、まず**「患者教育と活動維持」「NSAIDsやアセトアミノフェン」「運動療法」などの基本介入**から開始し、改善が見られない場合には徒手療法やドライニードリング、慢性化した場合には学際的アプローチを組み合わせていくという段階的なステップを踏むことが推奨されています。
筋筋膜性腰痛症の治療は、まず初期評価によって重篤な疾患(レッドフラッグ)を除外した上で、治療への反応や発症からの期間に応じて**3つの段階(ステップバイステップ)**で進められます。
診断直後の急性期には、すべての患者を対象とした基本的なアプローチから開始します。
- 患者教育と活動維持: 痛みに過度な不安を持たないよう安心感を提供し、安静臥床を避けて可能な限り普段の活動を維持するよう指導します。
- セルフケアと薬物療法: ストレッチや温熱療法といったセルフケアに加え、第一選択薬としてNSAIDs(非ステロイド性抗炎症薬)またはアセトアミノフェンを使用します。
- 永続化因子への対処: 姿勢の悪さ、ストレス、睡眠不足など、痛みを長引かせる要因がないかを確認し、早期から対処します。
基本介入だけでは改善しない場合、より専門的な身体的アプローチを追加します。
- 運動療法と徒手療法の追加: 構造化された運動療法や、筋膜リリース・脊椎マニピュレーションなどの徒手療法を導入します。
- トリガーポイントへの直接アプローチ: 筋硬結に対して、ドライニードリング、トリガーポイント注射、鍼治療などの専門的な不活性化治療を実施します。
- 必要に応じて、1〜2週間の短期間に限り筋弛緩薬の処方を考慮します。
- 学際的リハビリテーション: 医師、理学療法士、心理士などがチームを組み、包括的な運動療法プログラムと併行して治療を行います。
- 心理的アプローチ: 痛みの認知や感情のコントロールを目的とした**認知行動療法(CBT)**などを取り入れます。
- 薬物療法を最適化し(長期のオピオイド使用は回避)、必要に応じて疼痛専門医や整形外科医への紹介、職業リハビリテーションを実施します。
高齢者の治療においては進行の仕方に少し特徴があり、まずは姿勢や生活習慣などの永続化因子の特定を優先します。安全な鎮痛薬(アセトアミノフェンや貼り薬などの局所療法)とセルフケアを中心に行い、それでも不十分な場合に限り、徒手療法やドライニードリングなどのトリガーポイント治療へ進むことが推奨されています。
筋筋膜性腰痛症の医学的な見通し(予後)は、発症からの期間(急性か慢性か)や患者が抱えるリスク要因によって大きく異なります。
急性腰痛の大部分(約90%)は、6〜12週間以内に自然に軽快します。しかし、全体の約10〜40%は慢性化(痛みが長引く状態)し、長期的な機能障害をもたらす可能性があります。 以下のような要因(リスク因子)を抱えている場合、痛みが慢性化しやすいとされています。
- 初期の痛みが非常に強い、または生活上の機能障害の程度が重い。
- 心理社会的因子(痛みに対する強い恐怖や回避行動、過度な悲観(破局的思考)、抑うつ、不安)がある。
- 職業的・社会経済的因子(重労働や、職場に対する満足度の低さなど)がある。
- 過去にも腰痛を経験している(既往歴がある)。
腰痛は一度改善しても再発率が非常に高く、1年以内に約25〜80%の確率で再発すると報告されています。そのため、長期的な見通しを良くし、再発を防ぐためには以下の予防戦略を継続することが不可欠です。
- 運動療法の継続: 体幹安定化運動、ストレッチング、有酸素運動などを週2〜3回以上行い、長期的な運動習慣を身につける。
- 姿勢と動作の改善: 適切な作業姿勢を維持し、荷物など重量物を正しく持ち上げるよう人間工学的配慮を行う。
- 体重管理: 肥満は腰痛のリスク因子となるため、適正な体重を維持する。
- ストレス管理: マインドフルネスやリラクセーションなどの技法を用いて心理的健康を保つ。
- 痛みの永続化因子への対処: 睡眠の質を改善し、ビタミンDや鉄分などの栄養状態を最適化する。
腰痛は1年以内に約25〜80%という高い確率で再発するため、長期的な視点での再発予防策が非常に重要です。
資料によると、すべての腰痛患者に対して「継続的な運動療法」と「セルフマネジメント教育」が強く推奨されています。
具体的には、以下のような多角的なアプローチが有効とされています。
- 継続的な運動療法(最も強く推奨) 定期的な体幹安定化運動、ストレッチング、有酸素運動を週2〜3回以上実施し、長期的な運動習慣として定着させることが効果的です。これにより再発を防ぐための強い身体的基盤が作られます。
- 患者教育とセルフマネジメント 痛みに対処するための自己管理スキルを習得し、症状の初期サインにいち早く気づいて対処することが推奨されています。また、定期的なフォローアップを受けることも再発予防につながります。
- 姿勢の改善と人間工学的配慮 日々の生活や職場で適切な作業姿勢を維持し、職場環境を調整することが求められます。特に、重い荷物を持ち上げる際の適切な身体の使い方を身につけることが重要です。
- 永続化因子への継続的な対処 ビタミンDや鉄分といった栄養状態を最適化し、睡眠の質(睡眠衛生)を改善するなど、痛みを長引かせる要因を取り除くことが有効です。
- ストレス管理と心理的健康の維持 心理的要因も再発に大きく影響するため、マインドフルネスやリラクセーションといったストレス軽減技法を取り入れ、必要に応じて心理的なサポートを受けることも推奨されます。
- 体重管理と併存疾患の管理 肥満は腰痛のリスク因子となるため適正体重を維持すること、そして他の持病(併存疾患)を適切に管理することが再発予防に役立ちます。
筋筋膜性腰痛症の治療に関する推奨度とエビデンスの質(GRADEシステム準拠)は、治療法や痛みの状態(急性か慢性か)によって以下のように分類されています。
- 運動療法(慢性腰痛):エビデンスの質「高」。
- 運動療法(急性腰痛):エビデンスの質「中等度」。
- 患者教育・活動維持(急性・慢性腰痛):エビデンスの質「中等度」。
- NSAIDs(急性・慢性腰痛):第一選択薬として推奨され、エビデンスの質は「中等度」です。
- ドライニードリング(筋筋膜性腰痛):エビデンスの質「中等度」。
- 筋膜リリース(慢性腰痛):エビデンスの質「中等度」。
- 脊椎マニピュレーション(急性・亜急性腰痛):エビデンスの質「中等度」。
- 徒手療法(慢性腰痛で運動療法と併用する場合):エビデンスの質「中等度」。
- 鍼治療(慢性腰痛):エビデンスの質「中等度」。
- アセトアミノフェン(急性腰痛):エビデンスの質「中等度」。
- 筋弛緩薬(急性腰痛に対する短期使用):エビデンスの質「中等度」。
- 学際的リハビリテーション(心理社会的因子が強い慢性腰痛):エビデンスの質「中等度」。
- 認知行動療法(慢性腰痛):エビデンスの質「中等度」。
- レーザー療法および体外衝撃波療法(筋筋膜性疼痛症候群):エビデンスの質「中等度」。
- トリガーポイント注射:急性筋筋膜性疼痛に対してはエビデンスの質「低」、慢性腰痛に対しては「非常に低」とされています。
- オピオイド(他の治療が無効な場合のみ):エビデンスの質「低」。
- 温熱療法(急性腰痛):エビデンスの質「低」。
治療方針を決定する際は、まず「強い推奨」とされている患者教育や運動療法、NSAIDsなどを基本とし、症状や個別の状態に合わせて「中等度の推奨」や「弱い推奨」の治療を組み合わせていくことが推奨されます。
筋筋膜性腰痛症の診療において、現在のガイドラインは多くの推奨事項を提供していますが、依然としていくつかの**エビデンスギャップ(科学的根拠の不足)**が存在し、以下の領域でさらなる高品質な研究が必要とされています。
- トリガーポイント注射とドライニードリングの長期効果: 急性期における有効性は示されているものの、慢性腰痛に対する長期的な効果やフォローアップ期間中の有効性はまだ明確ではありません。
- 最適な運動療法プロトコルの確立: 運動療法が有効であることは分かっていますが、どのような「種類、強度、頻度、期間」の運動が最も効果的であるかの最適化が求められています。
- 徒手療法の標準化: 筋膜リリースなどの徒手療法において、技術の標準化と検者間の信頼性(評価者によるばらつきをなくすこと)を向上させる必要があります。
- 病態生理の解明: トリガーポイントが形成される詳細なメカニズムや、痛みの慢性化に関わる「中枢性感作」の役割を解明すること。
- 客観的な診断基準の確立: 現状は臨床医の触診に依存しているため、より客観的で信頼性の高い診断基準(バイオマーカーの活用など)を開発すること。
- 個別化医療の推進: 患者ごとの慢性化リスクを測る予後予測ツールを活用し、リスクに応じて階層化された個別の治療アプローチの有効性を検証すること。
- 費用対効果と医療資源の最適化: 各治療介入の医療経済的な評価(コストパフォーマンス)を行うこと。
- 実装科学(Implementation science): 得られたエビデンスに基づくガイドラインを、実際の臨床現場へ効果的に定着させる方法を研究すること。
研究だけでなく、現場や政策レベルでも以下の改善が必要とされています。
- 教育と多職種連携: 医療従事者に対するトリガーポイントの診断・治療技術の標準化された訓練や、多職種チームによる包括的なケアを促進すること。
- 患者中心のケア: 患者の価値観や好みを尊重し、治療法をともに決定する「共有意思決定(shared decision-making)」を推進すること。
- 政策的な支援: エビデンスに基づく治療への保険適用の拡大、ヘルプラインや遠隔医療を通じたアクセス向上、職場・地域での予防プログラムの推進、そして継続的な研究資金の確保が提言されています。
筋筋膜性腰痛症は、トリガーポイントを特徴とする一般的な腰痛の原因であり、適切な診断と多面的な治療アプローチが必要です。本ガイドラインは、最新のエビデンスに基づき、以下の主要な推奨事項を提供します:
- トリガーポイントの系統的な触診による臨床診断
- レッドフラッグのスクリーニング
- 心理社会的因子の評価
- ルーチンの画像診断は不要
- 第一選択:患者教育、活動維持、運動療法、NSAIDs
- 第二選択:徒手療法(筋膜リリース、脊椎マニピュレーション)、ドライニードリング、鍼治療
- 補助的治療:トリガーポイント注射(急性期)、筋弛緩薬(短期)
- 慢性化症例:学際的リハビリテーション、認知行動療法
- 継続的な運動療法
- セルフマネジメント教育
- 永続化因子への対処
[1] Qaseem, A., Wilt, T. J., McLean, R. M., Forciea, M. A., Clinical Guidelines Committee of the American College of Physicians. (2017). Noninvasive treatments for acute, subacute, and chronic low back pain: a clinical practice guideline from the American College of Physicians. Annals of Internal Medicine, 166(7), 514-530. https://doi.org/10.7326/M16-2367
[2] Liu, L., Huang, Q. M., Liu, Q. G., Ye, G., Bo, C. Z., Chen, M. J., & Li, P. (2018). Evidence for dry needling in the management of myofascial trigger points associated with low back pain: a systematic review and meta-analysis. Archives of Physical Medicine and Rehabilitation, 99(1), 144-152. https://doi.org/10.1016/J.APMR.2017.06.008
[3] Wu, Z., Wang, Y., Ye, X., Chen, Z., Zhou, R., Ye, Z., & Wu, W. (2021). Myofascial release for chronic low back pain: A systematic review and meta-analysis. Frontiers of Medicine in China, 8, 697986. https://doi.org/10.3389/FMED.2021.697986
[4] Dach, F., Moreira, P. F., Dach, Z. F., & Grossmann, E. (2023). Treating myofascial pain with dry needling: a systematic review for the best evidence-based practices in low back pain. Arquivos De Neuro-psiquiatria, 81(11), 1028-1035. https://doi.org/10.1055/s-0043-1777731
[5] Chen, J., Wang, Z., Lo, W. L. A., Yao, X., Ning, Y., & Zou, Y. (2021). The effects of myofascial release technique for patients with low back pain: A systematic review and meta-analysis. Complementary Therapies in Medicine, 59, 102737. https://doi.org/10.1016/j.ctim.2021.102737
[6] Staal, J. B., de Bie, R. A., de Vet, H. C., Hildebrandt, J., & Nelemans, P. (2009). Injection therapy for subacute and chronic low back pain: an updated Cochrane review. Spine, 34(1), 49-59. https://doi.org/10.1097/BRS.0b013e3181909558
[7] Chou, R., Qaseem, A., Snow, V., Casey, D., Cross, J. T., Shekelle, P., & Owens, D. K. (2007). Diagnosis and treatment of low back pain: a joint clinical practice guideline from the American College of Physicians and the American Pain Society. Annals of Internal Medicine, 147(7), 478-491. https://doi.org/10.7326/0003-4819-147-7-200710020-00006
[8] Delitto, A., George, S. Z., Van Dillen, L., Whitman, J. M., Sowa, G., Shekelle, P., ... & Godges, J. J. (2012). Low back pain clinical practice guidelines linked to the International Classification of Functioning, Disability, and Health. Journal of Orthopaedic & Sports Physical Therapy, 42(4), A1-A57. https://doi.org/10.2519/JOSPT.2012.0301
[9] González-Gómez, S., Pérez-Núñez, M. I., Sánchez-Milá, Z., Fernández-Carnero, J., Arias-Buría, J. L., & Villafañe, J. H. (2025). Exercise therapy versus manual therapy for the management of pain intensity, disability, and physical function in people with chronic low back pain: A systematic review with meta-analysis and meta-regression. European Journal of Pain, 29(1), e70090. https://doi.org/10.1002/ejp.70090
[10] Albright, J., Allman, R., Bonfiglio, R. P., Conill, A., Dobkin, B., Guccione, A. A., ... & Zuckerman, J. (2001). Philadelphia Panel evidence-based clinical practice guidelines on selected rehabilitation interventions for low back pain. Physical Therapy, 81(10), 1641-1674. https://doi.org/10.1093/PTJ/81.10.1641
[11] Chou, R., Loeser, J. D., Owens, D. K., Rosenquist, R. W., Atlas, S. J., Baisden, J., ... & Weinstein, J. N. (2009). Interventional therapies, surgery, and interdisciplinary rehabilitation for low back pain: an evidence-based clinical practice guideline from the American Pain Society. Spine, 34(10), 1066-1077. https://doi.org/10.1097/BRS.0B013E3181A1390D
[12] Lisi, A. J., Breuer, P., Gallagher, R. M., Cherkin, D. C., Chou, R., Cohen, S. P., ... & Katz, P. (2015). Deconstructing chronic low back pain in the older adult–step by step evidence and expert‐based recommendations for evaluation and treatment: Part II: Myofascial pain. Pain Medicine, 16(9), 1742-1752. https://doi.org/10.1111/PME.12821
[13] Hong, J. Y., Song, K. S., Cho, J. H., & Lee, J. H. (2017). An updated overview of low back pain management in primary care. Asian Spine Journal, 11(4), 653-660. https://doi.org/10.4184/ASJ.2017.11.4.653
[14] Thomas, E., Cavallaro, A. R., & Mani, D. (2019). The efficacy of muscle energy techniques in symptomatic and asymptomatic subjects: A systematic review. Chiropractic & Manual Therapies, 27, 35. https://doi.org/10.1186/S12998-019-0258-7
[15] Schröder, K., Öberg, B., Enthoven, P., Hedevik, H., & Abbott, A. (2021). Effectiveness and quality of implementing a best practice model of care for low back pain (BetterBack) compared with routine care in physiotherapy: A hybrid type 2 trial. Journal of Clinical Medicine, 10(6), 1230. https://doi.org/10.3390/JCM10061230
[16] Dimitrijević, M., Kocić, M., Lazović, M., Zlatanović, D., Milenković, M., Lazović Popović, J., & Tomašević-Todorović, S. (2023). Treatment of low back pain with different methods: A systematic review and meta-analysis. Preprints, 2023110058. https://doi.org/10.20944/preprints202311.0058.v1
[17] Mesner, S. A., Foster, N. E., & French, S. D. (2016). Implementation interventions to improve the management of non-specific low back pain: a systematic review. BMC Musculoskeletal Disorders, 17, 258. https://doi.org/10.1186/S12891-016-1110-Z
[18] Rihn, J. A., Hilibrand, A. S., Zhao, W., Lurie, J. D., Vaccaro, A. R., Albert, T. J., & Weinstein, J. (2017). Comparative effectiveness of treatments for chronic low back pain: A multiple treatment comparison analysis. Clinical Spine Surgery, 30(5), 204-225. https://doi.org/10.1097/BSD.0000000000000410
[19] Ladeira, C. E. (2011). Evidence based practice guidelines for management of low back pain: physical therapy implications. Revista Brasileira De Fisioterapia, 15(3), 190-199. https://doi.org/10.1590/S1413-35552011000300004
[20] Laimi, K., Mäkilä, A., Bärlund, E., Katajapuu, N., Oksanen, A., Seikkula, V., ... & Saltychev, M. (2018). Effectiveness of myofascial release in treatment of chronic musculoskeletal pain: a systematic review. Clinical Rehabilitation, 32(4), 440-450. https://doi.org/10.1177/0269215517732820
[21] Krenn, C., Horvath, K., Jeitler, K., Zipp, R. V., Siebenhofer-Kroitzsch, A., & Semlitsch, T. (2020). Management of non-specific low back pain in primary care – A systematic overview of recommendations from international evidence-based guidelines. Primary Health Care Research & Development, 21, e64. https://doi.org/10.1017/S1463423620000626
[22] An updated overview of clinical guidelines for chronic low back pain management in primary care. Asian Spine Journal, 16(1), 1-10. https://doi.org/10.31616/asj.2021.0371
[23] Krenn, C., Horvath, K., Jeitler, K., Zipp, R. V., Siebenhofer-Kroitzsch, A., & Semlitsch, T. (2020). Management of non-specific low back pain in primary care – A systematic overview of recommendations from international evidence-based guidelines. Primary Health Care Research & Development, 21, e64. https://doi.org/10.1017/S1463423620000626
[24] Lew, J., Kim, J., & Nair, P. (2021). Comparison of dry needling and trigger point manual therapy in patients with neck and upper back myofascial pain syndrome: a systematic review and meta-analysis. Journal of Manual & Manipulative Therapy, 29(3), 136-146. https://doi.org/10.1080/10669817.2020.1822618
[25] Karlsson, L., Gerdle, B., Takala, E. P., Andersson, G., & Larsson, B. (2020). Effects of exercise therapy in patients with acute low back pain: a systematic review of systematic reviews. Systematic Reviews, 9, 182. https://doi.org/10.1186/S13643-020-01412-8
[26] Silva, M. M., Ribeiro, A. P., Pinheiro, M. B., Ferreira, M. L., & Ferreira, P. H. (2025). Integrative and complementary health practices for chronic pain: summary of clinical guideline recommendations. Epidemiologia e Servicos de Saude, 34, e20240771. https://doi.org/10.1590/S2237-96222025v34e20240771.en
[27] Hamzoian, A., Gharibo, C., Kaye, A. D., Urman, R. D., & Abd-Elsayed, A. (2023). Trigger point injections versus medical management for acute myofascial pain: A systematic review and meta-analysis. Cureus, 15(8), e43424. https://doi.org/10.7759/cureus.43424
[28] Gianola, S., Bargeri, S., Del Castillo, G., Corbetta, D., Turolla, A., Andreano, A., ... & Castellini, G. (2021). Effectiveness of treatments for acute and subacute mechanical non-specific low back pain: a systematic review with network meta-analysis. British Journal of Sports Medicine, 56(1), 41-50. https://doi.org/10.1136/BJSPORTS-2020-103596
[29] Machado, L. A., Kamper, S. J., Herbert, R. D., Maher, C. G., & McAuley, J. H. (2009). Analgesic effects of treatments for non-specific low back pain: a meta-analysis of placebo-controlled randomized trials. Rheumatology, 48(5), 520-527. https://doi.org/10.1093/RHEUMATOLOGY/KEN470
[30] Liu, X., Wang, L., Fang, M., Guo, J., Zou, S., Xiao, J., ... & Huang, Y. (2023). Comparative effectiveness of non-invasive therapeutic interventions for myofascial pain syndrome: a network meta-analysis of randomized controlled trials. International Journal of Surgery, 109(12), 4201-4211. https://doi.org/10.1097/js9.0000000000000860
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




