〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
保存療法から手術への移行率:腰椎椎間板ヘルニア
公開日:2026/02/25
更新日:2026/05/28
腰椎椎間板ヘルニア患者が保存療法から手術へと移行する割合やその要因を長期的な視点で分析したものです。
統計によれば、保存療法を選択した患者の約10〜25%が最終的に手術を受けることになり、その時期は治療開始から数ヶ月以内の早期と数年後の累積的なケースに分かれます。
手術への移行を促す主な要因には、初期の強い痛みや身体障害、若年層、喫煙習慣、そして受診した医療機関の特性などが挙げられています。
一方で、継続的なかかりつけ医によるケアが提供されている場合は、手術を回避できる可能性が高まることも示唆されています。このように、本資料は長期的な追跡データを通じて、患者が手術を決断する背景にある臨床的および社会的背景を浮き彫りにしています。
目次
腰椎椎間板ヘルニアで保存療法を開始した患者が、将来的に手術を受ける確率は、長期的には概ね10%から25%の間であると報告されています。この確率は、追跡期間の長さや調査対象の集団(臨床試験か実社会のデータか)によって変動します。
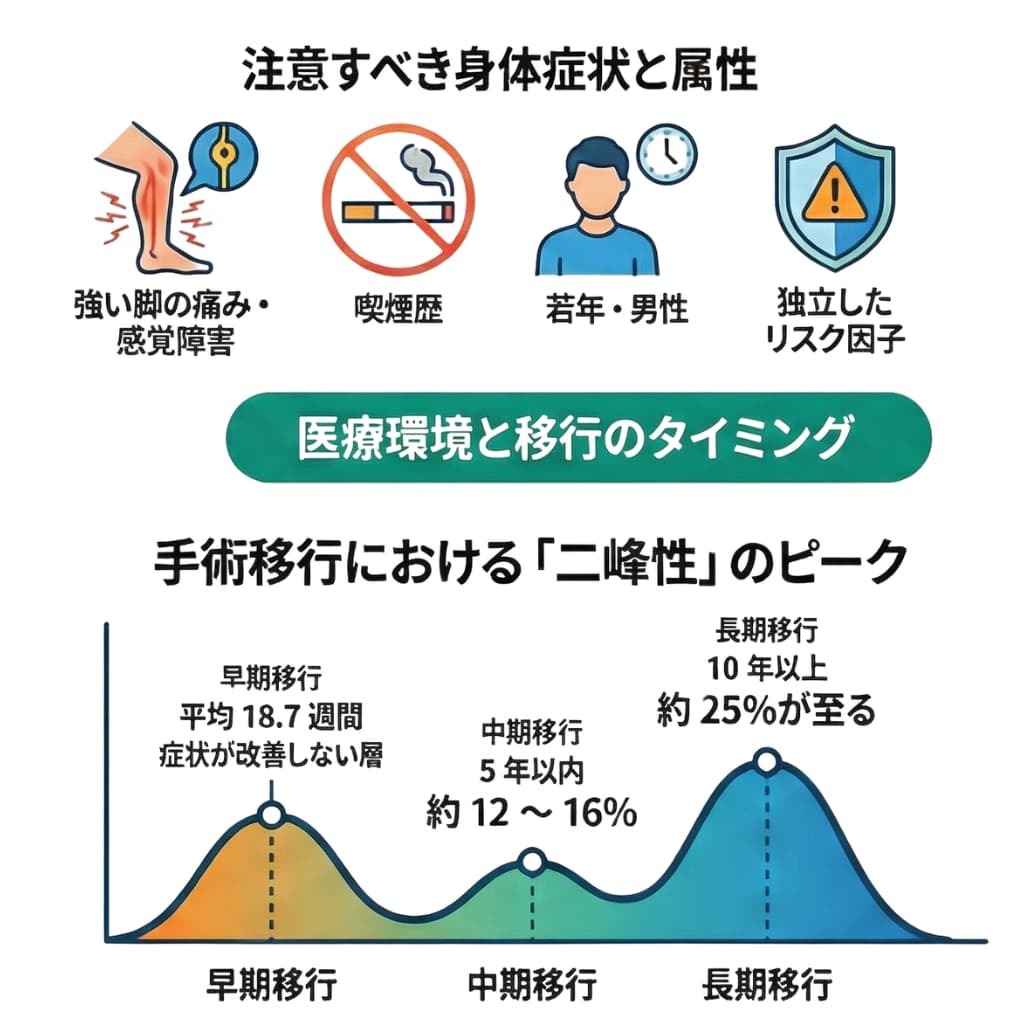
• 短期間(数ヶ月以内): 症状が持続したり患者の意向が変化したりすることで、初期の数ヶ月で手術に移行するケースがあります。あるランダム化比較試験では、保存療法群の**39%が最終的に手術に移行し、その平均期間は18.7週間(約4〜5ヶ月)**でした。
• 中期(約5年): 実社会の大規模なデータ(レジストリ)では、**約10%から12%と報告されています。例えば、約8万5千人を対象とした軍のコホート研究では、5.2年間の追跡で12.4%**が手術に移行しました。
• 長期(10年以上): 期間が長くなるにつれて、手術を受ける患者の割合は累積的に増加する傾向があります。
◦ 10年時点: メイン州の腰椎研究(Maine Lumbar Spine Study)では、5年時点で16%だった手術移行率が、**10年時点では25%**に達しました。
◦ 13年〜17.6年時点: 他の研究では、13年で14%、約18年で**約11%**という報告もあり、研究の設定によって幅があります。
手術への移行率は、調査の設定によって大きく異なります。例えば、手術の適応がある患者を対象とした臨床試験(SPORT試験)では、8年後までに**48%**が手術を受けるという高い移行率が示されています。
保存療法を選んだ患者の多く(約75%〜90%)は長期的にも手術を受けずに経過しますが、一部の患者は数ヶ月以内の早期に、また別のグループは数年かけてゆっくりと手術に至るという二峰性のパターンが見られます。
腰椎椎間板ヘルニアの保存療法から手術へと移行する主な要因には、患者の身体的症状、人口統計学的属性、生活習慣、および医療提供体制に関連するいくつかの要素が挙げられます。
主な要因は以下の通りです:
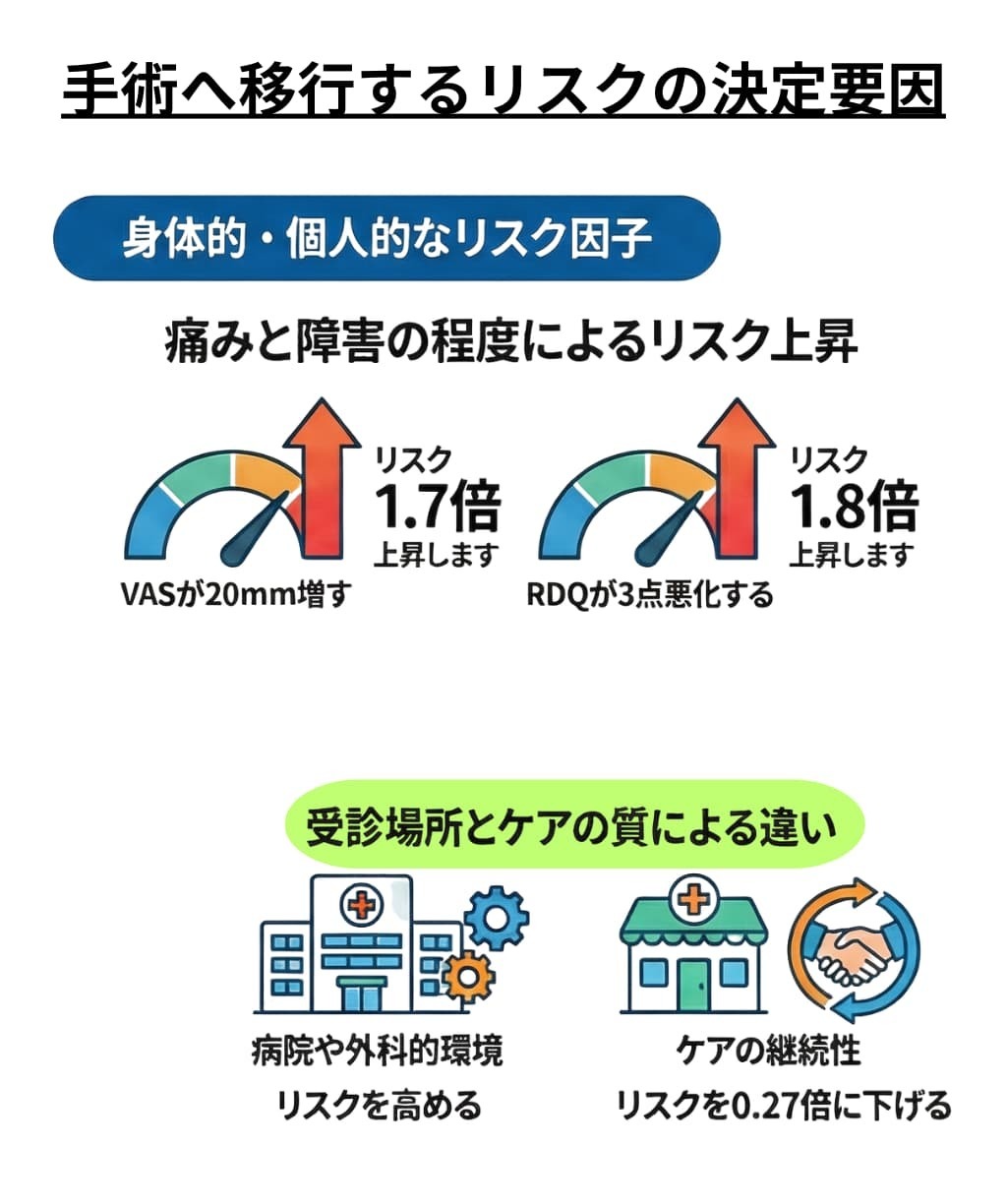
保存療法開始時の脚の痛みが強く、日常生活の障害度が高いほど、手術に移行する確率が高まります。研究によると、視覚的評価スケール(VAS)による痛みが20mm増加するごとに手術のオッズは1.7倍になり、ローランド障害質問票(RDQ)のスコアが3ポイント悪化するごとにオッズは1.8倍になると報告されています。
保存療法を一定期間続けても症状が改善しない(持続する)場合や、患者自身の希望が変わった場合に手術が選択される傾向があります。あるランダム化比較試験では、保存療法群の39%が最終的に手術に移行し、その平均期間は18.7週間(約4〜5ヶ月)でした。
**若年層、男性、および喫煙歴(タバコの使用)**がある患者は、手術に移行するリスクが独立して高まることが示されています。
感覚障害や重度の脚の痛みといった神経学的な重症度が高いことも、将来的な手術リスクの予測因子となります。
診療所(クリニック)ではなく病院で診断された場合や、プライマリケアではなく外科的な診療環境で受診している場合は、手術に移行するリスクが高まります。一方で、ケアの継続性(同じ医師や医療チームによる一貫した管理)が高い場合、手術に移行するリスクは大幅に低下(ハザード比0.27)するというデータもあります。
これらの要因は、個々の患者が保存療法を継続できるか、あるいは手術を検討すべきかを判断する際の重要な指標となります。
腰椎椎間板ヘルニアの保存療法から手術への移行を早める、あるいはそのリスクを高める要因には、患者の身体的状態から生活習慣、さらには受診した医療環境にいたるまで、多岐にわたる要素が関与しています。
主な要因とリスクは以下の通りです。
保存療法を開始した時点での痛みの強さと日常生活への支障度は、将来的な手術移行の強力な予測因子です。
• 脚の痛みの強さ: 視覚的評価スケール(VAS)による痛みが20mm増加するごとに、手術に至るオッズは1.7倍になります。
• 日常生活の障害度: ローランド障害質問票(RDQ)のスコアが3ポイント悪化するごとに、手術のオッズは1.8倍に高まります。
• 感覚障害: 脚の痛みだけでなく、感覚の麻痺などの神経学的な症状が重い場合、手術のリスクが高まります。
• 症状の持続: 適切な保存療法を行っても症状が改善しない場合、比較的早期(平均18.7週間、約4〜5ヶ月)に手術へ踏み切る傾向があります。
特定のデモグラフィック(人口統計学的)属性や習慣も、手術リスクに独立して関連しています。
• 若年層および男性: 高齢者よりも若年者、また女性よりも男性の方が手術に移行するリスクが高いことが示されています。
• 喫煙歴(タバコの使用): 喫煙歴がある患者は、手術を必要とする可能性が高まる要因となります。
どのような環境で治療を受けるかという「システム側」の要因も重要です。
• 受診場所: クリニック(診療所)ではなく病院で診断された場合や、プライマリケアではなく外科的な診療環境で受診している場合は、手術への移行リスクが高まります。
• ケアの継続性の欠如: 同じ医師やチームが継続して診療を行う「ケアの継続性」が低いと、手術リスクが増大します。逆に、継続性が高い場合は手術リスクが大幅に低下(ハザード比0.27)するという報告があります。
手術への移行には**「二峰性」**のパターンが見られます。つまり、保存療法開始から数週間〜数ヶ月以内に症状が改善せず早期に手術を決断する層と、数年かけて徐々に症状が蓄積し手術に至る層の2つのピークが存在します。
これらの要因を理解しておくことで、患者個々のリスクを予測し、より適切な治療計画を立てることが可能になります。
手術を回避し、保存療法を成功させやすくするための重要な要因として、**「ケアの継続性」と「受診環境」**の2点が挙げられます。
最も強力な要因の一つは、同じ医師や医療チームが継続して患者を診察する**「ケアの継続性(Continuity of Care)」です。
約2万9千人の患者を対象とした大規模な調査では、ケアの継続性が高い患者は、低い患者と比較して将来的に手術を受けるリスクが大幅に低い(ハザード比0.27)**ことが示されています。これは、医療チームによる一貫した調整や管理が行われることで、不必要な手術を回避しやすくなる可能性を示唆しています,。
どこで診断を受け、誰に相談するかという環境の違いも、手術への移行率に影響を与えます。
• 診療所(クリニック)での受診: 病院(Hospital)で診断されるよりも、診療所(Clinic)で診断される方が、手術に移行するリスクが低いことが示されています。
• プライマリケアの選択: 外科的な診療環境で受診するよりも、**プライマリケア(かかりつけ医など)**で受診している患者の方が、手術に至る確率が低くなる傾向があります,。
• プログラムの選択: 相補・代替医療(Complementary and alternative medicine)など、特定の保存療法を中心としたプログラムを選択した患者群では、5年後の手術移行率が7.6%と低かったという報告があります。これはプログラムの内容だけでなく、手術を避けたいという患者自身の意向や選択も影響していると考えられます。
• 禁煙: 生活習慣においては、タバコの使用(喫煙)を控えることが、手術リスクを独立して低下させる要因となります,。
手術を回避するためには、信頼できるかかりつけ医(プライマリケア)を持ち、一貫したサポートを受けながら、禁煙などの生活習慣の改善に取り組む環境を整えることが有効であると言えます。
**ケアの継続性(Continuity of Care)**を高めることの最大のメリットは、将来的に腰椎手術が必要になるリスクを劇的に低下させられることです,。
具体的なメリットと詳細は以下の通りです。
29,061人を対象とした大規模な調査において、ケアの継続性が高い患者は、継続性が低い患者と比較して、その後の手術リスクがハザード比0.27(リスクが約4分の1に低下)であったことが示されています。
ケアの継続性が高いことで、医療チーム内での情報共有や管理が一貫して行われます。このケアの調整が、結果として不必要な手術への移行(サージカル・コンバージョン)を抑えることにつながると示唆されています。
同じ医師や医療チームが継続的に状態を把握することで、外来での保存療法がより効果的に管理され、結果として手術率の著しい低下に寄与します。
一貫した医療提供体制の中で治療を受けることは、腰椎椎間板ヘルニアの保存療法を成功させ、手術を回避するための極めて重要な要素となります,。
**「ケアの継続性(Continuity of Care)」**を高めることは、将来的に手術が必要になるリスクを大幅に(約4分の1にまで)低下させる重要な要素です。
患者がケアの継続性を高め、保存療法を成功させるためにできる具体的な行動は以下の通りです。
外科的な診療環境(整形外科手術を主とする病院など)で受診するよりも、**プライマリケア(地域のかかりつけ医など)**で受診し、継続的に管理を受ける方が手術に移行するリスクが低いことが示されています。
病院で診断を受けるよりも、**診療所(クリニック)**で診断を受け、外来での管理を継続する方が、将来的な手術率を低く抑えられる傾向があります。
ケアの継続性とは、一貫した医療チームが患者の状態を把握し、調整を行うことを指します。短期間で転院を繰り返す(ドクターショッピングなど)のではなく、一貫して同じ医療機関で経過を追ってもらうことが、不必要な手術の回避につながります。
直接的な「ケアの継続性」の向上策ではありませんが、**喫煙歴(タバコの使用)**は独立して手術リスクを高める要因として挙げられています。禁煙に取り組みながら、同じ医師のもとで保存療法を継続することが、最も手術回避に寄与する環境と言えます。
これらの取り組みは、医療チームによる**ケアの調整(コーディネーション)**を円滑にし、患者の状態に基づいた適切な保存療法の継続を可能にします。
ドクターショッピング(複数の医療機関を転々とすること)が手術リスクを上げる主な理由は、ソースで示されている**「ケアの継続性(Continuity of Care)」の欠如**が、将来的な手術への移行に強く関連しているためです。
具体的な理由は以下の通りです:
高い「ケアの継続性」は手術リスクを大幅に低下(ハザード比0.27、つまりリスクを約4分の1に抑制)させることが示されています。同じ医師や医療チームが継続的に関わることで、一貫した治療方針の管理や調整が可能になりますが、ドクターショッピングはこの調整機能を損なわせ、結果として手術へと至る可能性を高めてしまいます。
手術リスクは受診する環境にも左右されます。診療所(クリニック)やプライマリケアよりも、**「病院」や「外科的な診療環境」**で受診している患者の方が、手術に移行するリスクが高いことが報告されています。ドクターショッピングの結果、より大きな病院や外科中心の施設を受診する機会が増えることも、手術を選択する確率を上げる要因となり得ます。
特定の保存療法プログラムを選択し、継続している患者群では手術移行率が低い(5年で7.6%)というデータもあります。転院を繰り返すことは、こうした一貫した外来管理の安定性を損なうことにつながります。
一貫した医療体制(ケアの継続性)の中で治療を受けることができない状態は、保存療法の効果的な継続を困難にし、統計的に見ても手術に至るリスクを著しく増大させることになります。
[1] Ambulgekar, V., Patel, D., & Patel, S. (2020). Lumbar disc lesion: Study of epidemiology and surgical intervention. International Journal of Orthopaedics Sciences, 6(3), 533-536.
[2] Ambulgekar, V., Patel, D., & Patel, S. (2020). Lumbar disc lesion: Study of epidemiology and surgical intervention. International Journal of Orthopaedics Sciences, 6(3), 533-536.
[3] Schoenfeld, A. J., & Weiner, B. K. (2010). Treatment of lumbar disc herniation: Evidence-based practice. International Journal of General Medicine, 3, 209-214.
[4] Pardatscher, K., Fiore, D., Pernter, P., Steingruber, I., & Twerdy, K. (1991). The natural history of lumbar disc herniations assessed by a CT follow-up study. In Lumbar Disc Herniation (pp. 133-136). Springer, Berlin, Heidelberg.
[5] Atlas, S. J., Keller, R. B., Wu, Y. A., Deyo, R. A., & Singer, D. E. (2001). Surgical and nonsurgical management of sciatica secondary to a lumbar disc herniation: five-year outcomes from the Maine Lumbar Spine Study. Spine, 26(10), 1179-1187.
[6] Atlas, S. J., Keller, R. B., Chang, Y., Deyo, R. A., & Singer, D. E. (2005). Long-term outcomes of surgical and nonsurgical management of sciatica secondary to a lumbar disc herniation: 10 year results from the maine lumbar spine study. Spine, 30(8), 927-935.
[7] Weinstein, J. N., Lurie, J. D., Tosteson, T. D., Tosteson, A. N., Blood, E. A., Abdu, W. A., ... & Herkowitz, H. (2008). Surgical versus nonoperative treatment for lumbar disc herniation: four-year results for the Spine Patient Outcomes Research Trial (SPORT). Spine, 33(25), 2789-2800.
[8] Weinstein, J. N., Tosteson, T. D., Lurie, J. D., Tosteson, A. N., Hanscom, B., Skinner, J. S., ... & Herkowitz, H. (2006). Surgical vs nonoperative treatment for lumbar disk herniation: the Spine Patient Outcomes Research Trial (SPORT) observational cohort. JAMA, 296(20), 2451-2459.
[9] Anderson, D. D., Chou, L. N., Daffner, S. D., Ahn, U. M., Ahn, N. U., & Andersson, G. B. (2021). Factors Associated with Progression to Surgical Intervention for Lumbar Disc Herniation in the Military Health System. Spine, 46(6), 377-384.
[10] Anderson, D. D., Chou, L. N., Daffner, S. D., Ahn, U. M., Ahn, N. U., & Andersson, G. B. (2023). Rates and Predictors of Surgery for Lumbar Disc Herniation Between the Military and Civilian Health Care Systems. Military Medicine, 188(7-8), e2089-e2096.
[11] Jansson, K. A., Nemeth, G., Granath, F., Jönsson, B., & Blomqvist, P. (2004). Surgery for herniation of a lumbar disc in Sweden between 1987 and 1999. An analysis of 27,576 operations. Journal of Bone and Joint Surgery-British Volume, 86(6), 841-847.
[12] Kim, S. Y., Min, C., Yoo, D. M., Chang, J., Lee, H. J., Park, B., & Choi, H. G. (2021). The association between continuity of care and surgery in lumbar disc herniation patients. Scientific Reports, 11(1), 5527.
[13] Lequin, M. B., Verbiest, H., & Bouma, G. J. (2013). Surgery versus prolonged conservative treatment for sciatica: 5-year results of a randomised controlled trial. BMJ Open, 3(5), e002534.
[14] Shin, J. S., Lee, J., Kim, M. R., Shin, B. C., Lee, M. S., & Ha, I. H. (2016). Long-Term Course of Alternative and Integrative Therapy for Lumbar Disc Herniation and Risk Factors for Surgery: A Prospective Observational 5-Year Follow-Up Study. Spine, 41(16), E955-E963.
[15] Bhandutia, A. K., Patel, A., Jain, S., & Nair, S. (2025). Real-world Treatment Patterns and Management Gaps of Lumbar Disc Herniation in the United States. North American Spine Society Journal (NASSJ), 21, 100757.
[16] Nykvist, F., Hurme, M., Alaranta, H., & Kaitsaari, M. (1995). Severe sciatica: a 13-year follow-up of 342 patients. European Spine Journal, 4(6), 335-338.
[17] Hou, S. X., Tang, J. G., Chen, H. S., & Chen, J. (2012). A long-term follow-up study of the remote result of lumbar discectomy versus conservative treatment for single-level lumbar disc herniation. Medical Journal of Chinese People's Liberation Army, 37(11), 1134-1137.
[18] Motiei-Langroudi, R., Sadeghian, H., & Seddighi, A. S. (2014). Clinical and magnetic resonance imaging factors which may predict the need for surgery in lumbar disc herniation. Asian Spine Journal, 8(4), 446-453.
[19] Dohrmann, G. J., & Hsieh, J. C. (2015). Long-Term Results of Various Operations for Lumbar Disc Herniation: Analysis of over 39,000 Patients. Medical Principles and Practice, 24(3), 285-290.
[20] Davis, R. A. (1994). A long-term outcome analysis of 984 surgically treated herniated lumbar discs. Journal of Neurosurgery, 80(3), 415-421.
[21] Lilly, D. T., Davison, M. A., Eldridge, C. M., Bagley, C. A., Adogwa, O., Moreno, J., ... & Cheng, J. S. (2021). An Assessment of Nonoperative Management Strategies in a Herniated Lumbar Disc Population: Successes Versus Failures. Global Spine Journal, 11(5), 636-642.
[22] Peul, W. C., Brand, R., Thomeer, R. T., & Koes, B. W. (2008). Improving prediction of "inevitable" surgery during non-surgical treatment of sciatica. Pain, 138(3), 571-576.
[23] Sutheerayongprasert, C., Paiboonsirijit, S., Kuansongtham, V., Anuraklekha, S., Hiranyasthiti, N., & Neti, S. (2012). Factors predicting failure of conservative treatment in lumbar-disc herniation. Journal of the Medical Association of Thailand, 95(Suppl 10), S74-S81.
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




