〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
腰椎変性すべり症とは?
公開日:2026/03/14
更新日:2026/00/00
加齢に伴い背骨が前方へずれる腰椎変性すべり症について、最新の研究データを包括的にまとめた専門的なレビューです。
主な内容は、高齢女性に多く見られるこの疾患の疫学やリスク要因、そして下肢の痛みや痺れを伴う臨床症状の解説に重点を置いています。
治療に関しては、保存療法よりも外科的手術、特に除圧術に固定術を併用する手法が長期的に見て高い改善効果を示すことが強調されています。また、低侵襲手術の有用性や再手術のリスク要因、若年層から高齢者までを対象とした年代別の予後分析についても詳しく分析されています。
最終的に、患者個々の状態に合わせた意思決定の重要性と、今後の精密医療に向けた指針を提示する構成となっています。
目次
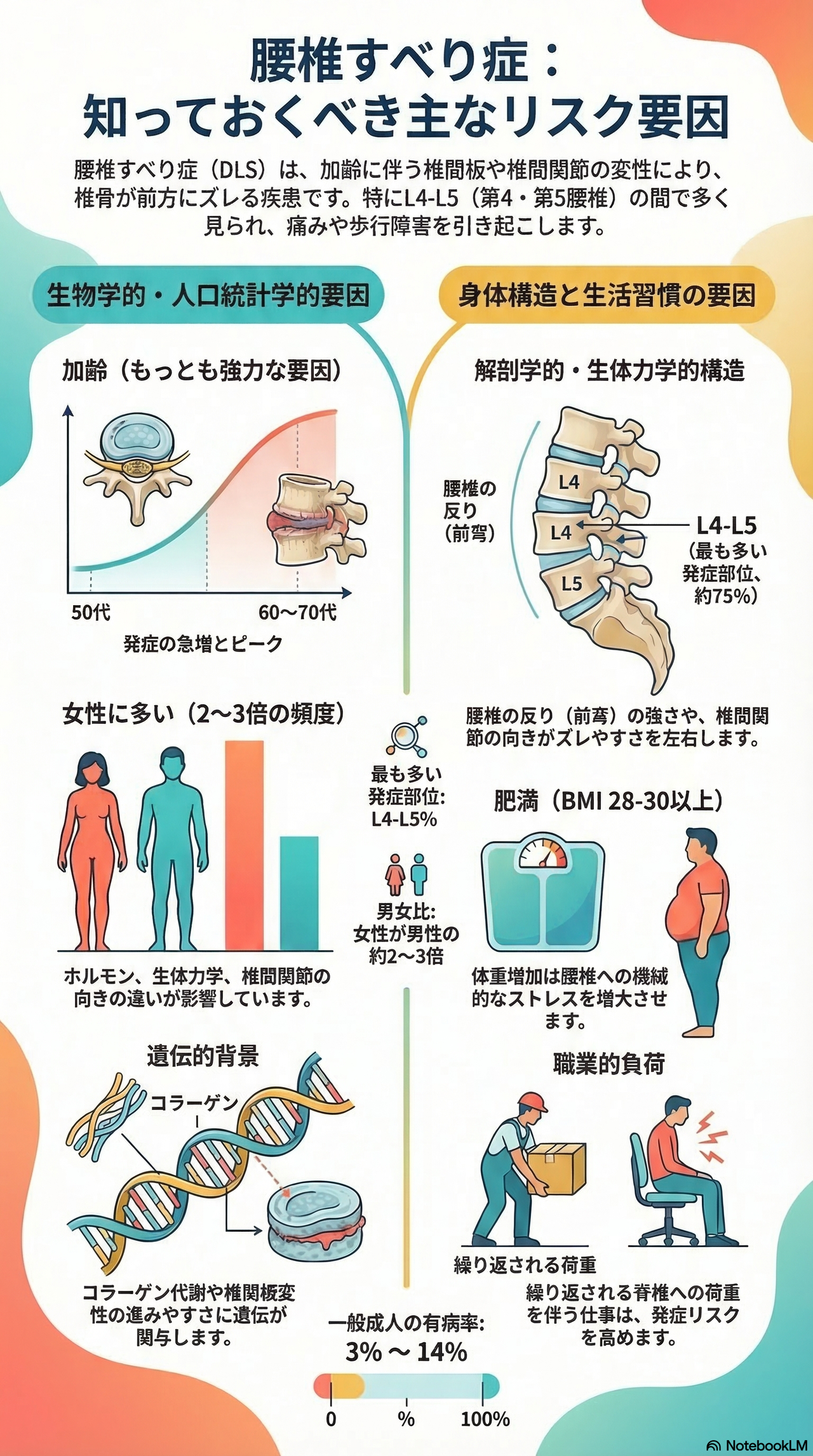
退行性腰椎すべり症(DLS)の主な症状とリスク要因は以下の通りです。
腰椎すべり症の症状は、骨のずれの大きさよりも、脊柱管狭窄の程度と相関することが多く、画像上のずれが小さくても重度な障害が生じることがあります。代表的な症状として以下の3つが挙げられます。
- 腰痛(下背部痛): 活動時や長時間の立位で悪化し、休息や前屈姿勢をとることで改善するという機械的な特徴を持っています。
- 神経性間欠跛行(神経性跛行): 本疾患の最も特徴的な症状です。歩行や長時間の立位によって両脚の痛み、重だるさ、しびれ、筋力低下が生じ、座ったり前屈姿勢をとったりすることで症状が和らぎます。
- 神経根症状(下肢痛): 神経根の圧迫により、片側または両側の下肢痛、錯感覚(しびれやチクチク感)、筋力低下が起こります。最も影響を受けやすいL4-L5間のすべりではL5神経根が圧迫されやすく、足の外側から足の甲にかけての痛みや、足首・足の親指を反らす力の低下が生じることがあります。
- その他の神経症状: 感覚障害や歩行に影響を与える運動障害のほか、まれに馬尾症候群(排便・排尿障害、サドル状の感覚麻痺、両下肢の筋力低下)という緊急手術を要する重篤な合併症を引き起こすこともあります。
発症および進行には、以下のような複数の要因が関係しています。
- 加齢: 最も一貫した強力なリスク要因です。椎間板の変性、椎間関節の関節症、靭帯の弛緩などが長年蓄積されることで引き起こされ、50歳以上で発症率が上昇し、60〜70代で有病率がピークに達します。
- 女性であること: 女性は男性の約2〜3倍の頻度で発症します。これはホルモンの要因、脊柱の生体力学的な違い、椎間関節の向きの違いなどが関係していると考えられています。
- 生体力学的要因(骨格や配列): 矢状面(横から見た状態)の脊柱配列、特に腰椎前弯(腰の反り)の増強や骨盤入射角の大きさは、椎体が前方にずれるリスクを高めます。また、椎間関節がより矢状面を向いている(縦向きに近い)場合も、前方へのずれに対する抵抗力が弱まり、すべりを生じやすくします。
- 肥満: 高いBMI(ボディマス指数)によって示される肥満は、腰椎への機械的ストレスを増加させるため、改善可能なリスク要因の一つとされています。
- その他の要因: 脊椎に反復的な負荷がかかる職業、コラーゲン代謝や椎間板変性に影響する遺伝的素因、また糖尿病や心血管疾患などの併存疾患もリスク要因として特定されています。
退行性腰椎すべり症の保存療法(非手術療法)は、主に軽度から中等度の症状や機能障害を持つ患者に対する初期治療として行われ、主に以下の4つの種類があります。
- 理学療法と運動:保存療法の基礎となる治療法です。体幹の強化、柔軟性トレーニング、姿勢訓練、有酸素運動などを中心に行い、腰椎の安定化と変性部位への機械的ストレスの軽減を目指します。特に、前屈姿勢は脊柱管を広げて神経圧迫を軽減するため、前屈ベースの運動が推奨されることが多くあります。
- 薬物療法:痛みや炎症をコントロールするために、非ステロイド性抗炎症薬(NSAIDs)やアセトアミノフェンが一般的に使用されます。また、神経根症状(足の痛みやしびれなど)に対しては、ガバペンチンやプレガバリンなどの神経障害性疼痛治療薬が処方されることがあり、筋肉の痙攣には筋弛緩薬が一時的に用いられます。オピオイドなどの強力な鎮痛薬は、副作用や依存のリスクがあるため、重度で難治性の痛みにのみ慎重に使用されます。
- 硬膜外ステロイド注射:患部の神経構造に直接、抗炎症薬(ステロイド)をピンポイントで注入する治療です。長期的な有効性に関するエビデンスは限られていますが、特に神経根の痛みに対して一時的な症状緩和をもたらすことがあり、一部の患者では手術を回避・延期するための橋渡しとして機能します。
- 活動の修正と補助器具の使用:痛みを誘発するような活動を避けたり、杖や歩行器などの補助器具を使用したりすることで、症状を管理し、日常生活の自立を維持します。また、肥満の患者の場合は、減量を行うことで腰椎への機械的な負荷を減らし、病気の進行を遅らせる効果が期待できます。
これらの保存療法の効果には個人差があり、長期的に症状をうまくコントロールできる患者がいる一方で、進行性の悪化が見られ手術が必要となる患者もいます。
硬膜外ステロイド注射の効果と、資料から読み取れる限界(リスク)は以下の通りです。
- 一時的な痛みの緩和: 特に神経根の圧迫による痛み(足の痛みやしびれなど)に対して、一時的な症状の緩和をもたらすことがあります。
- 手術の回避や延期: 一部の患者においては、手術を回避したり、延期したりするのに十分なほどの症状緩和が得られることがあります。
- 手術までの橋渡し: 最終的に手術が必要となる場合でも、それまでの期間の痛みをコントロールする役割を果たすことがあります。
- 長期的な有効性の欠如: 資料で指摘されている最大の限界は、長期的な有効性に関するエビデンスが限られていることです。痛みの緩和はあくまで一時的なものにとどまる可能性が高い点に留意する必要があります。
退行性腰椎すべり症において手術が必要と判断される主な基準は、以下の通りです。
- 十分な保存療法を行っても改善しない、持続的で生活に支障をきたす症状がある:理学療法、薬物療法、注射などの非手術療法を適切に行っても、痛みがコントロールできない場合が該当します。
- 進行性の神経症状がある:筋力の低下や感覚障害(しびれなど)といった神経の圧迫による問題が悪化している場合です。
- 生活の質(QOL)に著しい悪影響を及ぼす重度の機能障害がある:痛みや神経性間欠跛行によって歩行距離が極端に短くなるなど、日常生活が大きく制限されている場合です。
- 馬尾症候群を発症した場合(緊急手術):まれですが、排便・排尿障害、サドル状の感覚麻痺(お尻から股にかけての感覚が鈍くなる)、両足の筋力低下などを伴う「馬尾症候群」が生じた場合は、緊急での手術介入が必要となります。
- 画像上の「すべりの大きさ」よりも「実際の症状」を重視:症状の重症度は、骨のずれの大きさよりも、神経の通り道である脊柱管の狭さ(狭窄の程度)と相関する傾向があります。画像上で大きく骨がずれていても症状が軽い人もいれば、わずかなずれでも重度の障害に苦しむ人もいるため、画像所見のみに頼るのではなく、総合的な臨床評価に基づく判断が重要とされています。
- 重症だからといって手術を諦める必要はない:手術前の痛みや障害が重度な患者ほど、手術によって得られる痛み・機能・メンタルヘルスの改善幅が大きい(より大きな恩恵を受けられる)という研究結果が出ています。したがって、初期症状の重さが手術の検討を妨げる理由にはなりません。
退行性腰椎すべり症(DLS)の外科的治療には、主に「除圧術単独」と「除圧術に固定術を併用する(除圧固定術)」の2つのアプローチがあり、それぞれに目的と特徴が異なります。
- メリット: 患部の脊椎の動き(可動性)を温存できることと、固定術を行うことによって生じる追加の身体的負担(合併症リスクなど)を避けられる点です。
- 適応: 動態画像で明らかな不安定性がなく、すべりが安定している(通常はMeyerding分類グレードI)患者に適しているとされています。
- メリット: 対象部位の動きをなくすことで、骨のずれの進行を防ぎ、長期的な成績を向上させることを目的としています。複数の研究やメタアナリシスにおいて、除圧術単独と比べて、痛みの緩和、機能改善、および再手術率の低下においてより優れた結果をもたらすことが示されています。
- デメリット・リスク: 除圧術単独に比べて、手術時間が長くなり、周術期の合併症リスク(出血量など)が高くなる傾向があります。また、固定術特有の長期的リスクとして、骨がうまくくっつかない「偽関節(癒合不全)」(約10〜15%で発生)や、固定器具の不具合、固定した部分の隣の関節に負担がかかって変性する「隣接セグメント障害」が挙げられます。
- 一般的な推奨: 最近のガイドラインやシステマティックレビューでは、適切な適応条件を満たす多くの患者に対して、除圧術単独よりも固定術を併用することが推奨される傾向にあります。
- 高齢者の場合: 高齢患者では固定術によって得られる機能改善のメリットがある一方で、複数の併存疾患を持つ患者に対しては、固定術に伴う高い手術侵襲(出血量の増加や合併症リスクの上昇)を慎重に天秤にかける必要があります。
最終的には、画像上の不安定性の程度、患者の年齢や体力、併存疾患、および外科医の専門知識などを総合的に考慮し、患者ごとに個別の判断を下すことが最も重要とされています。
退行性腰椎すべり症に対する低侵襲手術(MIS)と、今後の発展が期待される最新の治療・研究分野は以下の通りです。
- 低侵襲経椎間孔腰椎椎体間固定術(MI-TLIF): 本疾患において最も一般的に用いられる低侵襲な固定術です。背中の片側から筒状の器具を用いてアクセスし、神経の除圧と椎体間の固定を行います。従来の切開手術と比較して、痛みの軽減などの臨床成績は同等でありながら、出血量が少なく、入院期間が短縮され、日常生活への復帰が早いというメリットがあります。
- 側方アプローチ(MI-LLIF): 脇腹(側方)からアプローチし、より大きな移植骨を挿入する手法です。骨を入れて椎間板の高さを元に戻すことで、神経の通り道を広げる「間接的除圧」を行います。特に椎間板の高さが保たれており、脊柱管の中央部分が狭窄している患者に有効とされています。
- 非インストゥルメント(固定器具非使用)の椎間関節固定を伴う低侵襲除圧術: 金属のスクリューなどの固定器具を使用する負担やリスクを避けつつ、関節部分で最低限の安定性を提供するアプローチです。
- メリット: 組織へのダメージや出血量、回復に要する時間が少ないため、生理的な予備力が低下している高齢の患者や、複数の併存疾患を持つ患者にとって特に有益な選択肢となります。
- 注意点(リスク): 外科医が技術を習得するまでの「学習曲線」に関連する合併症リスクや、視野が狭いことによる神経の不十分な除圧のリスクなど、低侵襲手術特有の課題も存在します。
- AI・機械学習を用いたプレシジョン・メディシン(個別化医療): 患者の臨床データ、画像所見、生体力学的要因、さらには遺伝的要因などを組み合わせ、個々の患者に最適な治療法を導き出す「予測モデル」の開発が、重要な将来の方向性とされています。
- 高度な画像診断とバイオマーカー: 疾患の進行や治療の反応、合併症のリスクを予測するための「バイオマーカー」の特定が進められています。また、動的MRIや生体力学的モデリングといった高度な画像技術により、病態の解明や治療計画の向上が期待されています。
- 新たな手術技術・機器の開発: 患部の動きを完全に固定してしまうのではなく、動きを保ちながら安定させる**動作温存技術(motion-preserving technologies)**の開発や、新しい固定技術の評価、低侵襲技術のさらなる改良が継続的に行われています。
退行性腰椎すべり症の手術は、適切な患者において保存療法よりも優れた長期成績をもたらし、その効果は長期間維持されます。
SPORT試験という大規模な臨床試験の8年間の追跡調査では、痛みの緩和、身体機能、生活の質(QOL)のすべての主要な評価項目において、手術群が保存療法群を継続して上回っていることが実証されています。
さらに、10年以上の追跡調査をまとめたシステマティックレビューでも、手術による恩恵が長期にわたって持続することが確認されています。
ピーク時の改善からわずかな低下が見られる指標があるものの、依然として保存療法よりはるかに良好な結果を維持すると報告されています。
また、若い患者(50歳未満)においても良好な長期成績が示されており、長期的な合併症への懸念は過大評価されている可能性があるという指摘もあります,。
長期的な経過における重要な考慮事項として「再手術のリスク」があります。術後8年間の追跡調査において、再手術率は約22%に上ることが報告されています。
再手術が行われる主な理由には以下のようなものがあります。
- 隣接セグメント障害: 固定した部位の隣の関節に負担がかかり、変性してしまう状態です。術後5年で約8%の患者に画像上の変化が見られますが、画像に変化があっても必ずしも症状が出る(無症状のままの患者も多い)わけではありません,。
- 偽関節(癒合不全): 固定術を行ったものの、骨がうまくくっつかない状態です。器具を用いた固定術の約10〜15%で発生します。
- 再発性の脊柱管狭窄やインプラント(固定器具)の不具合
どのような患者が再手術になりやすいかについて、以下の要因がリスクを高めることが特定されています。
- 高齢であること
- 多椎間(2〜3箇所)にわたる中等度から重度の脊柱管狭窄があること
- 症状として、神経性間欠跛行(歩行時の足の痛みやしびれ)がなく、痛みが主に「腰(背中)」に局在していること
- 術前の足の痛みのスコアがより高いこと
- 理学療法を実施していないこと
約2割の患者で再手術が必要になるというリスクはあるものの、手術を受けた患者全体で見ると、保存療法を続けた患者群よりも追跡期間全体を通じて優れた成績を維持しています,,。 したがって、手術を検討する際には、この長期的な再手術リスク(8年で22%)や潜在的な合併症について十分に理解した上で、期待できるメリットと慎重に天秤にかけ、医師と患者による「共同意思決定」を行うことが強く推奨されています,。
退行性腰椎すべり症における高齢者の手術について、資料に基づくリスクと注意点は以下の通りです。
高齢の患者は、心疾患などの併存疾患(持病)が多く、生理的な予備力(体力や回復力)が低下しているため、手術において特有の課題を抱えています。
- 合併症リスクの上昇と回復の遅れ: 高齢者は一般的に、若い世代の患者に比べて回復が遅く、合併症の発生率が高くなる傾向があります。また、高齢であること自体が、将来的な再手術のリスクを高める要因の一つとして特定されています。
- 「固定術」に伴う身体的負担の増大: 神経の圧迫を取る「除圧術」に加えて、背骨を固定する「固定術」を行う場合、さらなる機能改善が期待できる一方で、手術時間が長くなり、出血量が増加し、周術期の合併症リスクが高まることが示されています。
- 年齢だけを理由に手術を諦める必要はない: リスクはあるものの、年齢そのものが手術を避ける絶対的な理由にはなりません。適切に選択された高齢患者であれば、固定術によって若い世代と同等の大幅な機能改善を達成できることが研究で確認されています。
- 慎重な「患者選択」とバランスの評価: 手術、特に固定術を追加するかどうかを決定する際は、患者の持病(併存疾患)の重さ、現在の生活機能の状態、そして患者自身の目標や希望を総合的に考慮する必要があります。期待できる機能改善のメリットと、高齢者特有の手術リスクを慎重に天秤にかけることが極めて重要です。
- 「低侵襲手術(MIS)」の活用が特に有益: 筒状の器具や内視鏡を用いて小さな切開で行う低侵襲手術は、筋肉などの組織へのダメージや出血量を減らし、回復を早めることができます。そのため、体力が低下している高齢患者や持病の多い患者にとって、手術の負担を軽減できる低侵襲手術は特に大きなメリットをもたらす選択肢となります。
退行性腰椎すべり症(DLS)の治療において、保存療法と手術治療のどちらが効果的かについては、適切な適応条件を満たす患者においては「手術治療」の方が長期的に優れた効果をもたらすことが、質の高い研究によって実証されています。
この結論は、最大規模かつ最も信頼性の高い臨床試験である「SPORT試験(Spine Patient Outcomes Research Trial)」などのデータに基づき、以下の点が明らかになっています。
SPORT試験という大規模な臨床試験の8年間の追跡調査では、痛みの緩和、身体機能、生活の質(QOL)のすべての主要な評価項目において、手術群が保存療法群を継続して上回っていることが実証されています。
さらに、10年以上の追跡調査をまとめたシステマティックレビューでも、手術による恩恵が長期にわたって持続することが確認されています。
ピーク時の改善からわずかな低下が見られる指標があるものの、依然として保存療法よりはるかに良好な結果を維持すると報告されています。
また、若い患者(50歳未満)においても良好な長期成績が示されており、長期的な合併症への懸念は過大評価されている可能性があるという指摘もあります,。
- まずは保存療法から:軽度から中等度の症状の患者に対しては、理学療法、薬物療法、注射などの保存療法が初期治療の基本(第一選択)となります。
- 限界を感じたら手術への切り替えが効果的:十分な保存療法を試みても生活に支障をきたす症状が続く場合や、重度の機能障害がある患者にとっては、手術治療が最も効果的で耐久性のある選択肢となります。
- 重症度にかかわらない効果:痛みが重度であればあるほど、手術後に得られる改善の幅が大きいというデータもあるため、症状が重いからといって手術を諦める必要はありません。
最終的な治療法の選択は、患者個々の症状の重さや生活への影響、手術に伴うリスクへの許容度などを総合的に考慮し、医師と患者による「共同意思決定(Shared Decision-Making)」によって行われることが強く推奨されています。
Abdel-Fattah, A., Elnikety, S., & Ghanem, M. (2022). To fuse or not to fuse: The elderly patient with lumbar stenosis and low-grade spondylolisthesis. Systematic review and meta-analysis of randomised controlled trials. Surgeon-Journal of The Royal Colleges of Surgeons of Edinburgh and Ireland. https://doi.org/10.1016/j.surge.2022.02.008
Abdu, W. A., Lurie, J. D., Spratt, K. F., Tosteson, A. N., Zhao, W., Tosteson, T. D., Herkowitz, H., Longley, M., Boden, S. D., Emery, S., & Weinstein, J. N. (2018). Long-term results of surgery compared with nonoperative treatment for lumbar degenerative spondylolisthesis in the Spine Patient Outcomes Research Trial (SPORT). Spine. https://doi.org/10.1097/BRS.0000000000002682
Akkawi, I., Zmerly, H., & Ricci, A. (2022). Degenerative spondylolisthesis: A narrative review. Acta Bio-Medica: Atenei Parmensis. https://doi.org/10.23750/abm.v92i6.10526
Anwar, M. A., Nolte, M. T., Shen, F. H., Bydon, M., Nassr, A., Sebastian, A. S., Currier, B. L., Fogelson, J. L., Huddleston, P. M., Freedman, B. A., Larson, A. N., Ledonio, C. G., & Elder, B. D. (2024). Worse pain and disability at presentation predicts greater improvement in pain, disability, and mental health in patients undergoing minimally invasive transforaminal lumbar interbody fusion for degenerative spondylolisthesis. Clinical Spine Surgery. https://doi.org/10.1097/bsd.0000000000001650
Arimbawa, I. W. A., Nakano, A., Hayashi, K., Takayama, K., Hirano, Y., Koga, T., Matsumoto, T., & Imagama, S. (2022). Comparison between decompression alone and with additional fusion for degenerative lumbar spondylolisthesis: A systematic review and meta-analysis. Spine Surgery and Related Research. https://doi.org/10.22603/ssrr.2022-0011
Bisson, E. F., Khaleel, M. A., Iyer, S., Akbik, O. S., Jacobs, W. B., Alvi, M. A., Hara, J., Shaffrey, M. E., Shaffrey, C. I., Virk, M. S., Adogwa, O., Knightly, J. J., Park, P., Coric, D., Potts, E. A., Foley, K. T., Wang, M. Y., Uribe, J. S., Koski, T. R., ... Asher, A. L. (2021). Patient-reported outcome improvements at 24-month follow-up after fusion added to decompression for grade I degenerative lumbar spondylolisthesis: A multicenter study using the Quality Outcomes Database. Journal of Neurosurgery. https://doi.org/10.3171/2020.9.SPINE201082
Bydon, M., Alvi, M. A., & Goyal, A. (2019). Degenerative lumbar spondylolisthesis: Definition, natural history, conservative management, and surgical treatment. Neurosurgery Clinics of North America. https://doi.org/10.1016/J.NEC.2019.02.003
Chen, Z., Zhao, J., Liu, A., Yuan, J., & Li, Z. (2023). A systematic review and meta-analysis of risk factors for reoperation after degenerative lumbar spondylolisthesis surgery. BMC Surgery. https://doi.org/10.1186/s12893-023-02082-8
Dijkerman, M. L., Overdevest, G. M., Moojen, W. A., & Vleggeert-Lankamp, C. L. (2018). Decompression with or without concomitant fusion in lumbar stenosis due to degenerative spondylolisthesis: A systematic review. European Spine Journal. https://doi.org/10.1007/S00586-017-5436-5
Gaetani, P., Aimar, E., Panella, L., Levi, D., Tancioni, F., Di Ieva, A., Debernardi, A., Pisano, P., Baena, R. R., & Paoletti, P. (2006). Functional disability after instrumented stabilization in lumbar degenerative spondylolisthesis: A follow-up study. Functional Neurology.
Glendenning, J., Patel, S., Giles, L., Biant, L. C., & Stirling, P. H. C. (2023). Surgical management of lumbar stenosis in the presence of degenerative spondylolisthesis: Are decompression and fusion or interspinous process device superior to decompression alone? A systematic review and meta-analysis. Orthopaedic Proceedings. https://doi.org/10.1302/1358-992x.2023.4.018
Goh, G. S., Liow, M. H. L., Yeo, W., Chee, Y. H., Guo, C. M., Chen, J. Y., & Yue, W. M. (2020). What are the patient-reported outcomes, complications, and radiographic results of lumbar fusion for degenerative spondylolisthesis in patients younger than 50 years? Clinical Orthopaedics and Related Research. https://doi.org/10.1097/CORR.0000000000001252
Guo, J., Yin, Y., Jin, L., Zhang, R., Hou, T., & Zhang, Y. (2024). Evaluation of the therapeutic effect of decompression with or without fusion on lumbar spinal stenosis caused by degenerative lumbar spondylolisthesis: A systematic review and meta-analysis. World Neurosurgery. https://doi.org/10.1016/j.wneu.2024.11.095
Guo, Z., Jiang, Y., Huang, Y., Jiang, X., & Tian, W. (2025). Decompression, decompression plus fusion and decompression plus dynamic stabilization for degenerative lumbar spondylolisthesis: A network meta-analysis. Journal of Orthopaedic Surgery and Research. https://doi.org/10.1186/s13018-025-06550-0
Jadhakhan, F., Papadopoulos, S. M., Shimer, A. L., & Shen, F. H. (2023). Outcomes of surgical intervention for degenerative lumbar spondylolisthesis: A comparative analysis of different surgical fixation techniques. Journal of Spine Surgery. https://doi.org/10.21037/jss-22-24
Khan, M. A., Iqbal, M. Z., Iqbal, M. J., Iqbal, M. W., Iqbal, M. S., & Iqbal, M. A. (2024). Long term outcomes of pain, disability and quality of life in open vs minimally invasive surgery of transforaminal lumbar interbody fusion. The Journal of Bahria University Medical and Dental College. https://doi.org/10.51985/jbumdc2024365
Mardjetko, S. M., Connolly, P. J., & Shott, S. (1994). Degenerative lumbar spondylolisthesis: A meta-analysis of literature 1970–1993. Spine. https://doi.org/10.1097/00007632-199410151-00002
Martin, C. T., Pugely, A. J., Gao, Y., & Mendoza-Lattes, S. A. (2025). Streamlining the journey of research into clinical practice: Making your patients and practice flourish: When to fuse? An evidence based review of treatment strategies in degenerative spondylolisthesis. Global Spine Journal. https://doi.org/10.1177/21925682251336755
Matz, P. G., Meagher, R. J., Lamer, T., Tontz, W. L., Annaswamy, T. M., Cassidy, R. C., Cho, C. H., Dougherty, P., Easa, J. E., Enix, D. E., Gunnoe, B. A., Jallo, J., Julien, T. D., Mardjetko, S. M., Nucci, R. C., Patel, R. D., Sembrano, J. N., Villavicencio, A. T., Witt, J. P., & Hanna, A. S. (2016). Guideline summary review: An evidence-based clinical guideline for the diagnosis and treatment of degenerative lumbar spondylolisthesis. The Spine Journal. https://doi.org/10.1016/J.SPINEE.2015.11.055
Nikaido, T., Nakagawa, Y., Kobayashi, T., Uehara, M., Oba, H., Takahashi, J., & Kato, H. (2022). Usefulness of lateral lumbar interbody fusion combined with indirect decompression for degenerative lumbar spondylolisthesis: A systematic review. Medicina-Lithuania. https://doi.org/10.3390/medicina58040492
Norton, R. P., Bianco, K., Klifto, C., Errico, T. J., & Bendo, J. A. (2015). Degenerative spondylolisthesis: An analysis of the Nationwide Inpatient Sample database. Spine. https://doi.org/10.1097/BRS.0000000000000987
Oster, J. H., Lachman, J. R., Ammerman, J. M., Sweeney, K., Daffner, S. D., & France, J. C. (2020). Systematic review of outcomes following 10-year mark of spine patient outcomes research trial (SPORT) for degenerative spondylolisthesis. Spine. https://doi.org/10.1097/BRS.0000000000003485
Shah, A. A., Devana, S. K., Lee, C., & Bugbee, W. D. (2023). Minimally invasive decompression with noninstrumented facet fusion versus minimally invasive transforaminal lumbar interbody fusion for stenosis associated with grade 1 lumbar degenerative spondylolisthesis. Clinical Spine Surgery. https://doi.org/10.1097/bsd.0000000000001473
Shukla, S., Divi, S. N., Hecht, A. C., Elysee, J. C., Lafage, R., Lafage, V., Kim, H. J., & Iyer, S. (2023). Laminectomy with fusion is associated with greater functional improvement compared with laminectomy alone for the treatment of degenerative lumbar spondylolisthesis. Spine. https://doi.org/10.1097/BRS.0000000000004673
Steiger, F., Becker, H. J., Standaert, C. J., Balague, F., Vader, J. P., Porchet, F., & Mannion, A. F. (2014). Surgery in lumbar degenerative spondylolisthesis: Indications, outcomes and complications. A systematic review. European Spine Journal. https://doi.org/10.1007/S00586-013-3144-3
Watters, W. C., Baisden, J., Gilbert, T. J., Kreiner, S., Resnick, D. K., Bono, C. M., Ghiselli, G., Heggeness, M. H., Mazanec, D. J., O'Neill, C., Reitman, C. A., Shaffer, W. O., Summers, J. T., & Toton, J. F. (2009). An evidence-based clinical guideline for the diagnosis and treatment of degenerative lumbar spondylolisthesis. The Spine Journal. https://doi.org/10.1016/J.SPINEE.2009.03.016
Weinstein, J. N., Lurie, J. D., Tosteson, T. D., Zhao, W., Blood, E. A., Tosteson, A. N., Birkmeyer, N., Herkowitz, H., Longley, M., Lenke, L., Emery, S., & Hu, S. S. (2007). Surgical versus nonsurgical treatment for lumbar degenerative spondylolisthesis. The New England Journal of Medicine. https://doi.org/10.1056/NEJMOA070302
Winters, M. E., Klucinec, B. M., & Roach, J. W. (2011). Degenerative lumbar spondylolisthesis: Evolution of treatment. Argospine News & Journal. https://doi.org/10.1007/S12240-011-0002-1
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
29(水)は祝日の為、お休みになります。
平常通り営業致します。
20(金)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




