〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
手術の成功率:腰椎椎間板ヘルニア
公開日:2026/02/24
更新日:2026/00/00
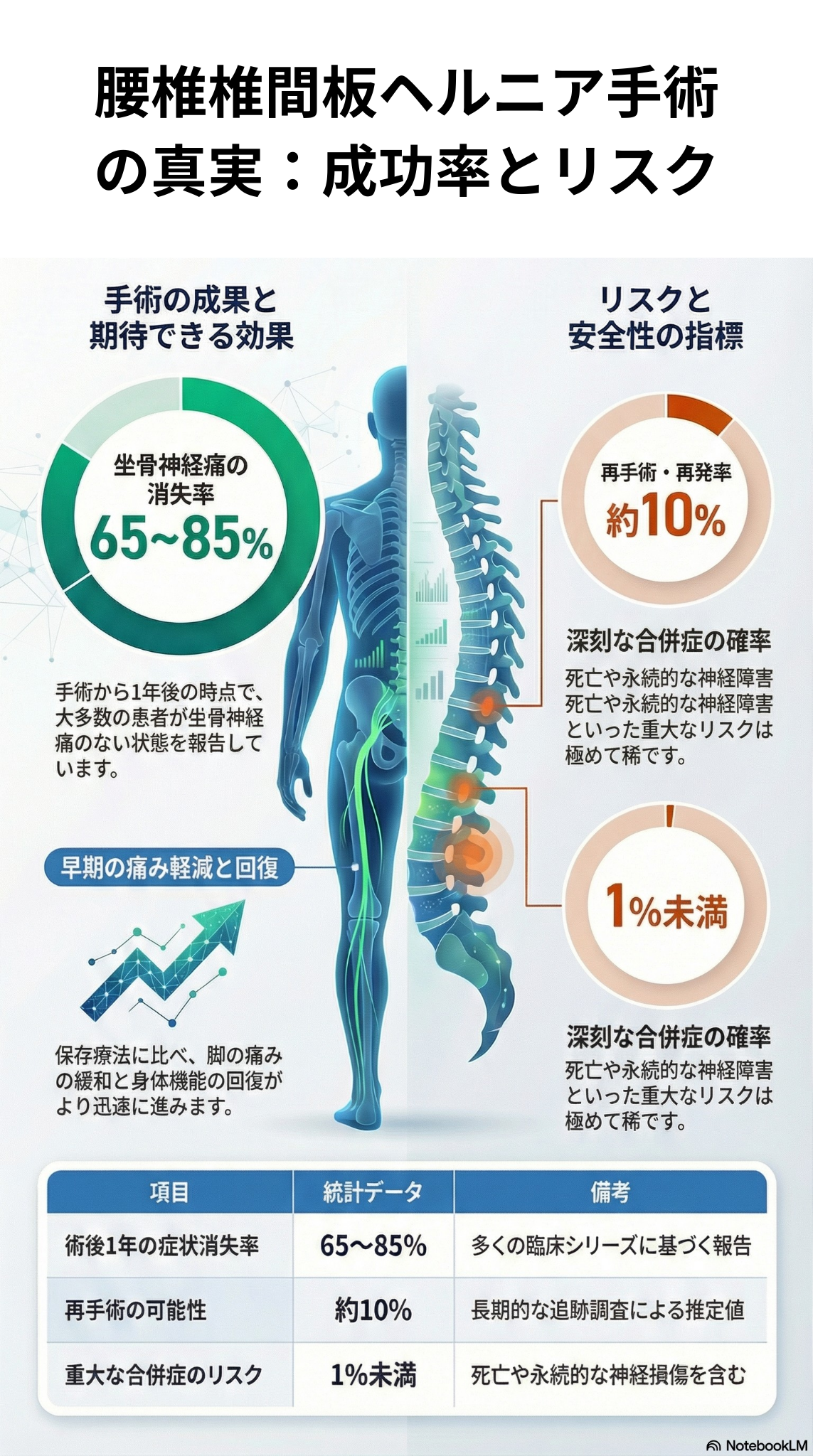
腰椎椎間板ヘルニアに伴う坐骨神経痛に対して、外科手術と保存療法のどちらが有効かを比較検討したものです。
手術療法は、保存療法に比べて足の痛みからの早期回復において明確な優位性がありますが、長期的な経過で見ると両者の治療成績は概ね同等に収束します。
治療法の選択には、患者の症状の重さや生活の質への影響、さらに合併症や再手術のリスクを考慮した意思決定が重要であると説いています。
また、喫煙や精神状態が予後に影響を与えることや、手術手技による細かな違いについても複数の研究データをもとに解説しています。最終的に、麻痺などの緊急性がなければ一定期間の保存療法を優先しつつ、個別の状況に応じて柔軟に判断することが推奨されています。
目次
腰椎椎間板ヘルニアの手術の成功率や有効性は、何を指標にするか(痛みの解消度合いか、保存療法との比較か)によって異なりますが、主なデータは以下の通りです。
過去の多くの症例報告によると、椎間板摘出術(顕微鏡下を含む)を受けた患者の65〜85%が、術後1年時点で坐骨神経痛がない状態まで回復していると報告されています。これは、手術によって坐骨神経痛が解消される確率が非常に高いことを示しています。
手術の最大の強みは、**「回復の速さ」**にあります。
• 短期的(3ヶ月以内): 手術は保存療法と比較して、脚の痛みをより大幅かつ迅速に軽減します(100点満点の評価で約12点分の改善差)。
• 長期的(1年以上): 1年や2年が経過すると、保存療法を選んだ患者も徐々に回復するため、両者の差は小さくなります。しかし、実際に手術を受けた患者を追跡した分析(as-treated analysis)では、身体機能や痛みの改善において、手術の方が有意に優れた結果を維持しているというデータもあります。
• 慢性の坐骨神経痛: 痛みが4〜12ヶ月続いている患者の場合、手術(マイクロ椎間板摘出術)は保存療法よりも、2年後の時点でも脚の痛みをより効果的に軽減したという研究結果があります。
• 生活の質(QOL): 手術は、身体の痛みや機能の改善を通じて、早期に生活の質を向上させることが確認されています。
成功率を考える上で、リスクの低さも重要です。
• 深刻な合併症: 死亡や永続的な神経損傷などの深刻な合併症のリスクは、1%未満と極めて稀です。
• 再手術率: 長期的な報告では、約10%の割合で再手術や再発が起こるとされています。
手術は、**短期間での劇的な改善を求める場合には非常に有効(成功率65〜85%)**ですが、1年以上の長い目で見れば保存療法でも同等のレベルまで回復する可能性があります。そのため、患者自身の「早く治したい」という希望や、痛みの強さが手術を選択する際の重要な基準となります。
腰椎椎間板ヘルニアの治療において、手術と保存療法の長期的な回復(1年以上)における主な違いは、症状が改善する「速さ」にありますが、最終的な結果は多くの患者で同様のレベルに収束するという点です,,。
主な違いと特徴は以下の通りです。
• 短期的な優位性: 手術(椎間板摘出術)は、保存療法と比較して、脚の痛みの緩和と身体機能の回復がより迅速に行われます,,。
• 長期的な結果の類似性: 術後1年から数年が経過すると、手術群と保存療法群の間で、痛みや障害の程度に大きな差は見られなくなることが一般的です,,。多くの臨床試験において、1年または2年時点でのアウトカムは全体として類似しています,。
• 脚の痛み: 手術直後から短期的には手術の方が痛みを大幅に軽減しますが、長期(1年以上)ではその差はわずか(100点満点中2.3点程度の差)になります。
• 改善の持続性: どちらのアプローチを選択しても、多くの場合、得られた改善は数年間にわたって持続します。
• 再手術率: 手術を受けた場合、長期的には約10%の割合で再手術や再発が報告されており、この確率は時間の経過とともに上昇する傾向があります,。
• 合併症: 深刻な合併症(死亡や永続的な神経損傷)は1%未満と非常に稀です,。全体的な有害事象のリスクは、手術と保存療法で大きな差はないとされています。
長期的な視点でも、以下のような特定の条件を持つ患者は、手術による恩恵をより大きく受ける可能性があります:
• 症状が6ヶ月以上続いている慢性的な坐骨神経痛。
• 画像診断で脱出(遊離)したヘルニアが確認される場合。
• 適切な保存療法を行っても耐えがたい痛みが続く、または進行性の神経学的欠損がある場合。
• 保存療法(教育、活動調整、鎮痛剤、理学療法など)でも、多くの患者が意味のある改善を遂げます。
**手術の最大のメリットは「早期の症状緩和」**にあり、長期的な機能回復という点では、保存療法も最終的には手術に近い成果をもたらすことが示唆されています,。
椎間板ヘルニアにおいて手術を検討すべき具体的な症状や条件は、緊急性を要するものから、生活の質(QOL)の向上を目的とするものまで多岐にわたります。出典に基づくと、主な検討基準は以下の通りです。
以下の症状がある場合は、保存療法の期間を待たずに早期の手術が強く推奨されます。
• 馬尾症候群(Cauda Equina Syndrome): 排尿・排便障害、会陰部の感覚異常などを伴う状態で、緊急の対応が必要です。
• 進行性の神経学的欠損: 筋力の低下や麻痺が急速に悪化している場合です。
• 重度の神経障害: 深刻な感覚麻痺や運動機能障害が認められる場合です。
保存療法を継続しても改善が見られない場合、以下の点が判断材料となります。
• 耐えがたい痛み: 適切な保存療法を行っているにもかかわらず、日常生活が困難なほどの**耐えがたい脚の痛み(坐骨神経痛)**が続く場合です。
• 症状の長期化(6ヶ月以上): 症状が6ヶ月を超えて継続している慢性的な坐骨神経痛の場合、保存療法を続けるよりも手術を受けた方が、長期的な痛みの軽減効果が高いことが示唆されています。
特定の画像所見や症状の組み合わせがある場合、手術による恩恵を受けやすい(相対的利益が大きい)とされています。
• 遊離したヘルニア片(Sequestered Fragment): 画像診断で椎間板の一部が完全に脱出し、遊離していることが確認される場合です。
• 強い腰痛の合併: 脚の痛み(神経根症状)に加えて、ベースラインの腰痛が強い場合も、手術が検討される要因となります。
医学的な症状だけでなく、患者の社会的状況も重要な判断基準になります。
• 迅速な回復の必要性: 職業上の理由などで、可能な限り早い症状の緩和と機能回復が必要な場合、手術は保存療法よりも短期間で高い効果を発揮します。
• 本人の優先順位: 手術のリスクとベネフィットを理解した上で、早期の改善を強く望む患者の意向(共有意思決定)が尊重されます。
一般的には、まず数週間から数ヶ月の保存療法が試されますが、進行性の麻痺や馬尾症状がある場合、または耐えがたい痛みが数ヶ月以上改善しない場合に手術が有力な選択肢となります。
内視鏡手術(低侵襲手術)と顕微鏡下手術(または公開手術)の成功率や有効性を比較した場合、全体的な回復や長期的な結果に大きな違いはないとされていますが、いくつかの細かい特徴やリスクに差が見られます。
参考文献に基づいた主な比較結果は以下の通りです。
• 同等の効果: 多くの臨床試験やメタ解析において、内視鏡手術と顕微鏡下手術の間で、早期の改善度合いや長期的な身体機能の回復はほぼ同等であると報告されています。
• わずかな差: 一部の解析では、内視鏡手術の方が脚や腰の痛みスコアがわずかに劣るという結果もありますが、その差は非常に小さく、臨床的に重要であるかは不明確です。
手法によって、合併症や再発のリスクに以下のような傾向の違いがあります。
• 感染症のリスク: 内視鏡手術などの低侵襲手術は、顕微鏡下手術や公開手術と比較して、手術部位の感染リスクが低いことがいくつかの試験で示されています。
• 再発と再入院: 一方で、いくつかの統合データ(メタ解析)では、内視鏡手術を含む低侵襲手術の方が、ヘルニアの再発による再入院率がわずかに高い可能性が指摘されています。
• 長期的な成果は同等: 術後1年以上の長期的な機能回復については、両方の手法で比較可能な(同等の)成果が得られるとされています。
• 証拠の質: ただし、これらの手法を直接比較した研究の質にはばらつきがあり、どちらかが圧倒的に優れていると断定するための確実な証拠はまだ不十分です。
どちらの手法を選んでも、最終的な痛みの軽減や機能回復という点での「成功率」に大きな差はありません。内視鏡手術は「感染リスクが低い」という利点がある一方で、手法によっては「再発による再手術のリスクがわずかに高い」という報告もあります。
最終的な手法の選択は、医師の習熟度や、患者さんのヘルニアの形状(遊離しているかなど)に基づいて検討されるのが一般的です。
腰椎椎間板ヘルニアの手術後の仕事復帰や日常生活については、参考文献に基づくと、「早期の機能回復」と「生産性損失の抑制」が手術の大きな利点として挙げられています。
具体的な詳細は以下の通りです。
• 早期復帰の可能性: 手術(椎間板摘出術)は保存療法と比較して、身体機能の回復がより迅速であるとされています。
• 生産性損失の軽減: 経済的な分析によると、早期の手術は生産性の損失を相殺または低減させる効果があります。ある試験では、早期の手術を受けた患者は、保存療法を続けた患者よりも「生産性の損失が少なかった」という結果が出ています。
• 経済的妥当性: 早期手術はヘルスケアコストは高まるものの、仕事の欠勤などによる損失を抑えられるため、多くの状況でコストに見合った選択肢(費用対効果が高い)とみなされています。
• 早期の改善: 手術後、数週間から数ヶ月以内に脚の痛みが大幅に軽減し、日常生活における身体機能や生活の質(QOL)が早期に向上します。
• 身体機能の維持: 長期的な視点(1年以上)で見ても、手術を受けた患者は身体機能や痛みの改善において、良好な状態を維持していることが示されています。
手術は保存療法よりも早く身体機能を回復させ、仕事や日常生活に早く戻れるようにすることで、仕事ができないことによる経済的損失を抑える効果が期待できます。
椎間板ヘルニアの手術後の再発率や再手術が必要になる確率については、以下の通り報告されています。
• 長期的な再手術率: 多くの長期的な調査シリーズにおいて、再手術や再発による手術が必要になる確率は、**約10%**と報告されています。
• 経時的な推移: この再手術の確率は、術後の経過時間が長くなるにつれて上昇する傾向があります。
手術の手法によって、再発に関連するリスクにわずかな差が見られるというデータがあります。
• 低侵襲手術(内視鏡など): いくつかの統合データによると、内視鏡などの低侵襲手術は、顕微鏡下手術や公開手術と比較して、再発による再入院率がわずかに高い可能性が示唆されています。
• 一貫しないデータ: ただし、ネットワーク解析などの別の分析では、再発率に一貫した有意な差はないという報告もあり、根拠の確実性はまだ十分ではありません。
• 深刻な合併症の低さ: 再手術のリスクはあるものの、死亡や永続的な神経損傷などの深刻な合併症のリスクは1%未満と、極めて低い水準にあります。
• 全体的な有害事象: 手術と保存療法を比較した場合、全体的な有害事象の発生リスク自体には大きな差はないとされています。
椎間板ヘルニアの手術後、約10人に1人(10%)程度の割合で、長期的には再発や再手術が必要になる可能性があります。特に低侵襲な手術手法では、再発による再入院のリスクがわずかに高まる可能性がある点に留意が必要です。
椎間板ヘルニアの手術後に痛みが残る、あるいは再び現れる原因として、提供された資料に基づくと以下の要因が考えられます。
手術後に痛みが戻る最も一般的な原因の一つは、ヘルニアの再発です。
• 再手術率: 長期的な調査では、約10%の割合で再発や再手術が必要になると報告されています。
• 術式による影響: 内視鏡などの低侵襲手術(MID)の中には、顕微鏡下手術などと比較して、再発による再入院率がわずかに高い可能性が指摘されているものもあります。
身体的・精神的な要因が回復を妨げ、痛みが残るリスクを高めることがあります。
• 喫煙とうつ: 喫煙やうつ状態、あるいは他の関節の合併症がある患者は、手術および保存療法の両方において、全体的な回復結果が悪くなる(アウトカムが悪化する)傾向があります。
• 症状の期間: 手術前の症状が6ヶ月以上続いている慢性的なケースでは、術後の経過が異なる場合があります。
頻度は極めて低いですが、手術そのものに伴うリスクも原因となり得ます。
• 神経学的損傷: 死亡や永続的な神経損傷などの深刻な合併症が起きる確率は、1%未満とされています。
手術が成功しても、すべての患者で痛みがゼロになるわけではありません。
• 消失率の限界: 術後1年時点で坐骨神経痛が完全に消失したと報告する患者は**65〜85%**であり、15〜35%の患者には何らかの症状が残っている可能性があります。
• 長期的な収束: 術後1年から2年が経過すると、手術を受けた群と保存療法を続けた群で、痛みや障害の程度に大きな差が見られなくなることが一般的です。
一部のメタ解析では、低侵襲な手法において、顕微鏡下手術よりも脚や腰の痛みスコアがわずかに高く(痛みが残りやすく)出た例もありますが、その差は非常に小さく、臨床的にどれほど重要かは明確ではありません。
手術後の痛みの残存は、物理的な再発、患者の生活習慣や精神状態、あるいは神経系の不可逆的な変化など、複数の要因が組み合わさって起こる可能性があります。
[1]C. Liu et al., “Surgical versus non-surgical treatment for sciatica: systematic review and meta-analysis of randomised controlled trials,” BMJ, vol. 381, pp. e070730–e070730, Apr. 2023, doi: 10.1136/bmj-2022-070730.
[2]M. Inam, F. Shah, and J. Iqbal, “Surgical versus conservative management of lumbar disc prolapse: A systematic review and meta-analysis”, [Online]. Available: https://journalmsr.com/surgical-versus-conservative-management-of-lumbar-disc-prolapse-a-systematic-review-and-meta-analysis/
[3]B.-L. Chen et al., “Surgical versus non-operative treatment for lumbar disc herniation: a systematic review and meta-analysis.,” Clinical Rehabilitation, vol. 32, no. 2, pp. 146–160, Feb. 2018, doi: 10.1177/0269215517719952.
[4]W. C. H. Jacobs et al., “Surgery versus conservative management of sciatica due to a lumbar herniated disc: a systematic review,” European Spine Journal, vol. 20, no. 4, pp. 513–522, Apr. 2011, doi: 10.1007/S00586-010-1603-7.
[5]M. Zhang, S. Cai, Y. Wang, and W. Wu, “Comparison of different treatments for lumbar disc herniation: a network meta-analysis and systematic review,” BMC Surgery, vol. 25, July 2025, doi: 10.1186/s12893-025-02992-9.
[6]R. M. Hoffman, K. J. Wheeler, and R. A. Deyo, “Surgery for herniated lumbar discs: a literature synthesis,” Journal of General Internal Medicine, vol. 8, no. 9, pp. 487–496, Sept. 1993, doi: 10.1007/BF02600110.
[7]J. N. A. Gibson and G. Waddell, “Surgical interventions for lumbar disc prolapse: updated Cochrane Review.,” Spine, vol. 32, no. 16, pp. 1735–1747, July 2007, doi: 10.1097/BRS.0B013E3180BC2431.
[8]M. S. Danazumi, B. Bello, S. A. Rufai, and M. A. Abdulrahman, “Surgery versus conservative management for lumbar disc herniation with radiculopathy: A systematic review and meta-analysis,” Journal of Health Science, vol. 8, no. 1, pp. 42–53, Apr. 2018, doi: 10.17532/JHSCI.2018.479.
[9]Ambaliya, D. Bruyn, and Depreitere, “A systematic review and meta-analysis on surgery for lumbar disc herniation: optimal timing of surgery, return to work and outcomes compared with conservative management.,” Brain & spine, 2026, doi: 10.1016/j.bas.2025.105917.
[10]M. R. Rasouli, V. Rahimi-Movaghar, F. Shokraneh, M. Moradi-Lakeh, and R. Chou, “Minimally invasive discectomy versus microdiscectomy/open discectomy for symptomatic lumbar disc herniation,” Cochrane Database of Systematic Reviews, vol. 2013, no. 9, Sept. 2014, doi: 10.1002/14651858.CD010328.PUB2.
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




