〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
腰椎分離症患者さん向け診療ガイドライン
公開日:2026/04/07
更新日:2026/00/00
若年アスリートに多く見られる腰椎分離症に関する最新の診療ガイドラインをまとめたものです。
膨大な研究データに基づき、MRIやSPECTを用いた早期診断の重要性や、装具とリハビリを組み合わせた保存療法の高い有効性について解説しています。
治療が長期化する際の外科的手法や、安全なスポーツ復帰のための段階的なプロトコルも提示されており、医療従事者向けの実践的な指針となっています。
特に、骨の成長段階にある小児・青少年と成人では治療反応が異なるため、年齢に応じた個別対応の必要性が強調されています。
全体を通して、適切な初期介入が慢性化や重症化を防ぎ、良好な予後をもたらすことを明らかにしています。
目次
一般集団における腰椎分離症の有病率は約5-6%とされていますが、アスリート集団ではより高い頻度で認められます 。
Tawfikらのシステマティックレビューによると、腰痛を有するアスリートにおける腰椎分離症の発生率は有意に高いことが報告されています。
Liらのメタアナリシスでは、腰痛を有するアスリートにおける腰椎分離症の発生率が系統的に評価されており、スポーツ種目による差異が明らかにされています。特に、過伸展動作を繰り返すスポーツでは発生率が高く、体操選手では最大40%に達するとの報告もあります 。
腰椎分離症の主要な病因は、反復的な機械的ストレス、特に腰椎の過伸展と回旋の組み合わせによる疲労骨折です 。Crawfordらによる小児腰椎分離症に関するエビデンスベースドレビューでは、以下の危険因子が同定されています :
- 遺伝的素因:家族歴のある個人では発症リスクが高い
- スポーツ活動:過伸展動作を伴う競技への参加
- 成長期:骨格の急速な成長期における骨の脆弱性
- 解剖学的要因:腰仙移行部の形態異常、脊柱の前弯増強
Sairyoらは、アスリートにおける腰椎分離症の病態生理を詳細に解説し、繰り返される微小外傷が骨のリモデリング能力を超えた場合に骨折が発生することを示しています 。
Crawfordらのシステマティックレビューによると、腰椎分離症の自然経過は多様であり、無症状のまま経過する症例から、慢性腰痛や脊椎すべり症へ進行する症例まで存在します。
早期発見と適切な治療介入が予後改善に重要であることが強調されています。
●症状と身体所見
腰椎分離症の典型的な臨床症状は、活動時に増悪する腰痛であり、特に過伸展動作で悪化します 。身体診察では、片足過伸展テスト(one-legged hyperextension test)が広く用いられていますが、その診断精度には限界があります。
片足過伸展テストの感度は50-73%、特異度は17-32%と報告されており、陽性所見は腰椎分離症を示唆しますが、陰性所見でも除外できないことに注意が必要です。Debnahらは、臨床症状と身体診察のみでは確定診断が困難であり、画像診断が不可欠であることを強調しています。
●鑑別診断
腰痛を呈する若年アスリートでは、以下の疾患との鑑別が重要です 。
- 筋筋膜性腰痛
- 椎間板ヘルニア
- 腰椎椎間板症
- 仙腸関節障害
- 腰椎椎間関節症
- 脊椎腫瘍(稀)
● 単純X線撮影
単純X線撮影は初期評価として重要であり、前後像、側面像、斜位像が推奨されます。斜位像では、椎弓の連続性が評価でき、いわゆる「スコッチテリアの首輪」サインが分離症の診断に有用です。
しかし、単純X線撮影の感度は限定的であり、特に早期病変や片側性病変の検出には不十分な場合があります。Meyerding分類は、脊椎すべり症の重症度を5段階で評価する標準的な分類システムとして広く用いられています 。
● コンピュータ断層撮影(CT)
CTは骨病変の詳細な評価に最も優れた画像診断法であり、分離部の形態、骨硬化、偽関節の有無を明確に描出できます。CTは確定診断と外科的治療計画の立案に特に有用です 。
● 磁気共鳴画像(MRI)
MRIは、骨髄浮腫や軟部組織の評価に優れており、早期のストレス反応や急性骨折の検出に有用です。T2強調画像やSTIR画像で分離部周囲の骨髄浮腫が認められる場合、活動性の高い病変であり、保存療法による骨癒合の可能性が高いことを示唆します。
また、MRIは神経根圧迫や椎間板変性などの合併病変の評価にも有用であり、特に神経症状を伴う症例では必須の検査です。
● 骨シンチグラフィとSPECT
骨シンチグラフィ、特にSingle Photon Emission Computed Tomography(SPECT)は、腰椎分離症の診断において高い診断精度を示します。Pengらのメタアナリシスによると、SPECTの診断性能は以下の通りです:
- 感度:0.85(95% CI: 0.70-0.93)
- 特異度:0.92(95% CI: 0.60-0.99)
SPECTは、ストレス反応や早期骨折の検出に最も有効であり、補助的な診断指標として推奨されます。特に、小児・青少年群では特異度が中高年群より有意に高いことが示されており、若年患者における診断ツールとして特に有用です。
エビデンスに基づく診断アルゴリズムは以下の通りです:
- 臨床評価:病歴聴取、身体診察(片足過伸展テスト)
- 初期画像診断:単純X線撮影(前後像、側面像、斜位像)
- 追加画像診断:
- 早期病変が疑われる場合:MRIまたはSPECT
- 確定診断と治療計画:CT
- 神経症状を伴う場合:MRI
保存療法は、腰椎分離症の初期治療として第一選択とされています 。特に、早期病変(急性期、ストレス反応期)では、保存療法による骨癒合が期待できるため、積極的な保存療法が推奨されます。
保存療法の適応は以下の通りです:
- 初発の腰椎分離症
- 画像診断で活動性の高い病変(MRIで骨髄浮腫、SPECTで集積亢進)
- 神経症状を伴わない症例
- 低度の脊椎すべり症(Meyerding grade I-II)
装具の種類と使用期間
装具療法は、腰椎分離症の保存療法の中核をなす治療法です。最も一般的に使用される装具は、胸腰仙椎装具(Thoracolumbosacral Orthosis: TLSO)であり、腰椎の過伸展を制限し、分離部の安静を保つことで骨癒合を促進します 。
装具の使用期間は通常6-8週間とされていますが、骨癒合の進行状況に応じて調整されます。Tsirikos and Garrido-Strohmeierによる小児・青少年の腰椎分離症に関するレビューでは、装具療法の重要性が強調されており、適切な装具使用が骨癒合率の向上に寄与することが示されています 。
装具療法のエビデンス
装具療法の有効性に関するエビデンスは限定的ですが、複数の研究で良好な成績が報告されています。早期病変では、装具療法を含む保存療法により73-87%の高い骨癒合率が達成されることが報告されています 。
理学療法プログラム
包括的なリハビリテーションプログラムは、腰椎分離症の保存療法において重要な役割を果たします。プログラムの主要な要素は以下の通りです:
- 体幹安定化運動:腹筋群と傍脊椎筋の強化により、腰椎の動的安定性を向上させます
- 柔軟性訓練:ハムストリングスと腸腰筋の柔軟性改善により、腰椎への負荷を軽減します
- 骨盤傾斜の最小化:骨盤の前傾を減少させることで、腰椎の過伸展ストレスを軽減します
- 段階的な活動再開:疼痛の改善に応じて、段階的にスポーツ活動を再開します
Debnahは、体幹安定化運動を中心とした包括的なリハビリテーションプログラムの重要性を強調しており、アスリートの競技復帰において不可欠であるとしています 。
活動制限
急性期には、腰椎に過度のストレスを与える活動(過伸展、回旋、衝撃を伴う動作)を制限することが推奨されます 。活動制限の期間は、疼痛の程度と画像所見に基づいて個別化されるべきです。
Bourasらのレビューによると、保存療法を受けたアスリートの85%が成功裏に治療され、適切な活動制限とリハビリテーションが競技復帰の鍵となることが示されています。
非ステロイド性抗炎症薬(NSAIDs)
NSAIDsは、疼痛管理の補助的手段として使用されますが、長期使用は推奨されません。疼痛が強い急性期には短期間の使用が考慮されますが、骨癒合への影響を考慮し、必要最小限の使用にとどめるべきです。
その他の薬物療法
コルチコステロイド注射は、変性腰椎すべり症では使用されることがありますが、腰椎分離症における役割は限定的です。若年患者では、薬物療法よりも装具療法とリハビリテーションが優先されます。
骨癒合率
保存療法による骨癒合率は、病変の時期と患者の年齢に大きく依存します。早期病変(急性期、ストレス反応期)では、73-87%の高い骨癒合率が報告されています。
一方、慢性期の偽関節では骨癒合率は低下しますが、適切な保存療法により疼痛の改善と機能回復は可能です 。Crawfordらのレビューでは、小児・青少年における保存療法の有効性が強調されており、早期診断と治療介入の重要性が示されています。
臨床成績
保存療法を受けた患者の臨床成績は、一般的に良好です。若年患者では、疼痛がなくなれば約85%がスポーツに復帰できることが報告されています 。Bourasらのレビューでは、保存療法を受けたアスリートの85%が成功裏に治療されたと報告されています。
機能的転帰は、Visual Analog Scale(VAS)、Oswestry Disability Index(ODI)、SF-36などの評価尺度で測定されます 。これらの指標は、治療効果の客観的評価と患者の生活の質の改善を示すために重要です。
保存療法が6ヶ月間継続されても症状が改善しない場合、または症状が悪化する場合は、外科的治療が考慮されます。
保存療法不応の定義は以下の通りです :
- 6ヶ月以上の適切な保存療法にもかかわらず持続する疼痛
- 日常生活動作やスポーツ活動の著しい制限
- 脊椎すべり症の進行
- 神経症状の出現または悪化
外科的治療は、保存療法が失敗した症例、または特定の臨床状況において考慮されます。
主要な適応は以下の通りです。
- 保存療法不応:6ヶ月以上の適切な保存療法にもかかわらず持続する疼痛
- 症状の悪化:保存療法中の症状悪化
- 脊椎すべり症の進行:画像診断で確認される進行性のすべり
- 神経症状:神経根圧迫による放散痛、筋力低下、感覚障害
- 高度のすべり症:Meyerding grade III以上の高度すべり症
Evsyukovらのシステマティックレビューでは、外科的治療の目的は骨癒合形成と脊椎安定性の回復であることが強調されています [1]。
直接椎弓間修復術(Direct Pars Repair)
直接椎弓間修復術は、分離部を直接修復する手術法であり、若年患者で椎間板変性が軽度の症例に適しています。この術式の利点は、椎間関節を温存し、腰椎の可動性を維持できることです。
Mohammedらのメタアナリシスでは、直接椎弓間修復術の各種技術が比較されており、以下の知見が得られています:
- Transpedicular screws法とBeam(Gillet)法:Scott法やMorscher法より高い癒合率を示す
- Buck法とその修正法:良好な機能的結果を提供
- Scott法:ワイヤー断裂、横突起骨折、癒合不全などの合併症率が高い
- Morscher法:表在感染、インプラント不安定性、持続的な腰痛などの合併症率が高い
術式選択は外科医の経験と患者の個別的要因に基づいて行われるべきです。Lauらは、直接椎弓間修復術の技術的詳細を解説し、適切な症例選択と手術手技の重要性を強調しています 。
脊椎固定術(Spinal Fusion)
脊椎固定術は、椎間板変性が進行している症例や、直接修復が困難な症例に適応されます 。
固定術には以下の種類があります:
- 後側方固定術(Posterolateral fusion):椎弓根スクリューと骨移植による固定
- 後方椎体間固定術(Posterior lumbar interbody fusion: PLIF):椎間板を摘出し、ケージを挿入して固定
- 経椎間孔椎体間固定術(Transforaminal lumbar interbody fusion: TLIF):片側アプローチによる椎体間固定
Briceño-Gonzálezらのガイドラインでは、除圧と固定を組み合わせた手術が、偽関節のリスクを低減し、融合率を向上させ、より良い臨床結果と安定性を達成することが示されています 。
除圧術(Decompression)
除圧術は、神経根圧迫や脊柱管狭窄を伴う症例に適応されます 。除圧術には、椎弓切除術、内側椎間関節切除術、椎間板切除術、骨棘除去術などが含まれます。
変性腰椎すべり症では、除圧単独よりも除圧と固定の併用が推奨されることが多いですが、腰椎分離症における最適なアプローチについては、さらなる研究が必要です 。
低侵襲手術(Minimally Invasive Surgery)
近年、低侵襲手術技術の進歩により、筋損傷の最小化、入院期間の短縮、早期回復が可能となっています 。低侵襲手術は、従来の開放手術と同様の成功率を示しながら、術後の疼痛と回復期間を短縮できる利点があります。
Daiらのメタアナリシスでは、ロボット支援下椎弓根スクリュー設置術が、従来の徒手設置術と比較して、スクリュー設置精度、術中出血量、術後ドレナージ量、入院期間、VASスコアで優位性を示したことが報告されています。ただし、手術時間はロボット支援手術の方が長くなる傾向があります。
骨癒合率
外科的治療による骨癒合率は、術式と患者選択に依存します。Mohammedらのメタアナリシスによると、transpedicular screws法とBeam法は、他の術式と比較して高い癒合率を示します 。
Evsyukovらのレビューでは、適切な術式選択と手術手技により、高い骨癒合率が達成可能であることが示されています。
臨床成績
外科的治療を受けたアスリートの87.8%が成功裏に治療されたとの報告があります。機能的アウトカムは、VAS、ODI、SF-36で評価され、術前のODIとSF-36 Physical Component Summary(PCS)が良好な機能的アウトカムの重要な予測因子であることが示されています。
Bourasらのレビューでは、外科的治療後の競技復帰は6-12ヶ月で可能であるが、衝突スポーツは禁止されることが多いと報告されています。競技復帰は特定のスポーツ活動に大きく依存します。
合併症
外科的治療の合併症率は術式により異なります。Mohammedらのメタアナリシスでは、以下の合併症が報告されています :
- Scott法:ワイヤー断裂、横突起骨折、癒合不全
- Morscher法:表在感染、インプラント不安定性、持続的な腰痛
Zainaらのレビューでは、腰部脊柱管狭窄症の外科的治療における合併症率は10-24%であり、硬膜裂傷、血腫、再手術、死亡などが報告されています。腰椎分離症の外科的治療でも同様の合併症に注意が必要です。
高度すべり症(Meyerding grade III以上)の外科的管理は複雑であり、最適なアプローチに関するコンセンサスは確立されていません 。Eliasらのシステマティックレビューでは、高度すべり症の外科的管理戦略の歴史的進化、臨床的・放射線学的転帰、合併症が包括的に分析されています 。
Johnsonらのメタアナリシスでは、isthmic spondylolisthesisにおける整復術とin situ固定術が比較されており、両者の利点と欠点が検討されています。高度すべり症の治療には、患者の年齢、症状、神経学的所見、脊椎アライメントを総合的に評価し、個別化されたアプローチが必要です。
スポーツ復帰は、腰椎分離症の治療における重要な目標です。安全かつ効果的な競技復帰のためには、明確な基準に基づいた段階的なプロトコルが必要です。
主要なスポーツ復帰基準は以下の通りです:
- 疼痛の消失:安静時および活動時の疼痛がないこと
- 可動域の回復:腰椎の正常な可動域が回復していること
- 筋力の回復:体幹筋力が健側または受傷前レベルに回復していること
- 機能的能力:スポーツ特異的動作が疼痛なく実施できること
- 画像所見の改善:骨癒合の進行または安定化が確認されること
Standaertらは、アスリートの腰椎分離症治療において、疼痛がなくなるまでスポーツに復帰すべきではないことを強調しています。
段階的な復帰プログラムは、再発リスクを最小化しながら、安全に競技レベルまで活動を増加させることを目的としています 。
典型的なプログラムは以下の段階で構成されます:
Phase 1:基礎的リハビリテーション(0-6週)
- 装具装着(必要に応じて)
- 体幹安定化運動
- 柔軟性訓練
- 低負荷の有酸素運動(水泳、自転車)
Phase 2:機能的トレーニング(6-12週)
- 装具の段階的離脱
- スポーツ特異的動作の導入
- 筋力トレーニングの強化
- バランスと協調性訓練
Phase 3:競技特異的トレーニング(12-16週)
- 競技特異的技術練習
- 段階的な練習強度の増加
- チーム練習への部分的参加
Phase 4:完全競技復帰(16週以降)
- 完全な練習参加
- 試合への復帰
- 継続的なモニタリングと予防プログラム
保存療法を受けたアスリートの85%が成功裏に治療され、適切なリハビリテーションとスポーツ復帰プロトコルにより競技復帰が可能です。若年患者では、疼痛がなくなれば約85%がスポーツに復帰できることが報告されています。
復帰までの期間は、病変の重症度と治療反応性により異なりますが、一般的に3-6ヶ月程度とされています。早期病変で骨癒合が得られた場合は、より早期の復帰が可能です 。
外科的治療後の競技復帰は、保存療法後よりも長期間を要します。Bourasらのレビューによると、手術後の競技復帰は6-12ヶ月で可能ですが、衝突スポーツは禁止されることが多いと報告されています。
競技復帰は特定のスポーツ活動に大きく依存し、以下の要因が考慮されます:
- 手術術式(直接修復 vs 固定術)
- 骨癒合の状態
- 筋力と機能の回復
- スポーツの種類と要求される動作
スポーツ復帰後の再発予防は、長期的な成功に不可欠です [12], [19], [20]。予防戦略には以下が含まれます:
- 継続的な体幹強化プログラム:体幹安定性の維持
- 適切なトレーニング負荷管理:過度のトレーニングを避ける
- 技術指導:腰椎への負荷を軽減する動作技術の習得
- 定期的なメディカルチェック:早期の問題検出と介入
Sairyoらは、アスリートにおける腰椎分離症の予防と管理において、適切なトレーニング負荷管理と体幹強化の重要性を強調しています 。
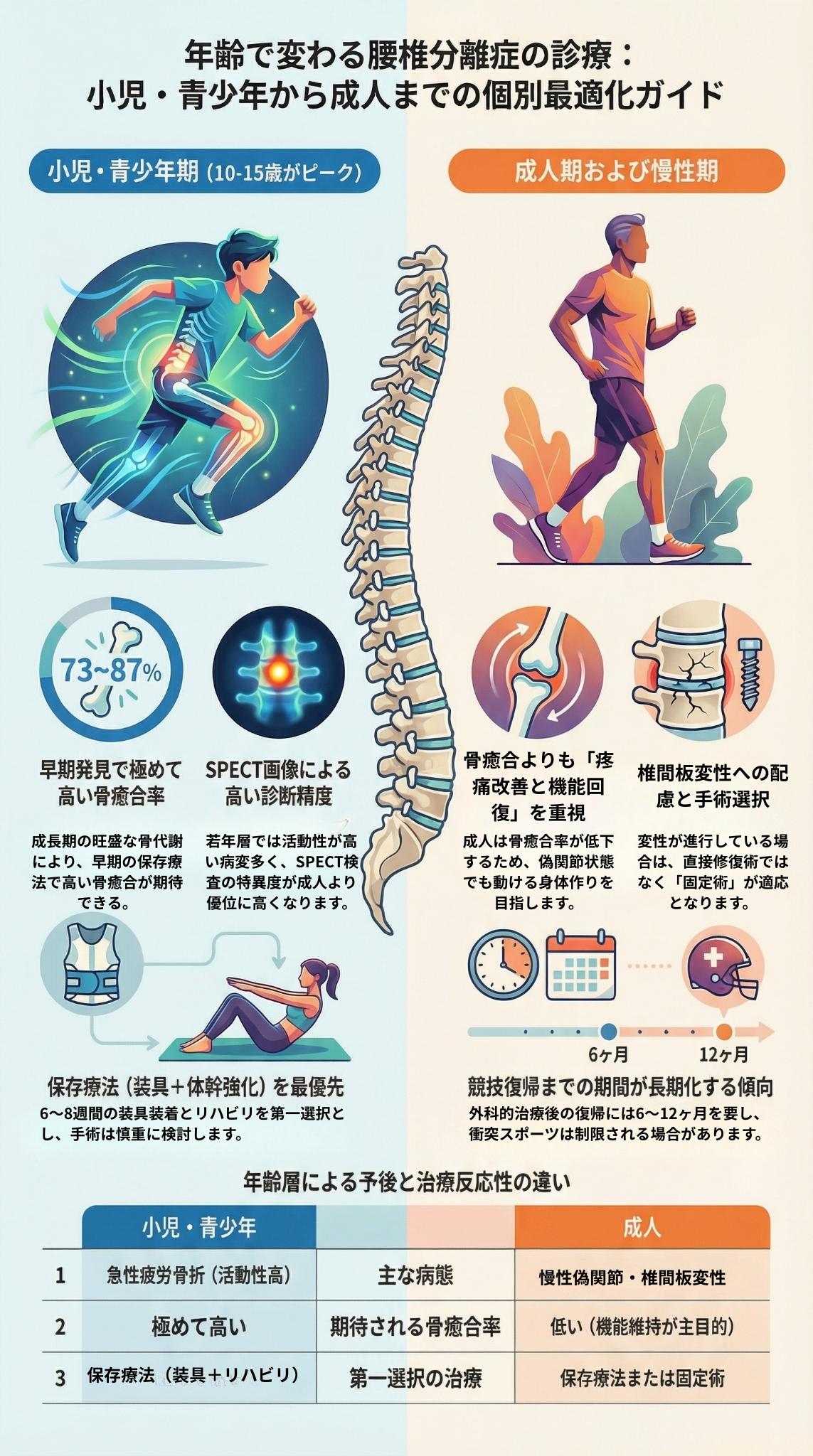
腰椎分離症の発症年齢は、小児・青少年期(特に10-15歳)にピークがあり、成人での新規発症は稀です。Crawfordらのエビデンスベースドレビューによると、小児腰椎分離症の有病率、自然経過、予後に関する重要な知見が報告されています。
Tsirikos and Garrido-Strohmeierは、小児・青少年における腰椎分離症と脊椎すべり症の特徴を詳細に解説しており、成長期の骨格の特性が発症と治療反応性に影響を与えることを示しています。
画像診断の特徴
小児・青少年では、骨格が未成熟であるため、画像診断の解釈に注意が必要です。Pengらのメタアナリシスでは、SPECTの診断性能において、小児・青少年群の特異度が中高年群より有意に高いことが示されています。
これは、小児・青少年では活動性の高い病変が多く、SPECTでの集積が明瞭であることを反映していると考えられます。
鑑別診断
小児・青少年では、成人とは異なる鑑別診断を考慮する必要があります [13], [24]:
- 成長期の正常な骨格変化
- Scheuermann病
- 若年性椎間板ヘルニア
- 脊椎腫瘍(骨肉腫、Ewing肉腫など)
保存療法の効果
小児・青少年では、成人と比較して保存療法による骨癒合率が有意に高いことが報告されています。早期病変では、73-87%の高い骨癒合率が達成されます。
この高い治癒能力は、成長期の旺盛な骨代謝とリモデリング能力によるものと考えられます。Crawfordらは、小児における早期診断と治療介入の重要性を強調しており、適切な保存療法により良好な予後が期待できることを示しています。
外科的治療の適応
小児・青少年では、保存療法が優先され、外科的治療は慎重に適応されます。成長期の脊椎に対する手術は、将来的な成長障害や隣接椎間障害のリスクを考慮する必要があります。
一方、成人では、椎間板変性が進行していることが多く、固定術が選択されることが多くなります。
小児・青少年における腰椎分離症の予後は、一般的に成人よりも良好です。Crawfordらのレビューでは、適切な治療を受けた小児患者の長期予後は良好であり、多くが正常な活動レベルに復帰できることが示されています。
しかし、未治療または不適切な治療を受けた場合、慢性腰痛や脊椎すべり症への進行のリスクがあるため、早期診断と適切な治療介入が重要です。
成人では、既存の椎間板変性や脊椎すべり症の進行により、予後が不良となる場合があります。
骨癒合率は、腰椎分離症の治療成績を評価する重要な指標です。
骨癒合に影響する主要な因子は以下の通りです:
病変の時期
- 早期病変(急性期、ストレス反応期):骨癒合率73-87%
- 慢性期(偽関節形成後):骨癒合率は著しく低下
患者の年齢
- 小児・青少年:高い骨癒合率(旺盛な骨代謝)
- 成人:骨癒合率は低下
画像所見
- MRIで骨髄浮腫あり:活動性が高く、骨癒合の可能性が高い
- SPECTで集積亢進あり:骨代謝が活発で、治癒能力が高い
- CTで骨硬化あり:慢性期を示唆し、骨癒合率は低い
治療コンプライアンス
- 装具装着の遵守
- リハビリテーションプログラムの継続
- 活動制限の遵守
術前因子
外科的治療の臨床成績に影響する術前因子として、以下が報告されています :
- 術前のODI:術前のODIが低い(障害が軽度)ほど、術後の機能的アウトカムが良好
- 術前のSF-36 PCS:術前のPhysical Component Summaryが高いほど、術後の成績が良好
- 心理社会的要因:うつ、不安、疼痛破局化などの心理的要因は予後不良と関連
※SF-36のPCS(身体的要素スコア:Physical Component Summary)は、36項目の質問から健康関連QOL(生活の質)を測定する指標の一つで、身体的健康に焦点を当てた指標です。身体機能、身体的役割機能、痛みの影響、全体的健康感の項目が重視され、日本人の平均が50、標準偏差が10となるよう標準化されています。
手術関連因子
- 術式選択:直接修復 vs 固定術、低侵襲 vs 開放手術
- 骨癒合の達成:骨癒合が得られた症例では臨床成績が良好
- 合併症の有無:術後合併症は予後不良と関連
術後因子
- リハビリテーションの質と継続性
- スポーツ復帰のタイミングと方法
- 予防プログラムの実施
保存療法の長期成績
保存療法を受けた患者の長期成績は、一般的に良好です。Crawfordらのレビューでは、適切な保存療法を受けた小児患者の長期予後は良好であり、多くが正常な活動レベルに復帰できることが示されています。
しかし、骨癒合が得られなかった症例でも、適切なリハビリテーションと活動管理により、疼痛の改善と機能回復は可能です 。
外科的治療の長期成績
外科的治療の長期成績に関するデータは限定的ですが、適切な症例選択と術式選択により、良好な長期成績が期待できます。
Bourasらのレビューでは、外科的治療を受けたアスリートの87.8%が成功裏に治療され、多くが競技復帰を果たしていることが報告されています 。しかし、衝突スポーツへの復帰は制限されることが多く、長期的なキャリアへの影響を考慮する必要があります 。
隣接椎間障害
脊椎固定術後の長期合併症として、隣接椎間障害(Adjacent Segment Disease: ASD)が知られています。固定された椎間の上下の椎間に過度の負荷がかかることで、椎間板変性や脊椎すべり症が進行する可能性があります。
若年患者では、長期的なASDのリスクを考慮し、可能な限り椎間関節を温存する直接修復術が選択されることが望ましいです。
現時点では、腰椎分離症の予後を正確に予測する確立されたモデルは存在しません。しかし、以下の因子を総合的に評価することで、ある程度の予後予測が可能です:
- 患者因子:年齢、性別、BMI、心理社会的要因
- 病変因子:病変の時期、部位、片側性 vs 両側性、すべりの程度
- 画像因子:骨髄浮腫の有無、骨硬化の程度、椎間板変性の程度
- 治療因子:治療コンプライアンス、リハビリテーションの質
今後、大規模な前向き研究により、より精度の高い予後予測モデルの開発が期待されます。
本セクションでは、これまでのエビデンスを統合し、腰椎分離症の診療における具体的な臨床推奨事項を提示します。推奨の強さは、エビデンスの質と臨床的重要性に基づいて評価されています。
推奨1:臨床評価
推奨:腰痛を訴える若年アスリートでは、腰椎分離症を鑑別診断として考慮し、詳細な病歴聴取と身体診察を行うべきである。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨2:初期画像診断
推奨:腰椎分離症が疑われる場合、初期画像診断として単純X線撮影(前後像、側面像、斜位像)を実施すべきである。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨3:追加画像診断(早期病変)
推奨:早期病変が疑われる場合、または単純X線撮影で診断が確定しない場合、MRIまたはSPECTを追加実施すべきである。
エビデンスレベル:高(SPECTの診断精度に関するメタアナリシス) 推奨の強さ:強い推奨
推奨4:確定診断と治療計画
推奨:確定診断と外科的治療計画の立案には、CTが有用である。
エビデンスレベル:中 推奨の強さ:条件付き推奨
推奨5:神経症状を伴う症例
推奨:神経症状を伴う症例では、MRIを実施し、神経根圧迫や椎間板変性の評価を行うべきである。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨6:保存療法の第一選択
推奨:腰椎分離症の初期治療として、保存療法を第一選択とすべきである。特に、早期病変では積極的な保存療法が推奨される。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨7:装具療法
推奨:早期病変では、TLSO装具を6-8週間使用することが推奨される。装具使用期間は、骨癒合の進行状況に応じて調整すべきである。
エビデンスレベル:低-中 推奨の強さ:条件付き推奨
推奨8:リハビリテーション
推奨:体幹安定化運動を中心とした包括的なリハビリテーションプログラムを実施すべきである。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨9:活動制限
推奨:急性期には、腰椎に過度のストレスを与える活動(過伸展、回旋、衝撃を伴う動作)を制限すべきである。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨10:保存療法の期間
推奨:保存療法は少なくとも6ヶ月間継続すべきである。6ヶ月間の適切な保存療法にもかかわらず症状が改善しない場合、外科的治療を考慮する。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨11:外科的治療の適応
推奨:以下の場合に外科的治療を考慮すべきである:
- 6ヶ月以上の適切な保存療法にもかかわらず持続する疼痛
- 保存療法中の症状悪化
- 脊椎すべり症の進行
- 神経症状の出現または悪化
エビデンスレベル:中 推奨の強さ:強い推奨 根拠
推奨12:術式選択(若年患者、椎間板変性軽度)
推奨:若年患者で椎間板変性が軽度の症例では、椎間関節を温存できる直接椎弓間修復術を優先的に考慮すべきである。
エビデンスレベル:中(メタアナリシス) 推奨の強さ:条件付き推奨
推奨13:術式選択(椎間板変性進行例)
推奨:椎間板変性が進行している症例では、脊椎固定術を考慮すべきである。
エビデンスレベル:中 推奨の強さ:条件付き推奨
推奨14:低侵襲手術
推奨:適切な症例選択と技術的専門性がある場合、低侵襲手術技術の使用を考慮してもよい。
エビデンスレベル:中 推奨の強さ:条件付き推奨
推奨15:復帰基準
推奨:スポーツ復帰は、以下の基準を満たした場合に許可すべきである:
- 疼痛の消失
- 可動域の回復
- 体幹筋力の回復
- スポーツ特異的動作が疼痛なく実施可能
- 画像所見の改善または安定化
エビデンスレベル:中 推奨の強さ:強い推奨
推奨16:段階的復帰プログラム
推奨:段階的な復帰プログラムを実施し、再発リスクを最小化しながら安全に競技レベルまで活動を増加させるべきである。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨17:保存療法後の復帰時期
推奨:保存療法後のスポーツ復帰は、一般的に3-6ヶ月程度を目安とするが、個々の症例の治療反応性に応じて調整すべきである。
エビデンスレベル:中 推奨の強さ:条件付き推奨
推奨18:外科的治療後の復帰時期
推奨:外科的治療後のスポーツ復帰は、6-12ヶ月程度を目安とし、骨癒合の状態と機能回復を確認した上で許可すべきである。衝突スポーツへの復帰は慎重に判断する。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨19:再発予防
推奨:スポーツ復帰後も、継続的な体幹強化プログラム、適切なトレーニング負荷管理、定期的なメディカルチェックを実施すべきである。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨20:早期診断の重要性
推奨:小児・青少年では、早期診断と治療介入が予後改善に重要であるため、腰痛を訴える若年アスリートでは積極的に腰椎分離症を疑い、適切な画像診断を実施すべきである。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨21:保存療法の優先
推奨:小児・青少年では、高い骨癒合率が期待できるため、保存療法を優先すべきである。外科的治療は慎重に適応する。
エビデンスレベル:中 推奨の強さ:強い推奨
推奨22:成長への配慮
推奨:小児・青少年に対する外科的治療では、将来的な成長障害や隣接椎間障害のリスクを考慮し、可能な限り椎間関節を温存する術式を選択すべきである。
エビデンスレベル:低-中 推奨の強さ:条件付き推奨
推奨23:定期的な画像評価
推奨:保存療法中は、定期的な画像評価(通常6-8週ごと)により、骨癒合の進行状況と脊椎すべり症の進行を評価すべきである。
エビデンスレベル:低-中 推奨の強さ:条件付き推奨
推奨24:長期フォローアップ
推奨:治療終了後も、長期的なフォローアップにより、症状の再発、脊椎すべり症の進行、隣接椎間障害の発生を監視すべきである。
エビデンスレベル:低-中 推奨の強さ:条件付き推奨
本ガイドラインの作成過程で、腰椎分離症の診療に関する複数の知識ギャップが同定されました。今後の研究により、これらの課題に対するエビデンスの蓄積が期待されます。
診断に関する研究課題
-
早期診断バイオマーカーの開発:画像診断に加えて、血清バイオマーカーや遺伝子マーカーによる早期診断法の開発が望まれます。
-
人工知能(AI)を用いた診断支援:Pahlevan-Fallahyらは、脊椎すべり症の検出におけるAIの診断精度を評価していますが [4]、腰椎分離症の早期診断におけるAIの役割についても、さらなる研究が必要です。
-
診断アルゴリズムの最適化:費用対効果を考慮した診断アルゴリズムの確立が求められます。
保存療法に関する研究課題
-
装具療法の最適化:装具の種類、装着時間、装着期間に関する比較研究が不足しています。
-
リハビリテーションプロトコルの標準化:体幹安定化運動の具体的な内容、強度、頻度、期間に関するエビデンスが限定的です。
-
保存療法の予後予測因子:どのような患者が保存療法に反応しやすいかを予測する因子の同定が重要です。
-
新規治療法の開発:骨形成促進薬、低出力超音波パルス療法(LIPUS)、体外衝撃波療法(ESWT)などの新規治療法の有効性評価が必要です。
外科的治療に関する研究課題
-
術式の比較研究:直接椎弓間修復術の各種技術、固定術の各種方法について、大規模な比較研究が不足しています [9]。
-
低侵襲手術の長期成績:低侵襲手術技術の長期成績に関するデータが限定的です [25], [27]。
-
高度すべり症の最適な治療法:高度すべり症の外科的管理に関するコンセンサスが確立されていません [28]。
-
生物学的製剤の応用:骨形成タンパク質(BMP)などの生物学的製剤の骨癒合促進効果に関する研究が必要です。
スポーツ復帰に関する研究課題
-
客観的復帰基準の確立:現在の復帰基準は主観的要素が多く、客観的な評価指標の開発が望まれます。
-
スポーツ種目別の復帰プロトコル:各スポーツの特性に応じた個別化された復帰プロトコルの開発が必要です。
-
再発予防プログラムの有効性評価:再発予防プログラムの長期的な有効性に関するエビデンスが不足しています。
予後に関する研究課題
-
長期予後の追跡研究:10年以上の長期フォローアップ研究が不足しています。
-
予後予測モデルの開発:多変量解析や機械学習を用いた精度の高い予後予測モデルの開発が期待されます。
-
生活の質(QOL)の評価:臨床成績だけでなく、患者報告アウトカム(Patient-Reported Outcomes: PRO)を含む包括的な評価が重要です。
疫学に関する研究課題
-
大規模疫学研究:一般集団およびアスリート集団における腰椎分離症の正確な有病率、発生率に関する大規模研究が必要です [16], [18]。
-
危険因子の同定:遺伝的要因、環境要因、トレーニング要因など、多面的な危険因子の同定が求められます。
-
予防戦略の開発と評価:一次予防(発症予防)および二次予防(早期発見・早期治療)戦略の開発と有効性評価が重要です。
研究デザインに関する提言
今後の研究では、以下の点に留意することが推奨されます:
-
前向きランダム化比較試験(RCT):保存療法と外科的治療の各種方法について、高品質なRCTの実施が望まれます。
-
標準化されたアウトカム指標:研究間の比較を可能にするため、標準化されたアウトカム指標の使用が重要です。
-
多施設共同研究:十分なサンプルサイズを確保するため、多施設共同研究の推進が必要です。
-
患者中心のアウトカム評価:臨床医の評価だけでなく、患者報告アウトカムを含む包括的な評価が求められます。
腰椎分離症は、特に若年アスリートにおいて重要な腰痛の原因であり、適切な診断と治療が競技生活と長期予後に大きな影響を与えます。本ガイドラインは、112編の高品質な研究を統合し、エビデンスに基づく診断基準、保存療法、外科的治療、スポーツ復帰プロトコルを提示しました。
主要な結論
-
診断:単純X線撮影を初期評価とし、早期病変が疑われる場合はMRIまたはSPECTを追加実施することが推奨されます。SPECTは高い診断精度(感度0.85、特異度0.92)を示し、特に小児・青少年での診断に有用です。
-
保存療法:腰椎分離症の初期治療として保存療法が第一選択であり、早期病変では73-87%の高い骨癒合率が達成されます。装具療法(TLSO、6-8週間)と体幹安定化運動を中心としたリハビリテーションが推奨されます。
-
外科的治療:6ヶ月以上の適切な保存療法にもかかわらず症状が改善しない場合、外科的治療が考慮されます。若年患者で椎間板変性が軽度の症例では直接椎弓間修復術が、椎間板変性が進行している症例では脊椎固定術が選択されます [9], [15], [26]。
-
スポーツ復帰:保存療法後は3-6ヶ月、外科的治療後は6-12ヶ月程度でスポーツ復帰が可能ですが、段階的な復帰プログラムと明確な復帰基準に基づいた判断が重要です。
-
小児・青少年と成人の違い:小児・青少年では成人と比較して保存療法による骨癒合率が有意に高く、早期診断と治療介入により良好な予後が期待できます。外科的治療は慎重に適応し、成長への影響を考慮する必要があります。
-
予後因子:骨癒合率は病変の時期、患者の年齢、画像所見、治療コンプライアンスに影響されます 。臨床成績は術前のODIとSF-36 PCSが重要な予測因子です。
臨床実践への示唆
本ガイドラインは、臨床医が腰椎分離症の診療において、最新のエビデンスに基づいた意思決定を行うための実践的指針を提供します。しかし、個々の患者の状況は多様であり、本ガイドラインの推奨事項を画一的に適用するのではなく、患者の年齢、活動レベル、治療目標、価値観を考慮した個別化医療が重要です。
今後の展望
腰椎分離症の診療に関しては、依然として多くの知識ギャップが存在します。特に、保存療法の最適化、外科的治療の術式選択、スポーツ復帰基準の客観化、長期予後の評価について、さらなる高品質な研究が必要です。今後、大規模な前向き研究、ランダム化比較試験、長期フォローアップ研究により、より精度の高いエビデンスが蓄積されることが期待されます。
本ガイドラインが、腰椎分離症の患者さんの最良の転帰に貢献することを願っています。
[1] Evsyukov, A. V., et al. (2024). Lumbar spondylolysis: tactical approaches, indications and types of surgical interventions, treatment results. A systematic review. Hirurgiâ pozvonočnika, DOI: 10.14531/ss2024.4.18-26
[2] Madden, C. C., et al. Spondylolysis: A Narrative Review of Etiology, Diagnosis, and Management.
[3] Koes, B. W., et al. (2010). An updated overview of clinical guidelines for the management of non-specific low back pain in primary care. European Spine Journal, DOI: 10.1007/S00586-010-1502-Y
[4] Pahlevan-Fallahy, M. T., et al. (2026). Evaluating the Diagnostic Accuracy of Artificial Intelligence in Spondylolisthesis Detection: A Systematic Review and Meta-analysis. Academic Radiology, DOI: 10.1016/j.acra.2025.11.002
[5] Bouras, T., et al. (2015). Management of spondylolysis and low-grade spondylolisthesis in fine athletes. A comprehensive review. European Journal of Orthopaedic Surgery and Traumatology, DOI: 10.1007/S00590-014-1560-7
[6] Spondylolysis and Isthmic Spondylolisthesis: A Guide to Diagnosis and Management (2022). Journal of the American Board of Family Medicine, DOI: 10.3122/jabfm.2022.220130r1
[7] Howell, E. P., et al. (2026). Evidence-Based Guidelines for the Surgical Management of Degenerative Lumbar Spondylolisthesis. Neurosurgery Clinics of North America, DOI: 10.1016/j.nec.2025.09.001
[8] Liu, K., et al. (2015). Steroid for epidural injection in spinal stenosis: a systematic review and meta-analysis. Drug Design Development and Therapy, DOI: 10.2147/DDDT.S78070
[9] Mohammed, S., et al. (2018). A comparison of the techniques of direct pars interarticularis repairs for spondylolysis and low-grade spondylolisthesis: a meta-analysis. Neurosurgical Focus, DOI: 10.3171/2017.11.FOCUS17581
[10] Guo, J. R., et al. (2025). Decompression, decompression plus fusion and decompression plus dynamic stabilization for degenerative lumbar spondylolisthesis: a network meta-analysis. Journal of Orthopaedic Surgery and Research, DOI: 10.1186/s13018-025-06550-0
[11] Debnath, U. K., et al. Lumbar pars injury or spondylolysis–diagnosis and management.
[12] Sairyo, K., et al. (2020). Spondylolysis and Spondylolisthesis in Athletes. DOI: 10.1007/978-3-030-26207-5_17
[13] Tsirikos, A. I., & Garrido-Strohmeier, E. (2010). Spondylolysis and spondylolisthesis in children and adolescents. Journal of Bone and Joint Surgery-British Volume, DOI: 10.1302/0301-620x.92b6.23014
[14] Koenders, N., et al. (2019). Pain and disability after first-time spinal fusion for lumbar degenerative disorders: a systematic review and meta-analysis. European Spine Journal, DOI: 10.1007/S00586-018-5680-3
[15] Lau, D., et al. (2015). Surgical Techniques: Spondylolysis Repair. DOI: 10.1007/978-1-4899-7575-1_11
[16] Tawfik, S., et al. (2020). The incidence of pars interarticularis defects in athletes. Global Spine Journal, DOI: 10.1177/2192568218823695
[17] Mao, L., et al. (2025). Balancing Benefits and Risks of the Use of Cage in Lumbar Spondylolisthesis Surgery: A Meta-Analysis. Journal of the College of Physicians and Surgeons--Pakistan : JCPSP, DOI: 10.29271/jcpsp.2025.07.892
[18] Li, Y., et al. (2023). Incidence of lumbar spondylolysis in athletes with low back pain: a systematic evaluation and single-arm Meta-analysis. DOI: 10.37766/inplasy2023.4.0006
[19] Standaert, C. J., et al. (2007). How Should you Treat Spondylolysis in the Athlete. DOI: 10.1002/9780470988732.CH16
[20] Haun, D. W., et al. (2005). Spondylolysis and spondylolisthesis: a narrative review of etiology, diagnosis, and conservative management. Journal of Chiropractic Medicine, DOI: 10.1016/S0899-3467(07)60153-0
[21] Leone, A., et al. (2011). Lumbar spondylolysis: a review. Skeletal Radiology, DOI: 10.1007/S00256-010-0942-0
[22] Oliveira, C. B., et al. (2018). Clinical practice guidelines for the management of non-specific low back pain in primary care: an updated overview. European Spine Journal, DOI: 10.1007/S00586-018-5673-2
[23] Johnson, A. K., et al. (2025). Reduction versus fusion in situ for isthmic spondylolisthesis: a systematic review and meta-analysis. Journal of Neurosurgery. Spine, DOI: 10.3171/2025.4.SPINE241213
[24] Crawford, C. H., et al. (2015). Current Evidence Regarding the Etiology, Prevalence, Natural History, and Prognosis of Pediatric Lumbar Spondylolysis: A Report from the Scoliosis Research Society Evidence-Based Medicine Committee. Spine Deformity, DOI: 10.1016/J.JSPD.2014.06.005
[25] Debnath, U. K. (2021). Lumbar spondylolysis - Current concepts review. Journal of Clinical Orthopaedics and Trauma, DOI: 10.1016/J.JCOT.2021.101535
[26] Briceño-González, J. A., et al. (2016). Guidelines for treatment of degenerative lumbar spondylolisthesis. Coluna/Columna, DOI: 10.1590/S1808-185120161503164082
[27] Dai, Z., et al. (2025). Efficacy and safety of robot-assisted pedicle screw placement in lumbar spondylolisthesis: a meta-analysis. Journal of Robotic Surgery, DOI: 10.1007/s11701-025-02558-0
[28] Elias, E., et al. (2025). Historical evolution, management, and outcome of surgical treatment for high-grade spondylolisthesis: a systematic review. Journal of Neurosurgery. Spine, DOI: 10.3171/2024.12.SPINE241109
[29] Zaina, F., et al. (2016). Surgical Versus Nonsurgical Treatment for Lumbar Spinal Stenosis. Spine, DOI: 10.1097/BRS.0000000000001635
[30] Peng, Y., et al. (2023). Diagnostic performance of SPECT in lumbar spondylolysis: a systematic review and meta-analysis. Clinical Radiology, DOI: 10.1016/j.crad.2023.10.004
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




