〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
腰椎分離症とは?
公開日:2026/04/06
更新日:2026/05/15
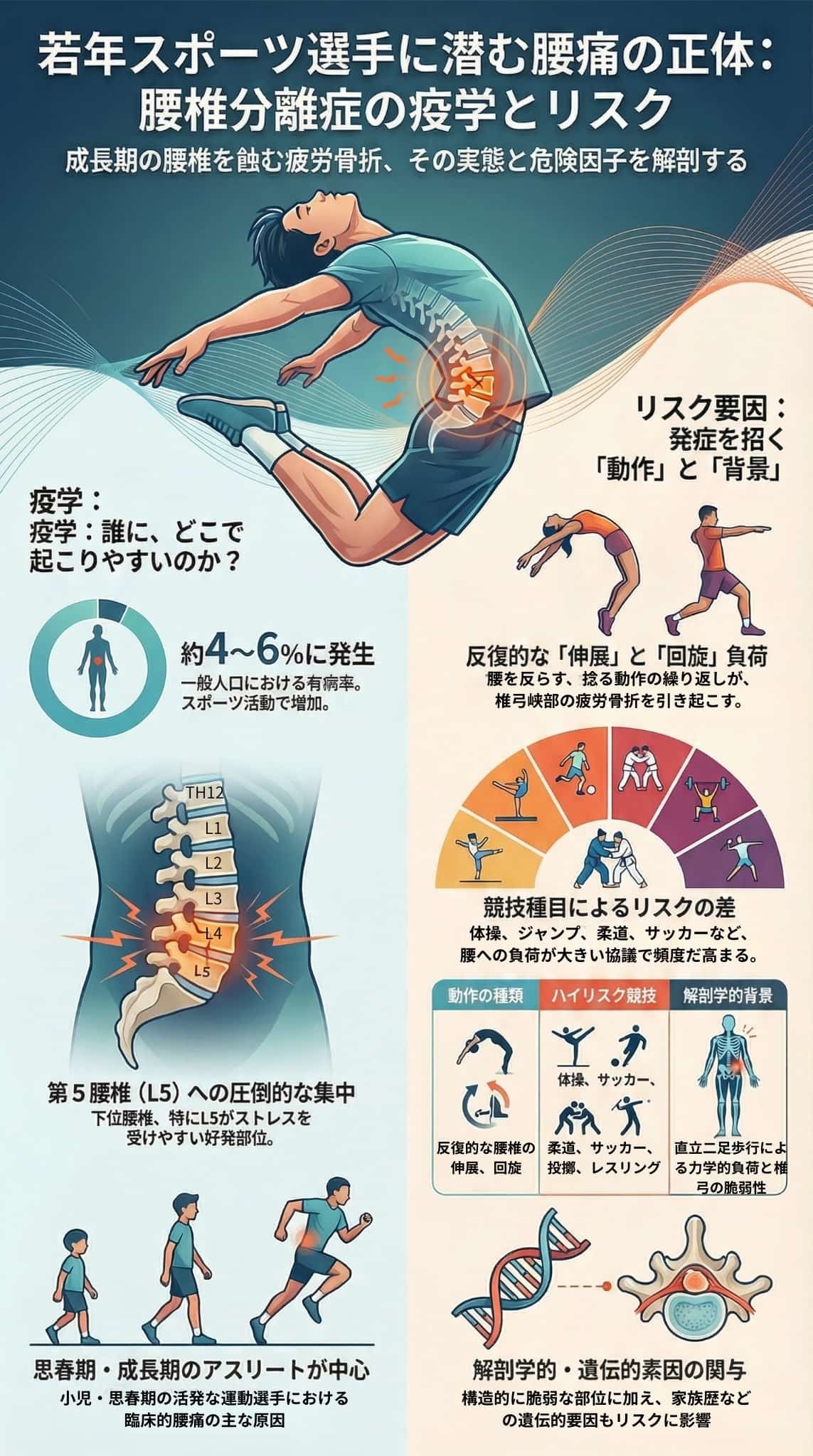
腰椎分離症の病態、診断、および治療法を包括的に解説しています。
この疾患は、特に成長期のスポーツ選手に多く見られる腰椎の椎弓部分の疲労骨折であり、繰り返される負荷が主な原因とされています。
診断においては、骨の形態を捉えるCTや活動性を評価するMRIなど、複数の画像検査を段階的に組み合わせることが重要です。
治療の基本は、スポーツ活動の制限や装具を用いた保存療法であり、多くの場合で良好な経過を辿ります。
しかし、改善が見られない重症例では手術が検討されることもあり、放置すると将来的に腰椎すべり症へ進展するリスクがあることも指摘されています。
早期発見と適切な管理の重要性を多角的な視点から体系化しています。
腰椎分離症とは、腰椎の**椎弓狭部(pars interarticularis)に生じる骨の欠損、または疲労性損傷(疲労骨折)**のことです。 病変は片側のみに生じることもあれば、両側に起こることもあります。
その概要として、主に以下の特徴が挙げられます。
- 病態のメカニズム: 一般的に**疲労骨折(stress fracture)**として扱われます。慢性的な低強度の反復負荷が発端と考えられており、特に背屈(伸展)動作によって上位椎骨の関節突起が下位の椎弓狭部に繰り返し力をかけることで、骨髄浮腫から亀裂、そして骨欠損へと進行します。
- 好発部位: 下位の腰椎、特に**第5腰椎(L5)**で最も多く発生します。
- 発症しやすい対象: 小児や思春期の若年者、特に成長期のスポーツ選手に多く発症し、臨床的な腰痛の主な原因となります。
- スポーツとの関連: 体操、ジャンプ・投擲競技、柔道・レスリング、サッカーなど、腰椎の反復的な伸展(腰を反る動作)や回旋(腰をねじる動作)の負荷が大きい競技において、有病率が高くなることが報告されています。一般集団での有病率は4〜6%程度ですが、しばしば無症状のまま経過する人も多く存在します。
一般集団における腰椎分離症の有病率は約4〜6%程度とされており、その多くは無症状のまま経過すると報告されています。
発症のリスクや疫学的な特徴として、主に以下の要素が挙げられます。
- 好発年齢と対象: 小児や思春期に多く発症し、特に成長期のスポーツ選手において検出されやすい傾向があります。
- スポーツ活動によるリスク: **反復的な腰椎の伸展(腰を反る動作)や回旋(腰をねじる動作)**を要する活動は、有病率を増加させる大きなリスク要因です。具体的な競技としては、体操、ジャンプや投擲系競技、柔道・レスリング、サッカーなどで発生頻度が高いとされています。
- 性差: アスリートや男性で高頻度に発症することを示唆する報告がありますが、集計対象によって結果に差異があるため、一律の結論を出すのは難しいとされています。
- 遺伝的要因: 成長期の力学的な負荷(環境的要因)に加えて、家族素因や発生学的要因(脊椎分裂症などの併存)遺伝的素因も発症リスクを高めることが報告されており、これらが複合的に関与していると考えられています。
腰椎分離症の原因と発症のメカニズムは、解剖学的な脆弱性を背景として、力学的な環境要因と遺伝的な素因が複合的に関与して引き起こされます。
解剖学的に、椎弓狭部(上関節突起と下関節突起を連結する部分)は、二足歩行による直立姿勢において特に応力を受けやすい部位です。
スポーツなどで背屈(腰を反る伸展)動作を行うと、上位の椎骨の関節突起が下位の椎弓狭部に対して繰り返し力をかけます。
これにより腹側に張力が生じ、骨髄浮腫(活動性の初期段階)から始まり、亀裂(不完全骨折)、そして最終的に骨の欠損(完全骨折)へと段階的に進行していくと説明されています。
さらに進行すると、非癒合(骨が癒合しない状態)に至る場合もあります。
- 環境的・力学的な要因: 成長期(発育期)における、反復的な伸展(腰を反る)や回旋(腰をねじる)の応力が直接的な引き金となります。
- 遺伝的・発生学的な要因: 単なる力学的な負荷(使いすぎ)だけでなく、家族内の遺伝的素因や、脊椎分裂症などの発生学的な要因の併存が発症リスクを高めることが報告されています。
このように、単一の原因で起こるわけではなく、成長期の未熟な骨に対して特定の動作が繰り返されることと、個人の持つ遺伝的・解剖学的な素因が組み合わさることで発症に至ると考えられています。
腰椎分離症の症状には、主に以下のような特徴があります。
- 活動時に悪化する腰痛: 最も典型的な症状は、運動や活動によって悪化する下位腰部の痛みです。特に、これまでの説明にもあったように背屈(腰を反る)や回旋(腰をねじる)といった動作時に痛みが強くなることが一般的です。
- 無症状のケース: 全ての人に痛みが出るわけではなく、しばしば無症状のまま経過する人も多いとされています。
- 乏しい身体所見: 患者が痛みを訴える一方で、診察等における身体所見は軽度、あるいは乏しいことが多いのも特徴の一つです。
- 進行時の神経症状とリスク: 病態が進行した場合、腰痛だけでなく脚のしびれや痛みといった神経症状を伴うことがあります。また、両側の骨に欠損が生じたり、終末期(非癒合:骨がくっつかない状態)に至ると、将来的に腰椎すべり症(骨が前方にずれる状態)へ進展するリスクが高まります。さらに重症化すると、進行性の神経症状や、日常生活に強い支障をきたすほどの痛みが現れることもあります。
腰椎分離症の診断は、患者の症状などの臨床的整合性と画像所見を組み合わせて行う必要があります。
実際の診断プロセスでは、段階的にX線、CT、MRIを組み合わせるのが現行の流れであり、必要に応じて核医学検査が用いられることもあります。
各画像検査の役割と特徴は以下の通りです。
- X線検査(レントゲン): 初期のルーティン検査として広く利用されています。進行して骨の欠損が明らかな場合には有効ですが、初期段階の疲労反応や微細な亀裂の検出は難しいという短所があります。
- CT検査: X線で疑いが残る場合などに、骨欠損の評価に用いられます。検出感度が非常に高く、骨欠損の形態や進行ステージの分類に有用ですが、放射線被曝を伴う点に留意が必要です。
- MRI検査: 直接的な骨欠損の描出はCTに劣るものの、骨髄浮腫(急性や活動性の病変)の検出に極めて優れています。また、椎間板や神経根の病変を評価する際にも用いられます。
- 骨シンチグラフィ/SPECT: 代謝的に活発になっている部位を検出可能ですが、偽陽性・偽陰性の問題や放射線被曝を伴うため、その使用は限定的となっています。
腰椎分離症の治療は、原則として保存療法(手術をしない治療)が第一選択となります。若年アスリートに対する保存療法の成功率は高く、おおむね80%台と報告されており、多くの症例で治癒や症状の改善が期待できます。
- 安静と活動制限: まずはスポーツや、腰の伸展(腰を反る)を要する活動を数ヶ月間中止することが標準的な治療となります。
- 装具療法: 腰の伸展を制限する専用のブレース(コルセット)を3〜6か月間使用します。これにより短期的な痛みの改善や骨の癒合(くっつくこと)の促進が期待できますが、長期的な予後は装具を使わない場合と同等とする報告もあります。
- 理学療法: スポーツや日常活動への復帰には、体幹筋の強化と柔軟性の改善を中心とした段階的なリハビリテーションが不可欠です。
- その他の補助的治療: 治りにくい難治例に対して骨成長刺激などの補助的な治療法が検討されることもありますが、有効性を示すエビデンスは現在のところ限定的です。
- 手術の適応: 6か月以上保存療法を行っても効果がない場合や、進行性の神経症状がある場合、重度の腰椎すべり症(高grade滑り)を伴う場合、痛みが強く日常生活に大きな支障をきたしている場合などに適応となります。
- 手術法: 折れた部分を直接修復する方法(スクリューなどを使用)と、脊椎を固定する融合術の2種類があります。分離症単独(孤立した椎弓狭部欠損)の場合は、背骨の機能を温存できる直接修復が好まれる傾向にあります。
- 術後の復帰: 競技種目や手術法によって異なりますが、術後6~12か月程度で競技に復帰できるケースが多く、適切な患者を選択すれば手術の満足度や復帰率も高いとされています。
腰椎分離症の病状は、反復的な力学的ストレスによって、初期の疲労反応から段階的に悪化していく経過をたどります。具体的には、以下のような順序で進行していきます。
- 初期(疲労反応・骨髄浮腫): 背屈(腰を反る)動作などによって、上位の椎骨が下位の椎弓狭部(骨の一部)に繰り返し力をかけることで、局所に張力が生じます。この初期段階では、まず骨髄浮腫と呼ばれるストレス反応(炎症やむくみ)が起こります。
- 進行期(不完全骨折〜完全骨折): 初期の段階で負荷が取り除かれずに継続すると、骨に**亀裂(不完全骨折)が生じます。そこからさらに進行すると、骨が完全に断たれてしまう骨欠損(完全骨折)**へと悪化します。
- 終末期(非癒合): 骨折状態のまま治癒できずに経過すると、最終的に**骨がくっつかない状態(非癒合)**へと至る場合があります。
- 将来的なリスク(腰椎すべり症への進展): 病態が進行して両側に欠損が生じたり、終末期(非癒合)に至った場合は、骨の癒合率(再びくっつく確率)が低くなります。その結果、背骨の安定性が失われ、将来的に腰椎すべり症(背骨が前方にずれてしまう状態)へと進展するリスクが高まります。
小児や成長期の患者においては、このような「すべり」の進行がないか定期的に経過観察を行う必要があります。初期の骨髄浮腫や微小な亀裂の段階で早期発見し、適切な治療によって骨の癒合を得ることが、将来のQOL(生活の質)を良好に保つために非常に重要視されています。
腰椎分離症の治療経過の見通し(予後)は、全体的に非常に良好です。大部分の患者は、第一選択となる保存療法によって機能的な改善が得られます。
- 保存療法の高い成功率: 若年アスリートにおける保存療法の成功率は高く、おおむね80%台と報告されており、多くのケースで治癒や症状の改善が期待できます。
- 骨癒合と将来のQOL: 治療によって骨癒合(骨が再びくっつくこと)を得られた患者のほうが、将来的なQOL(生活の質)の改善が良好であると報告されています。
- 進行例や終末期のリスク: 一方で、病期が進行している場合や、両側の骨欠損、終末期(骨がくっつかない非癒合状態)に至っているケースでは、骨癒合率が低下します。このような状態のまま経過すると、将来的に腰椎すべり症へ進展するリスクがあるため、小児や成長期の患者はすべりが進行していないか定期的に経過観察を行う必要があります。
- 手術に至った場合の復帰: 保存療法が無効で手術療法が選択された場合でも、適切な患者に対して行われれば手術の満足度や復帰率は高いとされています。競技種目や手術法によって個人差はありますが、術後6〜12か月程度で競技に復帰できるケースが多く報告されています。
[[1]C. J. Standaert, G. L. Iverson, B. Halpern, and O. King, “Spondylolysis.”, doi: 10.1016/s1047-9651(18)30102-5.
[2]R. L. Dunn, “Current concepts: approach to spondylolysis,” SA Orthopaedic Journal, vol. 23, no. 3, pp. 148–152, Jan. 2024, doi: 10.17159/2309-8309/2024/v23n3a6.
[3]E. Syrmou, P. P. Tsitsopoulos, D. Marinopoulos, C. Tsonidis, I. Anagnostopoulos, and P. Tsitsopoulos, “Spondylolysis: a review and reappraisal,” Hippokratia, vol. 14, no. 1, pp. 17–21, Jan. 2010.
[4]A. M. Leone, A. Cianfoni, A. Cerase, N. Magarelli, and L. Bonomo, “Lumbar spondylolysis: a review.,” Skeletal Radiology, vol. 40, no. 6, pp. 683–700, June 2011, doi: 10.1007/S00256-010-0942-0.
[5]U. Debnath, N. Harshavardhana, and B. Scammell, “Lumbar pars injury or spondylolysis–diagnosis and management”, [Online]. Available: https://www.sciencedirect.com/science/article/pii/S1877132708002030
[6]N. S, “Spondylolysis and spondylolytic spondylolisthesis. A review of current concepts on pathogenesis, natural history, clinical symptoms, imaging, and therapeutic management.,” European Spine Journal, vol. 1, no. 2, pp. 62–83, Sept. 1992, doi: 10.1007/BF00300931.
[7]C. Hasler and W. Dick, “Spondylolysis and spondylolisthesis during growth,” Orthopade, vol. 31, no. 1, pp. 78–87, Jan. 2002, doi: 10.1007/S132-002-8278-6.
[8]L. F. Vernese, S. K. Chu, and S. K. Chu, “Spondylolysis: Assessment and Treatment in Youth Athletes,” Current Physical Medicine and Rehabilitation Reports, vol. 5, no. 2, pp. 75–82, Apr. 2017, doi: 10.1007/S40141-017-0151-Z.
[9]C. J. Standaert and S. A. Herring, “Spondylolysis: a critical review.,” British Journal of Sports Medicine, vol. 34, no. 6, pp. 415–422, Dec. 2000, doi: 10.1136/BJSM.34.6.415.
[10]P. M. Foreman et al., “L5 spondylolysis/spondylolisthesis: a comprehensive review with an anatomic focus,” Childs Nervous System, vol. 29, no. 2, pp. 209–216, Jan. 2013, doi: 10.1007/S00381-012-1942-2.
[11]A. A. Linton and W. K. Hsu, “A Review of Treatment for Acute and Chronic Pars Fractures in the Lumbar Spine,” Current Reviews in Musculoskeletal Medicine, vol. 15, no. 4, pp. 259–271, May 2022, doi: 10.1007/s12178-022-09760-9.
[12]R. G. Berger and S. M. Doyle, “Spondylolysis 2019 update.,” Current Opinion in Pediatrics, vol. 31, no. 1, pp. 61–68, Feb. 2019, doi: 10.1097/MOP.0000000000000706.
[13]U. Debnath, “Lumbar spondylolysis-Current concepts review”, [Online]. Available: https://www.sciencedirect.com/science/article/pii/S0976566221004197
[14]N. Mohile, A. S. Kuczmarski, D. K. Lee, C. Warburton, K. D. Rakoczy, and A. J. Butler, “Spondylolysis and Isthmic Spondylolisthesis: A Guide to Diagnosis and Management,” Journal of the American Board of Family Medicine, vol. 35, pp. 1204–1216, Dec. 2022, doi: 10.3122/jabfm.2022.220130R1.
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




