〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
【最新】慢性疼痛治療ガイドライン 手術・オピオイドを避けるべき科学的理由
公開日:2026/05/09
更新日:2026/00/00
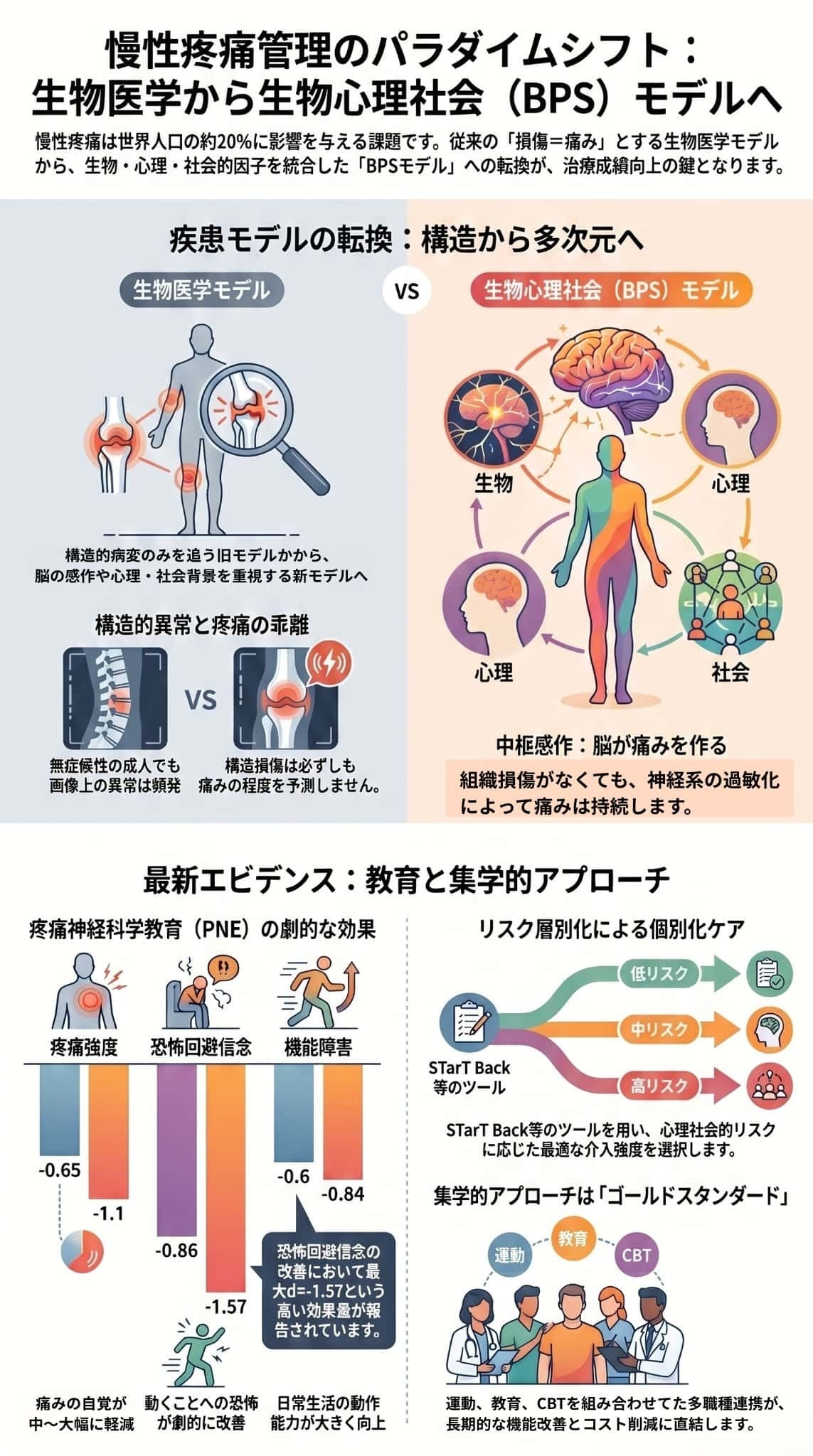
慢性疼痛の治療における生物医学モデルから生物心理社会モデルへのパラダイムシフトと、その具体的な臨床応用を解説しています。
従来の身体構造の異常のみを重視する視点から、心理的・社会的因子が複雑に絡み合う包括的な理解へと移行することの重要性を強調しています。
特に**疼痛神経科学教育(PNE)**や認知行動療法など、患者の認識を変える教育介入が科学的に高い効果を示すことを豊富なエビデンスで裏付けています。
また、不必要な手術やオピオイド使用を避ける最新のガイドラインを提示し、保存療法の優先を提言しています。
さらに、リスク層別化ツールやデジタル技術の活用が、個別化された効果的なケアの実現に寄与することを論じています。
最終的に、医療体制や診療報酬の課題を克服し、持続可能な多職種連携による疼痛管理を確立することの必要性を説いています。
目次
慢性疼痛の理解と管理において、従来の**「生物医学モデル」から包括的な「生物心理社会(BPS)モデル」へのパラダイムシフト**が起きています。この移行は、単なる理論の変化にとどまらず、実際の臨床現場や治療アプローチの根本的な変革をもたらしています。
- 画像診断で見つかる構造的異常(椎間板の変性など)と、実際の痛みの有無や程度が一致しないケースが多数報告されたこと。
- 手術療法や鎮痛薬(NSAIDsやアセトアミノフェンなど)の長期的な治療成績が期待に反して不良であったこと。
- 痛みを生物学的な問題としてのみ還元した結果、オピオイド(医療用麻薬)の過剰処方につながり、依存や過量摂取による死亡を招く深刻な「オピオイド危機」を引き起こしたこと。
- 生物学的因子: 組織損傷や神経系の可塑性変化、中枢感作(神経が過敏になった状態)など。
- 心理的因子: 痛みに対する恐怖回避信念(動くと痛いから動かないという思い込み)、破局的思考(この痛みは永遠に続くという絶望感)、不安、抑うつなど。
- 社会的因子: 家族関係、職場環境、社会経済的地位、医療システムへのアクセスなど。
- 「Wait and See(様子を見る)」から「Active Management(積極的管理)」へ: 痛みが自然に治るのをただ待つのではなく、早期から患者教育や運動療法を行い、患者自身が自己管理スキルを獲得することを支援する積極的なアプローチへと移行しました。
- 保存療法と患者教育の優先: 手術やオピオイド、不必要な画像診断を避け、疼痛のメカニズムを理解させる「疼痛神経科学教育(PNE)」、認知行動療法(CBT)、運動療法、そして多職種が連携する集学的アプローチを第一選択とすることが、WHOやNICEなどの主要な国際ガイドラインで共通して推奨されています。
要約すると、「痛み=身体のどこかが壊れている(構造的修復が必要)」という単純な線形モデルから、「痛み=身体・心理・社会的要因が絡み合う複雑な神経生理学的現象(教育と自己管理、多面的なケアが必要)」という包括的な理解へと大きく舵を切ったのが、慢性疼痛ケアにおいて起きたパラダイムシフトです。
生物医学モデルには、主に以下の4つの重大な限界が指摘されています。
画像診断技術が進歩したにもかかわらず、画像で見つかる構造的な異常と痛みの程度が明確に一致しないケースが多数報告されています。
例えば、痛みのない無症候性の成人であっても、腰椎MRI検査において高頻度で椎間板変性、椎間板ヘルニア、脊柱管狭窄などの異常が検出されることが分かっており、画像上の病変は痛みの有無や程度を予測する信頼性の高い指標とはなりません。
構造的な修復を目指す治療の長期的な成績が、期待に反して不良であることが多数の研究で示されています。
例えば、慢性腰痛に対する脊椎固定術は、保存療法(手術以外の治療)と比べて必ずしも成績が優れているとは言えず、むしろ手術に伴う合併症や再手術のリスクが問題となっています。
また、NSAIDs(非ステロイド性抗炎症薬)やアセトアミノフェンの長期使用も、消化器系や心血管系の副作用リスクを伴う一方で、痛みの慢性化に対する効果は限定的です。
痛みの原因を身体的要因のみに求めた結果、北米を中心としたオピオイド(医療用麻薬)の過剰処方を引き起こしました。
オピオイドの長期使用は、薬物依存や過量摂取による死亡を招くだけでなく、かえって痛みに過敏になってしまう「痛覚過敏(opioid-induced hyperalgesia)」などの重大なリスクを伴い、結果的に患者の生活の質をさらに悪化させることになりました。
生物医学モデルの最も根本的な問題は、痛みを単なる生物学的現象として還元し、心身二元論に基づいて患者の心理的・社会的因子の役割を軽視または無視してきた点にあります。
疾患(disease)の同定や治癒(cure)にばかり焦点を当て、患者の全人的な体験やケア(care)の視点が欠落していました。
さらに、このモデルに基づいた不必要な画像診断は、偶発的に見つかった異常によって患者の不安を増大させ、「身体が壊れているから動かしてはいけない」という恐怖回避行動を促進してしまう弊害も指摘されています。
生物心理社会(Biopsychosocial: BPS)モデルは、1977年にGeorge Engelによって提唱された、健康や疾患(疼痛)を「生物学的」「心理的」「社会的」な3つの因子が複雑に相互作用するシステムとして全人的に捉える包括的な枠組みです。これは、心身を切り離して痛みを単なる末梢組織の損傷とみなす従来の「生物医学モデル」への根本的な批判として登場しました。
BPSモデルは、具体的に以下の三次元構造から成り立っています。
- 生物学的因子: 遺伝的素因、神経生理学的メカニズム、組織損傷、炎症反応、神経可塑性など。
- 心理的因子: 認知(痛みに対する信念や期待、注意)、情動(不安、抑うつ、恐怖)、行動(痛みを避ける回避行動、疼痛行動、対処戦略)など。
- 社会的因子: 家族関係、職場環境、文化的背景、社会経済的地位、医療システムへのアクセスなど。
慢性疼痛の文脈においてこのモデルが画期的だったのは、1987年にWaddellが腰痛の研究で示したように、「恐怖回避信念」や「疼痛破局化(痛みを絶望的に捉えること)」、「抑うつ」といった心理社会的因子が、画像で見つかる構造的な異常よりも、実際の痛みの強さや生活機能の障害を予測する上で重要な役割を果たすと明らかにした点にあります。
このモデルは、痛みを単純な原因と結果のプロセスではなく「複雑系」として理解し、これら3つの領域の相互作用によって個々の患者に固有の痛みの体験が生み出されると説明します。
慢性疼痛における患者教育介入、特に疼痛神経科学教育(PNE)や認知行動療法(CBT)ベースの教育は、患者の痛みの理解を深め、心理社会的因子を改善するために極めて有効であることが実証されています。
システマティックレビューやメタアナリシスにより、患者教育(特にPNE)は以下のアウトカムに対して中等度から大きな改善効果(効果量)を示すことが確認されています。
- 疼痛強度(効果量: -0.65 〜 -1.1)
- 機能障害(効果量: -0.6 〜 -0.84)
- 恐怖回避信念(動くことへの恐れ)(効果量: -0.86 〜 -1.57)
- 破局的思考(痛みを絶望視すること)(効果量: -0.9 〜 -1.36) これらの効果は、介入終了時だけでなく、1ヶ月後から3ヶ月後のフォローアップにおいても持続することが示されています。また、機能障害の改善は、「疼痛自己効力感(痛みを自分で管理できるという自信)の増加」や「疼痛破局化の減少」が重要な媒介因子となっていることも明らかになっています。
患者教育は単独で行うよりも、他の介入と併用することでより優れた効果を発揮します。
- 運動療法との併用: 腰部安定化運動にPNEを併用した研究では、運動単独よりも筋力向上や疼痛軽減において有意に優れた改善をもたらしました。教育によって運動に対する恐怖が減り、運動への遵守率が高まることが寄与しています。
- 徒手療法との併用: 徒手療法にPNEや動機づけ面接を組み合わせた介入は、4週間後および6ヶ月後のフォローアップにおいて、疼痛、機能障害、恐怖回避信念、破局的思考などの指標でより優れた改善を示しました。
患者教育をどのような形式で提供するかも効果に影響を与えます。
- グループベースの有効性: グループ形式の教育セッションは、恐怖回避信念の改善において大きな効果を示すことが分かっています。
- 対面とオンラインの併用: 対面セッションとオンライン学習を組み合わせた「ブレンデッドラーニング形式」も、恐怖回避信念や疾患認識の改善に有効です。
- 書面のみの限界: パンフレットなどの「書面のみ」の教育は、疾患に対する認識を部分的に改善するものの、機能障害や破局的思考に大きな変化をもたらさない可能性が示唆されており、対面セッションの方がより効果的であると考えられています。
近年では、スマートフォンアプリ、Webベースプラットフォーム、遠隔医療、さらには仮想現実(VR)やAIチャットボットを活用した教育介入が登場しています。 これらは費用対効果が高く、地理的な制約を克服し、患者が自分のペースで学習できるというメリットがあります。
例えば、線維筋痛症患者にVR等を用いた運動イメージプロトコルとPNEを組み合わせた研究でも、疼痛強度の有意な減少が確認されています。
患者教育介入は非常に有効ですが、万能ではありません。
- 効果量は小〜中等度にとどまる場合も多く、単独の治療としては不十分である可能性が指摘されています。
- 治療開始時点での恐怖回避信念や破局的思考が極めて高い患者の場合、教育単独では十分な反応が得られないことがあります。
- 6ヶ月から1年以上の超長期的な効果の持続性については、さらにデータの蓄積が必要です。
総じて、患者教育介入は慢性疼痛ケアにおける「第一選択の治療」として主要なガイドラインで推奨されており、運動療法などの身体的アプローチと組み合わせることで、最大の効果を発揮します。
**疼痛神経科学教育(Pain Neuroscience Education: PNE)**は、患者に対して「痛みの神経生物学的メカニズム」を教育し、痛みに対する誤った認識を修正するための介入です。
これまでの「生物医学モデル」から「生物心理社会(BPS)モデル」へのパラダイムシフトを体現する代表的なアプローチの一つであり、MoseleyとButlerによって体系化された「Explain Pain」プログラムなどを通じて広く普及しています。
PNEの主な目的は、患者に中枢感作(神経の過敏化)や神経可塑性、痛みの多次元的性質といった最新の神経科学の知識を理解させることです。
これにより、患者の「痛み=組織の損傷である(だから動いてはいけない)」という脅威認識を低減させ、恐怖回避信念(動くことへの恐れ)や破局的思考(この痛みは永遠に続くという絶望感)を修正します。結果として、痛みの強さや機能障害の改善を目指します。
多くのシステマティックレビューやメタアナリシスにより、PNEは有効な治療法であることが示されています。
- 慢性腰痛患者などを対象とした研究では、PNEが疼痛強度、機能障害、恐怖回避信念、破局的思考に対して中等度から大きな改善効果を示すことが明らかになっています。
- また、患者の痛みに対する知識を向上させ、医療利用を最小限に抑える効果も報告されています。
PNEは単独で行うよりも、運動療法や徒手療法などと併用することでより優れた効果を発揮します。
- 例えば、腰部安定化運動とPNEの併用は、運動単独よりも筋力向上や痛みの軽減において有意に優れた改善をもたらしました。
- 運動中に一時的に痛みが増すことがありますが、PNEを通じてその痛みを「危険信号」ではなく「正常な適応プロセス」であると患者に再解釈させることで、運動に対する恐怖を減らし、運動療法への継続率(遵守率)を高めることができます。
PNEが機能障害を改善するメカニズムとして、「疼痛自己効力感(痛みを自分で管理できるという自信)の増加」や「疼痛破局化の減少」が重要な媒介因子となっていることが示されています。
高度な恐怖回避信念や不適応的対処戦略を持つ患者にはPNE単独では不十分な場合もありますが、中枢感作の自覚症状の有無にかかわらず、恐怖回避信念や疾患認識を改善する効果があります。
PNEにはいくつかの課題も指摘されています。
- 単独治療としての効果は小〜中等度にとどまることが多いため、他の介入との組み合わせが必須とされています。
- 6ヶ月から1年以上の長期的な効果の持続性については、まだ十分なデータがありません。
- 書面のみの教育よりも対面セッションの方が効果的である可能性が示唆されていますが、最適な内容、時間、実施形式(個別かグループかなど)の標準化が今後の課題となっています。
慢性疼痛管理における**認知行動療法(Cognitive Behavioral Therapy: CBT)**は、心理社会的介入の中核をなすアプローチです。
CBTは、痛みに関連する不適応的な(マイナスに働く)認知や情動、行動パターンを修正することを目的としています。
- 認知再構成: 「この痛みは永遠に続き、私は何もできなくなる」といった痛みを絶望視する破局的思考を特定し、「痛みは変動するものであり、痛みがあっても価値ある活動はできる」といった、より現実的で適応的な思考パターンへと置き換えます。
- 行動活性化(グレーデッド・アクティビティ): 痛みによって活動を避けてしまう行動を減らします。痛みの増減に振り回されるのではなく、現在の能力レベルから開始して、予め設定した目標に向かって段階的に活動量を増やしていきます。
- 曝露療法(グレーデッド・エクスポージャー): 「動かすと痛い・悪化する」という恐怖回避信念が高い患者に対し、恐れている活動や動作に段階的にあえて直面(曝露)させることで、恐怖反応を消去し、動くことへの自信を回復させます。
- リラクゼーション技法: 筋弛緩法、呼吸法、イメージ法などを用いて、痛みに伴う筋肉の緊張や不安を軽減します。
- 問題解決技法: 痛みが日常生活に及ぼす具体的な問題を洗い出し、実行可能な解決策を患者自身が見つけて実行できるよう支援します。
CBTは疼痛管理における心理社会的因子への介入として、非常に強固なエビデンスを持っています。研究では、患者の恐怖回避信念を効果的に減少させ、痛みに伴う機能障害や疼痛自己効力感(痛みを自分で管理できるという自信)、破局的思考を改善し、その効果が数ヶ月後まで維持されることが示されています。
強固なエビデンスがある一方で、CBTの実装にはいくつかの課題が存在します。
- アクセスの制限: 専門的な訓練を受けた心理士の不足、治療にかかる費用、地理的な制約などにより、誰もが簡単に受けられるわけではありません。
- 効果の限界: CBTの効果量は一般的に小〜中等度であり、すべての患者が恩恵を受けられるわけではありません。また、効果の長期的な維持についてもさらなる研究が必要です。
これらの課題を克服するため、今後はインターネットベースのCBTやスマートフォンアプリといったデジタルヘルステクノロジーを活用した提供や、患者教育(PNE)、運動療法、薬物療法など他の介入との最適な統合が求められています。
**集学的疼痛管理プログラム(Multidisciplinary Pain Programs: MDP)**は、「生物心理社会(BPS)モデル」の枠組みに基づき、医師、心理士、理学療法士、作業療法士、看護師などの多職種チームが協働して、慢性疼痛患者に包括的なケアを提供するアプローチです。1970年代から1980年代にかけて発展し、現在では慢性疼痛管理における「ゴールドスタンダード(標準的治療)」として認識されています。
MDPは、単に痛みを取ることだけを目的とせず、患者の全人的な回復を目指すために以下のような多様な要素を組み合わせて構成されます。
- 包括的なBPS評価: 医学的診察だけでなく、恐怖回避信念や抑うつなどの心理評価、日常生活動作などの機能的評価を総合的に行います。
- 患者教育: これまで解説したような疼痛の神経生物学的メカニズムや、自己管理戦略、薬物の適切な使用について教育します。
- 認知行動療法(CBT): 痛みを絶望視する思考の修正や、活動の段階的な再開(行動活性化)、リラクゼーション技法などを実施します。
- 運動療法: 有酸素運動や筋力・柔軟性トレーニングを行い、身体機能と疼痛自己効力感を高めます。
- 職業リハビリテーション: 職場復帰に向けた支援や環境調整、職業訓練を提供します。
- 薬物療法の最適化: 効果が不十分な薬や不必要な薬の減量・中止(De-prescribing)を体系的に行います。
- 家族への教育・サポート: 家族が患者の痛みの管理をどのように支援すべきかを学ぶ機会を提供します。
MDPには主に2つの提供形式があり、患者の重症度や社会的支援、経済的資源などに基づいて選択されます。
- 入院型(2〜4週間): 医療施設に滞在して1日数時間の治療を集中して受けます。日常のストレス要因から離れて治療に専念できるメリットがありますが、費用が高く、一時的に日常生活から離脱する必要があります。
- 外来型(数週間〜数ヶ月): 週に数回通院して治療を受けます。費用が比較的低く、実生活を送りながら治療できるメリットがありますが、治療への参加を継続するモチベーションの維持が課題になります。
MDPは理想的な治療法である一方で、臨床現場への普及にはいくつかのハードルがあります。
- 専門職の不足: 疼痛管理に特化した心理士や理学療法士などの多職種チームを確保することが困難です。
- 診療報酬制度の壁: 多くの医療保険制度において集学的アプローチに対する報酬が不十分であり、「初期費用が高すぎる」と見なされて単一専門職による介入が優先されがちです。
- アクセスの制限: 地理的・経済的な要因(地方在住や低所得など)により、プログラムを受けられない患者が多く存在します。
これらの課題を克服するため、近年では遠隔医療を活用したMDPの提供や、地域のプライマリケア(かかりつけ医)への集学的アプローチの統合など、新しい工夫が提案されています。
運動療法と患者教育(特に疼痛神経科学教育:PNE)を組み合わせることで、それぞれを単独で行うよりも優れた相乗効果が得られることが多くの研究で示されています。
具体的なメリットは以下の通りです。
患者教育を通じて「運動がどのように痛みを和らげるか」という神経生物学的メカニズムを理解することで、患者の「動かすと痛い・悪化する」という恐怖(恐怖回避信念)を減少させることができます。結果として、運動療法への継続率や取り組みの質が大きく向上します。
運動療法を行う過程で、一時的に痛みが増加することがあります。教育を受けていないと、これを「身体が傷ついている危険信号」と捉えて運動をやめてしまいがちです。
しかし、教育を組み合わせることで、この痛みを「回復に向けた正常な適応プロセス」であると患者自身が再解釈できるようになり、過度な不安を抱かずに運動を続けられるようになります。
実際の臨床試験でも、組み合わせによる明確なメリットが確認されています。
例えば、慢性腰痛患者を対象とした研究では、腰部安定化運動にPNEを併用したグループは、運動単独のグループと比較して、腹筋や背筋の筋力向上、および痛みの軽減において有意に優れた改善をもたらしました。
「自分で痛みを管理・コントロールできる」という自信(疼痛自己効力感)を高める上でも、運動と教育の統合は相乗効果を発揮します。患者が自己管理スキルを獲得し、日常生活に運動を自然に組み込めるようになるため、治療終了後も長期にわたって効果が維持されやすくなります。
心理社会的因子は、急性疼痛から慢性疼痛への移行(慢性化)、および慢性疼痛の維持と悪化において中心的な役割を果たします。これらの因子は、患者の痛みの知覚、情動的反応、行動的な対処、社会的機能に影響を与え、個々人で痛みの体験が異なる理由を説明する重要な要素となっています。
痛みの慢性化を説明する最も影響力のある理論の一つが「恐怖回避モデル」です。患者が痛みに対して**「疼痛破局化(この痛みは永遠に続くという絶望感、反芻、無力感など)」**に陥ると、痛みに対する強い恐怖が引き起こされます。
この恐怖が「動かすと痛いから動かない」という回避行動を促進し、結果として身体機能の低下、筋力低下、社会的孤立を招き、さらなる痛みの慢性化と機能障害の悪化という悪循環をもたらします。
また、疼痛破局化は神経生物学的な「中枢感作(神経の過敏化)」のリスク因子としても認識されています。
痛みをどのように捉えるかという信念も経過に大きく影響します。痛みを「永続的で制御不可能」と認識すると、治療に非協力的になりやすく予後が悪化します。
逆に、痛みを「管理可能で一時的」と認識できれば、能動的な対処戦略がとれるようになり、良好な予後につながります。
- イエローフラッグ(Yellow Flags): 急性痛から慢性痛への移行リスクを高める個人の心理社会的因子です。恐怖回避信念、破局的思考、抑うつ、不安、仕事への不満、社会的支援の欠如などが含まれ、これらを早期に見つけて介入することが慢性化予防に不可欠です。
- ブラックフラッグ(Black Flags): 個人の心理とは独立して慢性化に寄与する、職場や社会システムに関する因子です。労働環境の問題、労災補償制度、訴訟、医療システムの障壁などが該当します。
重要なのは、心理社会的因子が痛みの慢性化に果たす役割を理解することは、決して痛みを「単なる心理的なもの(気のせい)」として片付けることではないという点です。
むしろ、身体の中で起きている生物学的プロセスと、これらの心理社会的プロセスが複雑に相互作用していることを認識し、包括的なアプローチ(BPSモデル)で対処する必要性を示しています。
現代の臨床ガイドラインにおいて、保存療法(非侵襲的治療)の再評価と優先化は中心的なテーマとなっており、慢性疼痛管理における**「第一選択の基盤的治療」**として確固たる立ち位置を築いています。
従来の保存療法では、痛みが自然に軽快するのを待つ「Wait and See(様子を見る)」アプローチがとられることがありましたが、これはかえって痛みの慢性化や機能障害の悪化を招くことが判明しました。
現在では、**早期から患者教育、運動療法、認知行動的アプローチを統合し、患者自身が痛みの自己管理スキルを獲得して機能的活動を維持・向上できるよう支援する「Active Management(積極的管理)」**として位置づけられています。
世界保健機関(WHO)、英国国立医療技術評価機構(NICE)、米国内科学会(ACP)などの主要な国際ガイドラインでは、共通して保存療法(非薬物療法)を初期治療・第一選択として強く優先しています。
これは、NSAIDsやオピオイドなどの薬物療法の長期使用が重大な副作用や依存リスクを伴うことや、長期的な効果が限定的であることが明らかになったためです。
慢性腰痛に対する脊椎固定術など、構造的修復を目指す手術療法の長期成績は、保存療法と比較して必ずしも優れているとは言えず、合併症などのリスクが伴います。
そのため、手術や介入的治療(神経ブロックなど)は、患者教育、運動療法、認知行動療法などの包括的な「保存療法」を十分な期間(通常3ヶ月から6ヶ月)実施しても効果が不十分な場合にのみ考慮されるという、厳格な適応基準が設けられています。
結論として、新しい治療パラダイムにおける保存療法は、単なる「手術ができない場合の消極的な代替手段」ではなく、患者の全人的な回復を目指すための**「最も積極的で重要な治療の中心」**へと昇格しています。
新しい治療モデル(生物心理社会モデル)において、薬物療法の立ち位置は過去数十年間で大きく見直され、かつての「治療の中心的な柱」から、**非薬物療法(患者教育や運動療法など)を優先した上での「補助的・二次的な選択肢」、あるいは「慎重に使用すべきもの」**へと劇的にシフトしています。
北米を中心に深刻な「オピオイド危機」を引き起こした背景から、オピオイドの長期使用は極めて厳しく制限されるようになりました。
長期使用は薬物依存や過量摂取による死亡リスクを高めるだけでなく、かえって痛みに過敏になってしまう「痛覚過敏」を引き起こす危険性があります。そのため、現在では「他の治療が効果不十分な特定の患者にのみ、リスクと利益を慎重に評価した上で限定的に使用する」という立ち位置になっています。
総じて、新しい治療パラダイムにおける薬物療法は、痛みを完全に消し去る「魔法の弾丸」ではなく、患者が運動療法や自己管理(アクティブ・マネジメント)に取り組むための「一時的なサポート」として、個々のリスクを評価しながら最小限・最適化して用いられるものと位置づけられています。
新しい治療パラダイム(生物心理社会モデル)において、神経ブロックや硬膜外ステロイド注射、脊髄刺激療法、手術といった介入的治療の立ち位置は近年批判的に再評価されており、**「保存療法が効果不十分な場合にのみ、厳格な基準を満たした患者に対して慎重に検討される選択肢」**へと大きく変化しています。
これらの処置は短期的な痛みの軽減をもたらす可能性はありますが、長期的な機能改善や手術を回避する効果に関するエビデンスは限定的であることが分かっています。
さらに感染、出血、神経損傷などの合併症リスクを伴うため、現代の臨床ガイドラインでは、保存療法が不十分な特定の患者に対してのみ慎重に使用し、必ず「包括的な生物心理社会的評価」や「非薬物療法」と組み合わせて行うべきだとされています。
難治性の神経障害性疼痛などに対して中等度の効果を示しますが、デバイスが高額であり、感染や電極の移動といった合併症リスクがあることや、時間とともに効果が弱まる可能性が指摘されています。そのため、保存療法や他の治療が効かない厳選された患者にのみ適応され、実施前には心理学的スクリーニングや生物心理社会的評価、試験刺激(トライアル)を行うことが推奨されています。
- 画像診断で明らかな構造的異常があり、それが患者の症状と完全に一致していること。
- 患者教育や運動療法、認知行動療法などの保存療法を十分な期間(通常3ヶ月〜6ヶ月)行っても効果が不十分であること。
- 抑うつ、不安、疼痛破局化、訴訟といった**「心理社会的因子」が手術の予後を悪化させる可能性が低い**こと。
新しい治療モデルにおける介入的治療は、それ単体で痛みを治し切る手段ではなくなりました。
実施の際は、医療者と患者がリスクと利益を話し合う「共同意思決定(SDM)」のプロセスを経ることが求められ、手術や処置の前後にも包括的なBPS評価や集学的リハビリテーションを組み合わせることが必須の条件として位置づけられています。
現在の瞬間への非判断的な気づきを培い、ストレスや痛みに対する過剰な反応を減らすことを目的としたプログラムです。
- 立ち位置・効果: 疼痛強度、機能障害、心理的苦痛に対して「小から中等度の改善」をもたらすことが多数の研究で示されており、副作用も少ないのが特徴です。臨床ガイドライン(PEERガイドラインなど)でも、認知行動療法と並ぶ有効な「非薬物的選択肢」として推奨されています。
- 立ち位置・効果: 慢性腰痛、頸部痛、変形性関節症、頭痛などに対して、小から中等度の改善をもたらすことが示されています。
内因性オピオイドの放出や下行性疼痛抑制系の活性化などが効果のメカニズムとして考えられており、副作用が少なく多くの患者に受け入れられやすい治療法として、統合的ケアパスウェイの一部に組み込まれるようになっています。
- 立ち位置・効果: 医療者が患者を「地域ベースの非医療的サービスやサポート(運動グループ、芸術活動、ボランティア活動など)」に紹介するという新しいアプローチです。
痛みの悪化要因となる社会的孤立や孤独といった「健康の社会的決定要因(SDOH)」に直接介入し、患者の社会的つながりや自己効力感を向上させることを目的としています。
新しい治療パラダイムにおける統合的・補完的アプローチは、怪しい民間療法ではなく、**エビデンスに基づいて西洋医学を補完し、患者自身が自己管理スキルを獲得して生活の質を高めるための「安全で推奨される選択肢」**として確固たる地位を築きつつあります。
ただし、専門のインストラクターや地域資源へのアクセス、費用の問題など、誰もが簡単に受けられるわけではないという実装上の課題も残されています。
新しい治療モデル(生物心理社会モデル:BPSモデル)を実際の臨床現場で実践するためには、「すべての患者に同じ治療をする(one-size-fits-all)」のではなく、個々の患者のリスクや価値観に合わせた個別化と、患者と医療者の協働が不可欠です。
具体的には、以下のようなアプローチを通じて実践されます。
まず、患者が慢性疼痛に移行するリスク(心理社会的因子を含む)を事前に評価します。そのために、「STarT Back Screening Tool(SBST)」や「Örebro Musculoskeletal Pain Questionnaire(OMPQ)」といった質問票(スクリーニングツール)を使用します。 評価結果に基づいて患者を低・中・高リスクに分類し、リスクレベルに応じた「層別化ケア」を提供します。
- 低リスク患者: 自然に改善する可能性が高いため、過剰な治療は避け、最小限の介入(患者教育や自己管理の助言)を行います。
- 中リスク患者: 身体的因子が主であるため、理学療法や運動療法を中心に実施します。
- 高リスク患者: 恐怖回避信念や破局的思考といった心理社会的因子が強いため、理学療法に加えて心理的介入(疼痛神経科学教育:PNEや認知行動療法:CBTなど)を統合した「集学的アプローチ」を集中的に実施します。
医療者が一方的に治療方針を決めるのではなく、エビデンス(科学的根拠)、医療者の専門知識、そして患者自身の価値観や好みを統合して、協働で治療方針を決定します。
実践にあたっては、「意思決定支援ツール(Decision Aids)」などを用いて各治療のメリット・デメリットや不確実性を分かりやすく伝えます。
治療の目標を「痛みを完全にゼロにすること」に設定するのではなく、「痛みがあっても意味のある活動に参加できるようになること」や「生活の質(QOL)の向上」といった具体的な目標にシフトします。
医療者は、「痛みが良くなったら何をしたいですか?」と患者に問いかけ、具体的で測定可能な「SMART基準」に沿った目標を設定し、優先順位をつけて行動計画を作成します。
WHO、NICE(英国)、ACP(米国内科学会)などの国際的な臨床ガイドラインに従い、実践を進めます。 不必要な画像診断や侵襲的治療(手術など)、副作用リスクの高いオピオイドなどの安易な薬物処方を避け、患者教育、運動療法、CBTなどの「非薬物療法」を第一選択として強力に推進します。
これらの新しいアプローチを実践するためには、提供する側である医療者自身の知識や態度の変革も必要です。
医療者は「身体のどこかが壊れているはずだ」という従来の生物医学的バイアスを克服し、疼痛神経科学やBPSモデルに基づく教育スキルやコミュニケーションスキルを身につけるトレーニングを受けることが求められています。
同時に、包括的な評価や教育を行うための「十分な診察時間の確保」や、「非薬物療法・集学的アプローチに対する診療報酬制度の見直し」など、医療システムレベルでの障壁を取り除くことも、実践を広げる上で不可欠な要素として取り組まれています。
慢性疼痛管理の臨床ガイドラインは、過去数十年間で大きく変遷してきました。この変遷は、エビデンスの蓄積、これまでの会話でも触れた「生物心理社会(BPS)モデル」の台頭、深刻なオピオイド危機への対応、そして「患者中心のケア」を重視するアプローチへの移行を強く反映しています。
- 非薬物療法の第一選択化: 患者教育、運動療法、認知行動療法(CBT)などの保存療法を初期治療・第一選択として強く優先するようになりました。
- 薬物療法の制限と慎重な使用: かつて治療の中心であった薬物療法は二次的な選択肢へと後退し、特にオピオイド(医療用麻薬)の使用は極めて厳しく制限されるようになりました。
- 不必要な画像診断と侵襲的治療の回避: ルーチンの画像診断(X線やMRIなど)や、効果が不確実な手術・介入的処置(注射など)を避けることが明確に強調されています。
- 集学的アプローチと共同意思決定(SDM)の推進: 多職種によるチーム医療や、患者の価値観を尊重して治療方針を共に決めるプロセスが推奨されています。
- WHO(世界保健機関)のガイドライン(2021年): 慢性疼痛を複雑な体験として捉えるBPSアプローチを基盤としています。非薬物療法を優先し、オピオイドは他の治療が不十分な特定の患者に限定して慎重に用いることを推奨しています。
- NICE(英国国立医療技術評価機構)の腰痛・坐骨神経痛ガイドライン(2016年発表・2024年更新): 特に抜本的な変更を行っており、アセトアミノフェンを推奨から外し、重篤な疑いがない限りのルーチンな画像診断も行わないよう求めています。また、慢性腰痛に対する脊椎注射や脊椎固定術(手術)も推奨せず、患者教育、運動療法、徒手療法、CBTなどを推奨しています。
- ACP(米国内科学会)の腰痛ガイドライン(2017年): 初期治療として、運動療法や集学的リハビリテーションに加え、マインドフルネス(MBSR)、鍼治療、ヨガ、太極拳などの非薬物療法を幅広く選択肢として優先的に推奨しています。薬物療法はそれらが無効な場合に検討し、オピオイドはリスクを慎重に評価した上での最終手段と位置づけています。
- 日本のガイドライン(日本整形外科学会・日本疼痛学会など): 国際的な動向と歩調を合わせ、BPSモデルの重要性や患者教育、運動療法の優先を強調しつつ、日本の医療制度や文化的背景に合わせた推奨へと発展してきています。
総じて、現代の臨床ガイドラインは、「薬や手術で痛みを物理的に取り除く」という方向から、「患者教育や運動を通じて自己管理スキルを高め、機能と生活の質(QOL)を取り戻す」という方向へと根本的に変遷しています。
新しい治療モデル(生物心理社会モデル)や患者教育を実際の臨床現場に実装するためには、医療者の知識や態度の変革が不可欠ですが、実装科学の観点から以下のようないくつかの重大な課題が指摘されています。
医学教育や臨床トレーニングの歴史的背景から、多くの医療者は痛みを「生物学的な構造的病変の結果」として捉える従来のモデルに固執する傾向があります。このバイアスにより、臨床現場で以下のような問題が生じます。
- 患者の心理社会的因子(恐怖回避信念や破局的思考、心理的苦痛など)を見落としたり、軽視したりしてしまう。
- 構造的異常を探すために不必要な画像診断や侵襲的治療を過剰に実施してしまう。
- 疼痛の最新の神経生物学的メカニズムや心理的対処に関する知識・スキルが不足しており、患者教育や自己管理支援が不十分になる。
- 患者の体験や価値観を十分に探索せず、医療者が一方的に治療方針を決めるパターナリスティックな意思決定に陥りやすい。
医療システムそのものが新しいモデルの実装を困難にしている構造的な要因もあります。
- 時間的制約: 限られた短い診察時間の中で、包括的な生物心理社会的評価や丁寧な患者教育、患者との共同意思決定を実施することは非常に困難です。この時間不足が、医療者を薬の処方や画像診断、専門医への紹介といった**「クイックフィックス(安易な解決策)」に依存させてしまう**要因となっています。
- 診療報酬制度の壁: 多くの医療保険制度において、集学的アプローチや認知行動療法、患者教育といった「非薬物療法」に対する診療報酬が不十分です。医療者がこれらの介入に時間と労力をかけても適切に補償されず、多職種チームで協働するための経済的な仕組みも不足しています。
- 組織レベル: 新しいアプローチに対する組織文化の抵抗、リーダーシップや資源の不足、専門職間(医師や理学療法士、心理士など)での連携の困難さや医療システムの断片化が実装を妨げます。
- 患者レベル: 患者自身が「痛みの原因は身体が壊れているからだ」という従来の生物医学的信念に強く固執している場合や、心理社会的介入に対して抵抗感を示すケースがあり、治療に対する医療者と患者の期待の不一致が障壁となります。
これらの課題を克服するためには、単に医療者個人の努力に頼るのではなく、多層的なアプローチが不可欠です。
具体的には、医学教育のカリキュラム改革や継続的な集学的トレーニングを通じて、医療者が疼痛神経科学やコミュニケーションスキルを習得すること、そして非薬物療法への適切な診療報酬の設定や診察時間の延長といった医療システム・労働環境の改善によって、医療者が患者中心のケアを提供できる体制を整えることが強く求められています。
参考文献の「結論」では、これまでの議論の総括として、慢性疼痛管理における「生物医学モデル」から「生物心理社会(BPS)モデル」へのパラダイムシフトが、エビデンスに基づいた有効かつ患者中心のアプローチであると結論づけています。
- 教育の改革: 医学教育のカリキュラムにBPSモデルと疼痛神経科学を統合すること。
- 医療者の訓練: 医療者に対して継続的な専門教育とトレーニングを提供すること。
- 制度の整備: 患者教育や集学的アプローチに対して、適切な診療報酬を設定すること。
- 個別化ケア: リスク層別化ツール等を用いた個別化治療戦略を臨床現場へ導入すること。
- 協働の推進: 患者との共同意思決定(SDM)と患者中心のケアを推進すること。
- アクセスの向上: デジタルヘルステクノロジーを活用し、患者教育へのアクセスを広げること。
- 社会環境への介入: 健康の社会的決定要因(SDOH:貧困や社会的孤立など)に対処し、健康格差を減らすこと。
- 研究の発展: 患者にとって本当に価値のある指標を用いた「患者中心のアウトカム研究(PCOR)」を推進し、長期的なエビデンスを蓄積すること。
医療者、患者、政策立案者、研究者が協働してこれらの提言を実現することで、「すべての慢性疼痛患者が、エビデンスに基づいた個別化・包括的・患者中心のケアにアクセスできる未来」を実現できると結んでいます。
- Alschuler, K. N. (2010). Factors contributing to disability in a chronic low back pain population: A comprehensive analysis using continuous ambulatory monitoring [Doctoral dissertation]. University of Washington.
- Asmundson, G. J. G., Norton, P. J., & Norton, G. R. (2004). Biopsychosocial approaches to pain. In R. H. Dworkin & W. S. Breitbart (Eds.), Psychosocial aspects of pain: A handbook for health care providers (pp. 35–57). IASP Press.
- Benedict, T. M., Keenan, P. G., Nitz, A. J., Moeller-Bertram, T., & Ford, J. (2023). Pain neuroscience education improves post-traumatic stress disorder, disability, and pain self-efficacy in veterans and service members with chronic low back pain: Preliminary results from a randomized controlled trial with 12-month follow-up. Military Psychology, 35(4), 445–456. https://doi.org/10.1080/08995605.2023.2188046
- Blackwell, B., Galbraith, J. R., & Dahl, D. S. (1984). Chronic pain management. Psychiatric Services, 35(10), 999–1008. https://doi.org/10.1176/PS.35.10.999
- Burns, J. W., Nielson, W. R., Jensen, M. P., Heapy, A., Czlapinski, R., & Kerns, R. D. (2020). Cognitive behavioral therapy (CBT) and pain education for people with chronic pain: Tests of treatment mechanisms. Journal of Consulting and Clinical Psychology, 88(12), 1106–1121. https://doi.org/10.1037/CCP0000612
- Chou, R. (2009). 2009 Clinical Guidelines from the American Pain Society and the American Academy of Pain Medicine on the use of chronic opioid therapy in chronic noncancer pain: What are the key messages for clinical practice? Polskie Archiwum Medycyny Wewnetrznej-Polish Archives of Internal Medicine, 119(7–8), 469–477. https://doi.org/10.20452/PAMW.741
- Crowley-Matoka, M., Saha, S., Dobscha, S. K., & Burgess, D. J. (2009). Problems of quality and equity in pain management: Exploring the role of biomedical culture. Pain Medicine, 10(7), 1312–1324. https://doi.org/10.1111/J.1526-4637.2009.00716.X
- Day, M. A., Thorn, B. E., & Burns, J. W. (2012). The continuing evolution of biopsychosocial interventions for chronic pain. Journal of Cognitive Psychotherapy, 26(2), 114–129. https://doi.org/10.1891/0889-8391.26.2.114
- Delitto, A., George, S. Z., Van Dillen, L., Whitman, J. M., Sowa, G., Shekelle, P., Denninger, T. R., & Godges, J. J. (2012). Low back pain clinical practice guidelines linked to the International Classification of Functioning, Disability, and Health from the Orthopaedic Section of the American Physical Therapy Association. Journal of Orthopaedic & Sports Physical Therapy, 42(4), A1–A57. https://doi.org/10.2519/JOSPT.2012.42.4.A1
- Driscoll, M. A., Edwards, R. R., Becker, W. C., Kaptchuk, T. J., & Kerns, R. D. (2016). Integrated, team-based chronic pain management: Bridges from theory and research to high quality patient care. In Advances in Experimental Medicine and Biology (Vol. 904, pp. 131–147). Springer. https://doi.org/10.1007/978-94-017-7537-3_10
- Ernstzen, D. V., Louw, Q. A., & Hillier, S. L. (n.d.). Synthesis of clinical practice guideline recommendations for the primary health care of chronic musculoskeletal pain. Journal of Evaluation in Clinical Practice. https://doi.org/10.1111/jep.13644
- Gallagher, L., McAuley, J., & Moseley, G. L. (2013). A randomized-controlled trial of using a book of metaphors to reconceptualize pain and decrease catastrophizing in people with chronic pain. The Clinical Journal of Pain, 29(1), 20–25. https://doi.org/10.1097/AJP.0B013E3182465CF7
- Gatchel, R. J. (2015). The continuing and growing epidemic of chronic low back pain. Healthcare (Basel, Switzerland), 3(3), 838–845. https://doi.org/10.3390/healthcare3030838
- Gatchel, R. J., McGeary, D. D., McGeary, C. A., & Lippe, B. (2014). Interdisciplinary chronic pain management. American Psychologist, 69(2), 119–130. https://doi.org/10.1037/A0035514
- Gatchel, R. J., Peng, Y. B., Peters, M. L., Fuchs, P. N., & Turk, D. C. (2007). The biopsychosocial approach to chronic pain: Scientific advances and future directions. Psychological Bulletin, 133(4), 581–624. https://doi.org/10.1037/0033-2909.133.4.581
- Gatchel, R. J., Reuben, D. B., Dagenais, S., Turk, D. C., Chou, R., Hershey, A. D., & Wasan, A. D. (2013). Biopsychosocial approaches to understanding chronic pain and disability. In Handbook of musculoskeletal pain and disability disorders in the workplace (pp. 1–16). Springer. https://doi.org/10.1007/978-1-4419-1651-8_1
- Ghasemi, M., Mosallanezhad, Z., Shati, M., Nourbakhsh, M. R., Salavati, M., & Alizadeh, M. H. (2023). Investigating the effect of pain neurophysiology education in the treatment of cervicogenic headache: A randomized clinical trial. Middle East Journal of Rehabilitation and Health, 10(2), e136156. https://doi.org/10.5812/mejrh-136156
- Gulur, P., Nelli, A., & Bhatia, A. (2024). Duke Health Integrated Pain and Wellness Program—A proactive population health model. NEJM Catalyst Innovations in Care Delivery, 5(3), CAT.23.0308. https://doi.org/10.1056/cat.23.0308
- Guy, S. D., Mehta, S., Harvey, D., Lau, B., Middleton, J. W., Teasell, R. W., Wolfe, D. L., Athanasopoulos, P., Benton, B., Calhoun, C., Craven, C., Ethans, K., Finnerup, N. B., Loh, E., Orenczuk, S., Siddall, P. J., Short, C., Townson, A., Truchon, C., ... Bradbury, C. L. (2016). The CanPain SCI clinical practice guideline for rehabilitation management of neuropathic pain after spinal cord: Recommendations for model systems of care. Spinal Cord, 54(Suppl 1), S24–S27. https://doi.org/10.1038/SC.2016.91
- Hill, J. C., Whitehurst, D. G. T., Lewis, M., Bryan, S., Dunn, K. M., Foster, N. E., Konstantinou, K., Main, C. J., Mason, E., Somerville, S., Sowden, G., Vohora, K., & Hay, E. M. (2011). Comparison of stratified primary care management for low back pain with current best practice (STarT Back): A randomised controlled trial. The Lancet, 378(9802), 1560–1571. https://doi.org/10.1016/S0140-6736(11)60937-9
- Hu, B. (2003). Schmerztherapie gestern: Entwicklung der organisierten Schmerztherapie. Anasthesiologie Intensivmedizin Notfallmedizin Schmerztherapie, 38(4), 215–221. https://doi.org/10.1055/S-2003-38215
- Hush, J. M. (2020). Low back pain: It is time to embrace complexity. Pain, 161(11), 2248–2251. https://doi.org/10.1097/J.PAIN.0000000000001933
- Ikemoto, T., Miki, K., Matsubara, T., & Wakao, N. (2020). Feasibility of imported self-management program for elderly people with chronic pain: A single-arm confirmatory trial. Pain and Therapy, 9(2), 601–616. https://doi.org/10.1007/S40122-020-00192-2
- İken, B. (2024). Effect of duration of pain neuroscience education on pain catastrophizing and kinesiophobia in patients with chronic low back pain: A systematic review of the literature. International Journal of Disabilities Sports & Health Sciences, 7(3), 1084–1095. https://doi.org/10.33438/ijdshs.1478011
- Jull, G. (2017). Biopsychosocial model of disease: 40 years on. Which way is the pendulum swinging? British Journal of Sports Medicine, 51(16), 1187–1188. https://doi.org/10.1136/BJSPORTS-2016-097362
- Kasimis, K., Karagiannopoulos, C., Eleni, K., & Michalis, A. (2024). Effects of manual therapy plus pain neuroscience education with integrated motivational interviewing in individuals with chronic non-specific low back pain: A randomized clinical trial study. Medicina, 60(4), 556. https://doi.org/10.3390/medicina60040556
- Katz, J., Weinrib, A., Fashler, S. R., Katznelzon, R., Shah, B. R., Ladak, S. S., Jiang, J., Li, Q., McMillan, K., Santa Mina, D., Wentlandt, K., McRae, K., Tamir, D., Lyn, S., De Silva, S., Rowbotham, D. J., & Clarke, H. (2015). The Toronto General Hospital Transitional Pain Service: Development and implementation of a multidisciplinary program to prevent chronic postsurgical pain. Journal of Pain Research, 8, 695–702. https://doi.org/10.2147/JPR.S91924
- Keefe, F. J., Abernethy, A. P., & Campbell, L. C. (2005). Psychological approaches to understanding and treating disease-related pain. Annual Review of Psychology, 56, 601–630. https://doi.org/10.1146/ANNUREV.PSYCH.56.091103.070302
- Kim, H., Shin, J. H., & Kim, J. (2020). Effects of pain neuroscience education on kinesiophobia in patients with chronic pain: A systematic review and meta-analysis. Physical Therapy Rehabilitation Science, 9(4), 309–322. https://doi.org/10.14474/PTRS.2020.9.4.309
- Kim, S. S., Min, W. K., Kim, J. H., & Lee, B. H. (2022). Effects of pain neuroscience education combined with lumbar stabilization exercise on strength and pain in patients with chronic low back pain: Randomized controlled trial. Journal of Personalized Medicine, 12(2), 303. https://doi.org/10.3390/jpm12020303
- Kircali, B., Elbasan, B., & Tuncer, A. (2024). Pain neuroscience education and motor imagery-based exercise protocol for patients with fibromyalgia: A randomized controlled trial. Brain and Behavior, 14(10), e70013. https://doi.org/10.1002/brb3.70013
- Korownyk, C. S., Montgomery, L., Young, J., Garrison, S., Leblanc, D., Kolber, M. R., Turgeon, R. D., Allan, G. M., & PEER Simplified Chronic Pain Guideline Group. (2022). PEER simplified chronic pain guideline. Canadian Family Physician, 68(3), 179–190. https://doi.org/10.46747/cfp.6803179
- Kovačević, J., Knežević, A., Gojković, F., Milanović, Z., Dimitrijević, I., Colović, H., Jeremić, J., Ilić, N., Kadija, M., Filipović, B., Jovanović, M., Milovanović, A., Filipović, N., Milenković, M., Milošević, V., Đorđević, V., Milošević, Z., Filipović, M., Filipović, S., ... Filipović, N. (2024). Integrated approach to chronic pain—the role of psychosocial factors and multidisciplinary treatment: A narrative review. International Journal of Environmental Research and Public Health, 21(9), 1135. https://doi.org/10.3390/ijerph21091135
- Leach, M. J., Merolli, M., Lim, E. C. W., & Fary, R. (2023). Mapping guideline-informed care for chronic non-specific low back pain with the biopsychosocial approach: A rapid review. Pain Practice, 23(4), 435–456. https://doi.org/10.1111/papr.13214
- Louw, A., Zimney, K., Puentedura, E. J., & Diener, I. (2016). The efficacy of pain neuroscience education on musculoskeletal pain: A systematic review of the literature. Physiotherapy Theory and Practice, 32(5), 332–355. https://doi.org/10.1080/09593985.2016.1194646
- Maiers, M., Bronfort, G., Evans, R., Hartvigsen, J., Svendsen, K., Bracha, Y., Schulz, C., Schulz, K., & Grimm, R. (2010). Integrative care for the management of low back pain: Use of a clinical care pathway. BMC Health Services Research, 10, 298. https://doi.org/10.1186/1472-6963-10-298
- Main, C. J. (2020). Backs in the future: A journey through the spinal landscape. Journal of Occupational Rehabilitation, 30(4), 497–509. https://doi.org/10.1007/S10926-020-09913-Y
- Malfliet, A., Kregel, J., Coppieters, I., De Pauw, R., Meeus, M., Roussel, N., Cagnie, B., Danneels, L., & Nijs, J. (2018). Blended-learning pain neuroscience education for people with chronic spinal pain: Randomized controlled multicenter trial. Physical Therapy, 98(5), 357–368. https://doi.org/10.1093/PTJ/PZX092
- Malfliet, A., Kregel, J., Meeus, M., Roussel, N., Danneels, L., Cagnie, B., Dolphens, M., & Nijs, J. (2018). Patients with chronic spinal pain benefit from pain neuroscience education regardless the self-reported signs of central sensitization: Secondary analysis of a randomized controlled multicenter trial. PM&R, 10(12), 1330–1343. https://doi.org/10.1016/J.PMRJ.2018.04.010
- Malfliet, A., Van Oosterwijck, J., Meeus, M., Cagnie, B., Danneels, L., Dolphens, M., & Nijs, J. (2017). Kinesiophobia and maladaptive coping strategies prevent improvements in pain catastrophizing following pain neuroscience education in fibromyalgia/chronic fatigue syndrome: An explorative study. Physiotherapy Theory and Practice, 33(8), 653–660. https://doi.org/10.1080/09593985.2017.1331481
- Manchikanti, L. (2009). Comprehensive review of neurophysiologic basis and diagnostic interventions in managing chronic spinal pain. Pain Physician, 12(4), E121–E198. https://doi.org/10.36076/PPJ.2009/12/E121
- Mardian, A. S., Hanling, S., Healy, D., Varlotta, G., Silverman, M., Huynh, C., Pilitsis, J., Chakravarthy, K., Deer, T., Falowski, S., Lad, S. P., Harned, M., Hagedorn, J. M., Sayed, D., Gilmore, C., Mehta, P., Staats, P., Schatman, M. E., & Simopoulos, T. (2020). Flipping the pain care model: A sociopsychobiological approach to high-value chronic pain care. Pain Medicine, 21(6), 1168–1179. https://doi.org/10.1093/PM/PNZ336
- Medina-Viedma, A., Fernández-Seguín, L. M., Ramos-Petersen, L., Ortega-Santiago, R., Fernández-de-las-Peñas, C., & Arias-Buría, J. L. (2025). Effectiveness of pain neuroscience education in reducing pain, disability, kinesiophobia, and catastrophizing in patients with chronic low back pain: A systematic review and meta-analysis. Medical Sciences, 13(4), 290. https://doi.org/10.3390/medsci13040290
- Mescouto, K., Olson, R. E., Hodges, P. W., & Setchell, J. (2020). A critical review of the biopsychosocial model of low back pain care: Time for a new approach? Disability and Rehabilitation, 44(13), 3270–3284. https://doi.org/10.1080/09638288.2020.1851783
- Mills, S. E. E., Nicolson, K. P., & Smith, B. H. (2016). Identification and management of chronic pain in primary care: A review. Current Psychiatry Reports, 18(2), 22. https://doi.org/10.1007/S11920-015-0659-9
- Munneke, W., Ickmans, K., Voogt, L., Kregel, J., Coppieters, I., Malfliet, A., Nijs, J., & Cagnie, B. (2024). Enhancing healthcare professionals' biopsychosocial perspective to chronic pain: Assessing the impact of implementing an interdisciplinary training program. Pain, 165(12), 2871–2882. https://doi.org/10.1097/j.pain.0000000000003403
- Nicholas, M. K. (2022). The biopsychosocial model of pain 40 years on: Time for a reappraisal? Pain, 163(9), 1695–1698. https://doi.org/10.1097/j.pain.0000000000002654
- Nieminen, L. K., Pyysalo, L. M., & Kankaanpää, M. J. (2022). An early biopsychosocial intervention design for the prevention of low back pain chronicity: A multidisciplinary empirical approach. Journal of Rehabilitation Medicine, 54, jrm00283. https://doi.org/10.2340/jrm.v54.2723
- Ojala, T., Häkkinen, A., Karppinen, J., Sipilä, K., Suutama, T., & Piirainen, A. (2015). Revising the negative meaning of chronic pain—A phenomenological study. Chronic Illness, 11(3), 233–246. https://doi.org/10.1177/1742395314555236
- Okifuji, A., & Turk, D. C. (2015). Behavioral and cognitive–behavioral approaches to treating patients with chronic pain: Thinking outside the pill box. Journal of Rational-Emotive & Cognitive-Behavior Therapy, 33(3), 218–238. https://doi.org/10.1007/S10942-015-0215-X
- Peppin, J. F., Cheatle, M. D., Kirsh, K. L., & McCarberg, B. H. (2015). The complexity model: A novel approach to improve chronic pain care. Pain Medicine, 16(4), 653–666. https://doi.org/10.1111/PME.12621
- Pianese, L., Tullo, M., Galli, M., Capodaglio, P., & Vismara, L. (2025). Beyond the biomedical model: A critical review of the approach to chronic pain and the proposal of an integrated functional model. Cureus, 17(1), e85717. https://doi.org/10.7759/cureus.85717
- Price, C., Lee, J., Taylor, A. M., & Baranowski, A. P. (2014). Initial assessment and management of pain: A pathway for care developed by the British Pain Society. BJA: British Journal of Anaesthesia, 112(5), 816–823. https://doi.org/10.1093/BJA/AET589
- Quintner, J. L., Cohen, M. L., Buchanan, D., Katz, J. D., & Williamson, O. D. (2008). Pain medicine and its models: Helping or hindering? Pain Medicine, 9(7), 824–834. https://doi.org/10.1111/J.1526-4637.2007.00391.X
- Rabiei, P., Sheikhi, B., Letafatkar, A., & Kettner, N. (2021). Comparing pain neuroscience education followed by motor control exercises with group-based exercises for chronic low back pain: A randomized controlled trial. Pain Practice, 21(3), 333–342. https://doi.org/10.1111/PAPR.12963
- Reuben, D. B., Alvanzo, A. A. H., Ashikaga, T., Bogat, G. A., Callahan, C. M., Ruffing, V., & Steffens, D. C. (2015). National Institutes of Health Pathways to Prevention Workshop: The role of opioids in the treatment of chronic pain. Annals of Internal Medicine, 162(4), 295–300. https://doi.org/10.7326/M14-2775
- Robinson, J. P., Turk, D. C., & Loeser, J. D. (2020). Pain and psychology. In Essentials of pain medicine (4th ed., pp. 127–134). Elsevier. https://doi.org/10.1007/978-3-030-39982-5_16
- Romm, M. J., Jennings, A. A., Kendall, R. W., Wartman, E. C., Weyandt, L. L., & Maisto, S. A. (2021). A meta-analysis of therapeutic pain neuroscience education, using dosage and treatment format as moderator variables. Pain Practice, 21(3), 366–376. https://doi.org/10.1111/PAPR.12962
- Rondon-Ramos, A., Martinez-Calderon, J., Diaz-Cerrillo, J. L., Rivas-Ruiz, F., Ariza-Hurtado, G. R., Clavero-Cano, S., & Luque-Suarez, A. (2020). Pain neuroscience education plus usual care is more effective than usual care alone to improve self-efficacy beliefs in people with chronic musculoskeletal pain: A non-randomized controlled trial. Journal of Clinical Medicine, 9(7), 2195. https://doi.org/10.3390/JCM9072195
- Sowden, G., Hill, J. C., Konstantinou, K., Khanna, M., Main, C. J., Salmon, P., Somerville, S., Wathall, S., & Foster, N. E. (2018). Advancing practice for back pain through stratified care (STarT Back). Brazilian Journal of Physical Therapy, 22(4), 255–264. https://doi.org/10.1016/J.BJPT.2018.06.003
- Suso-Martí, L., La Touche, R., Herranz-Gómez, A., Angulo-Díaz-Parreño, S., Paris-Alemany, A., & Cuenca-Martínez, F. (2022). Effectiveness of pain neuroscience education in patients with fibromyalgia: A systematic review and meta-analysis. Pain Medicine, 23(10), 1837–1850. https://doi.org/10.1093/pm/pnac077
- Tavares, F. B., Chaves, T. C., Silva, A. G., Martins, J., & Marques, A. P. (2023). Additional effect of pain neuroscience education to spinal manipulative therapy on pain and disability for patients with chronic low back pain: A randomized controlled trial. Brazilian Journal of Physical Therapy, 27(6), 100555. https://doi.org/10.1016/j.bjpt.2023.100555
- Teppei, A., Yamada, K., Tanaka, H., Sugimoto, T., Takayanagi, N., Matsumoto, M., Ueda, N., Tsuji, T., & Kera, T. (2025). Pain neuroscience education with physical activity improves physical and psychological outcomes in older women with chronic low back pain. Scientific Reports, 15(1), 1234. https://doi.org/10.1038/s41598-025-23951-7
- The Use of Opioids in the Management of Chronic Pain: Synopsis of the 2022 Updated U.S. Department of Veterans Affairs and U.S. Department of Defense Clinical Practice Guideline. (2023). Annals of Internal Medicine, 176(3), 388–397. https://doi.org/10.7326/m22-2917
- Turk, D. C., Fillingim, R. B., Ohrbach, R., & Patel, K. V. (2012). Chronic pain. In Handbook of psychology (2nd ed., Vol. 9, pp. 275–299). Wiley. https://doi.org/10.1002/9781118133880.HOP209013
- Turk, D. C., & Monarch, E. S. (2010). The biopsychosocial model of pain and pain management. In Cambridge handbook of psychology, health and medicine (2nd ed., pp. 23–27). Cambridge University Press. https://doi.org/10.1017/CBO9780511781445.003
- Turner, J. A., Shortreed, S. M., Saunders, K. W., Thielke, S., & LeResche, L. (2016). Evaluating the biopsychosocial milieu of chronic pain. In Chronic pain and addiction (pp. 43–58). Springer. https://doi.org/10.1007/978-3-319-29863-4_4
- van Ittersum, M. W., van Wilgen, C. P., van der Schans, C. P., Lambrecht, L., Groothoff, J. W., & Nijs, J. (2014). Written pain neuroscience education in fibromyalgia: A multicenter randomized controlled trial. Pain Practice, 14(8), 689–700. https://doi.org/10.1111/PAPR.12137
- Vasudevan, S. V. (Ed.). (2015). Multidisciplinary management of chronic pain. Springer. https://doi.org/10.1007/978-3-319-20322-5
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




