〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
治療をしない純粋な自然経過はどうなるか?:腰椎椎間板ヘルニア
公開日:2026/05/13
更新日:2026/00/00
この資料は、腰椎椎間板ヘルニアの経過や治療成績に関する学術的データを、専門院の視点から分かりやすくまとめたものです。
保存療法を選択した場合、約9割の患者が3ヶ月以内に痛みの軽減を実感し、高い確率でヘルニアの自然吸収が起こることが示されています。
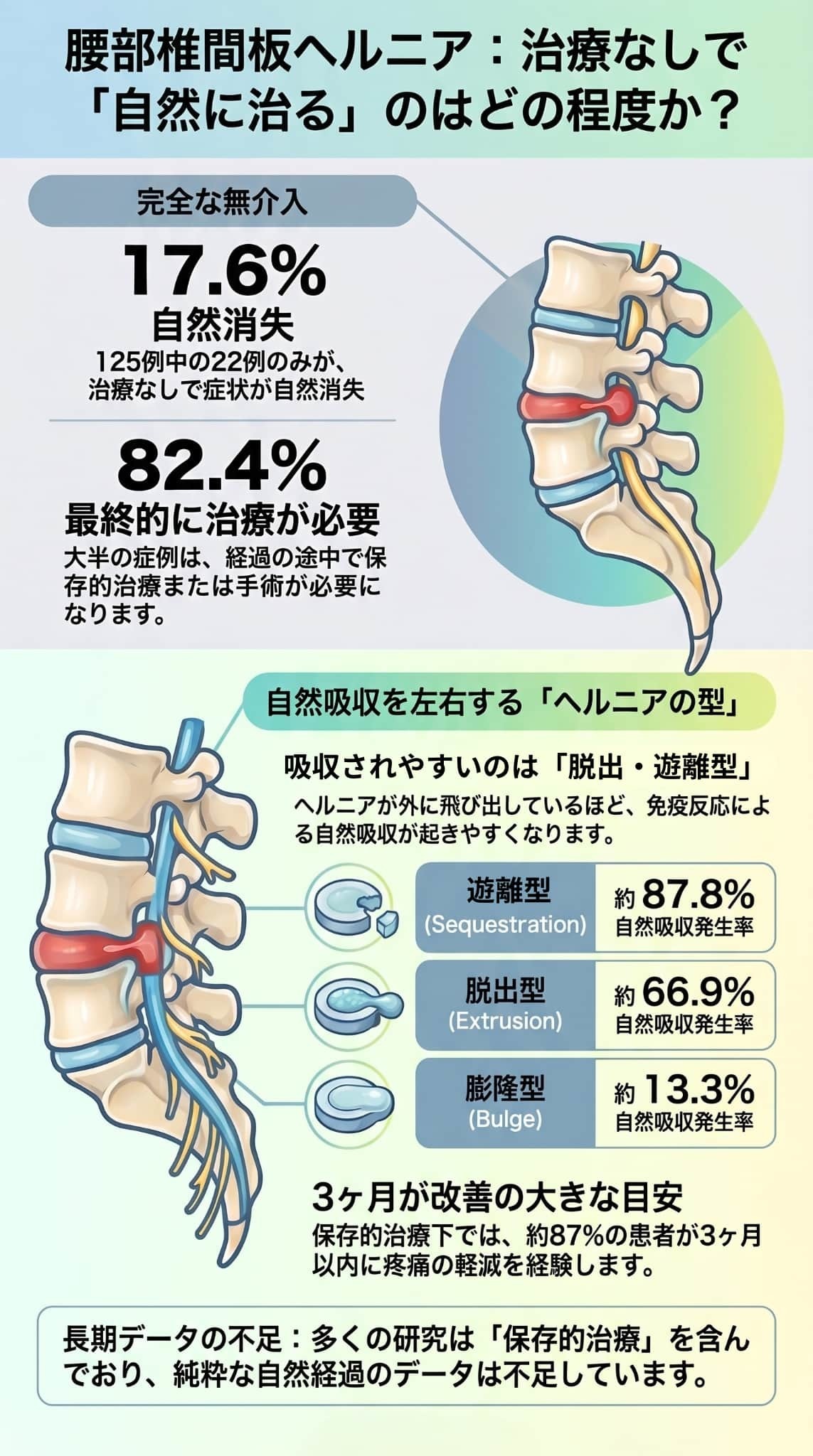
一方で、全く治療を行わない完全な無介入で完治する割合は約17%にとどまり、多くの場合で適切な専門的ケアが必要となります。
手術と保存療法の比較では、短期的な回復速度に差はあるものの、5年から10年の長期的な視点で見れば社会復帰の状態に大きな差は認められません。
また、喫煙や心理的要因が再発や悪化を招くリスクについても言及されており、個々の状況に応じた判断の重要性が説かれています。総じて、疾患の自然経過を正しく理解し、適切なタイミングで治療方針を決定するための指針となる内容です。
目次
なお、薬物療法等の一般的な保存的治療下を含めた広い意味での「自然経過」としては、多くの場合で良好な予後をたどることが分かっています。具体的には以下のような経過が期待できます。
- 疼痛の改善: 約87%の患者が3ヶ月以内に疼痛の軽減を経験します。
- ヘルニアの自然吸収: 患者の約63〜77%において、手術などをせずに椎間板組織の自然吸収が生じることが確認されています。
したがって、完全な無介入のみで症状が消失するケースは約17%程度にとどまり、多くは何らかの保存的治療を必要としますが、それを乗り越えれば長期的には自然吸収や痛みの改善に向かう可能性が高い疾患であると言えます。
腰部椎間板ヘルニアに対して保存的治療(薬物療法や理学療法などの一般的な介入)を行った場合、多くの症例において非常に良好な治療成績が期待できることが複数の研究から明らかになっています。
保存的治療による痛みの改善は短期間で現れやすく、約87%〜90%の患者が3ヶ月以内に痛みの軽減を経験します。 また、比較的大きなヘルニア(脱出型など)のケースであっても、1年〜1年強の追跡調査で約87%〜88%の患者が手術を要することなく、完全かつ持続的な回復を示したと報告されています。
- 機能スコアの改善: 障害の程度を示すODIスコアを用いた評価では、保存的治療によって平均63%から20%へ、あるいは58%から15%へと、大幅に機能が回復することが確認されています。
- 運動機能(筋力)の回復: 軽度から中等度の運動機能障害を伴う場合でも、手術を受けなかった患者を1年間追跡した結果、ほぼ全例で完全な筋力回復を達成したというデータがあります。
- 中期的な満足度: 治療から2年が経過した時点でも、約84.7%の患者が「良好」または「優良」な転帰を維持しています。
保存的治療後の患者の約63〜77%でヘルニアの自然吸収が生じます。このヘルニア塊の自然な縮小は、痛みの軽減や機能回復といった臨床症状の改善と非常に強く結びついています。
保存的治療を行っても改善が見られず、最終的に手術が必要となる(手術へ移行する)割合は、概ね10〜20%の範囲にとどまります。手術を決断する時期は、主に発症から3ヶ月〜1年の間に集中しています。
手術療法は「発症から6ヶ月以内などの早期の痛み軽減」に優れていますが、長期的に見ると保存的治療群と手術群の成績の差は縮小していくことが分かっています。
10年間の追跡データでは、痛みの完全寛解率や満足度では手術群がやや優位であったものの、職場への復帰状態や障害補償の受給状況については、保存的治療群と手術群との間に有意な差は認められなくなります。
一方で、一度症状が落ち着いた後でも、保存的治療後の痛みの再発は比較的よく見られます。初期に下肢痛が消失した患者であっても、1年後で23%、3年後で51%の確率で下肢痛が再発するリスクがあることが報告されています。(なお、喫煙や関節疾患などの「予後不良因子」がある場合は、この再発リスクがさらに高まります。)
保存的治療は10〜20%の手術移行例や中長期的な再発リスクはあるものの、8割以上の患者で痛みや機能障害が大きく改善し、長期的には手術と同等の社会復帰が期待できる優れた治療法であると言えます。
腰部椎間板ヘルニアが自然に消える(自然吸収される)確率と、その仕組みについて、参考文献を基にお答えします。
保存的治療を受けた患者において、ヘルニアの自然吸収は約63〜77%(おおよそ3分の2から4分の3)の確率で発生することが、複数の大規模なデータから報告されています。 具体的な研究結果は以下の通りです。
- 2,219例を対象としたメタアナリシスでは、自然吸収の発生率は**63%**でした。
- 11のコホート研究をまとめたデータでは約67%、別のメタアナリシスでは**約70%**と報告されています。
- 34論文の包括的レビューでは、自然吸収率は**76.6%**であり、研究によっては96.2%に達するものもありました。
- より大きく飛び出している(脱出している)ほど消えやすい ヘルニアが元の場所からどれだけ飛び出しているか(ヘルニアの型)が、自然吸収の最も強力な予測因子です。
- 遊離型(Sequestration): 完全に分離して飛び出した状態で、**約88%〜93%**という非常に高い確率で吸収されます。
- 脱出型(Extrusion): 約67%〜70%の確率で吸収されます。
- 突出型(Protrusion)や 膨隆型(Bulge): 飛び出し方が少ないこれらは自然に消えにくく、膨隆型の吸収率は約13%にとどまります。また、後縦靭帯の下に留まっているもの(contained herniation)も吸収されにくいとされています。
- 遊離型(Sequestration): 完全に分離して飛び出した状態で、**約88%〜93%**という非常に高い確率で吸収されます。
- MRIの造影パターン(周囲の反応) 造影MRI検査において、**ヘルニアの周囲がリング状に造影される「辺縁造影(wrap-around disc)」**という所見がある場合、2〜3ヶ月以内に早期のヘルニア縮小が起こりやすいことが分かっています。これは、ヘルニアの周囲で何らかの生体反応(血流の増加など)が強く起きていることが、自然吸収を促進していることを示唆しています。
- ヘルニアの成分 ヘルニアの中に骨片や軟骨が含まれていたり、水分含有量が低下して髄核が変性している(MRIのT2強調画像で低信号を示す)場合は、吸収されにくいことが報告されています。
ヘルニアの自然吸収は、患者の約63〜77%で起こる一般的な現象です。特に、ヘルニアが大きく分離して飛び出しており、周囲に造影効果(生体反応)が見られるような状態であるほど、自然に消えていく確率が高くなります。そして、このヘルニアの自然縮小は、痛みの軽減や機能回復といった臨床症状の改善と強く結びついています。
腰部椎間板ヘルニアにおいて、保存療法から手術的治療へ切り替えるタイミングや目安については、以下のような基準が示されています。
馬尾症候群や**進行性の重度な運動機能障害(重い麻痺など)**といった神経学的緊急適応がある場合は、例外として早期の手術が必要となります。
上記のような緊急適応がない限り、少なくとも6週間は保存的治療の期間を設けることが妥当とされています。実際のデータを見ても、保存的治療下で手術へ移行する割合は概ね10〜20%であり、その手術決定の時期は主に発症から3ヶ月から1年の間に集中しています。
一定期間の保存療法を行っても改善が見られない場合や、以下のような条件に当てはまる場合は、手術への切り替えが検討されます。
- 早期の症状軽減を強く希望する場合: 手術は保存的治療と比較して、発症から6ヶ月以内などの「早期の疼痛軽減」に優れているためです(ただし、1年以上の長期的な経過を見ると両者の差は縮小していきます)。
- 保存的治療に反応しない場合: 期間を置いても十分な回復が得られないケースです。
- 予後不良因子を複数有する場合: 前回の回答でも触れたような、自然吸収しにくいヘルニアの型(突出型や膨隆型、大型の中心性ヘルニアなど)や併存疾患といったリスク因子が多く、自然経過での改善が見込みにくいと判断されるケースです。
一方で、治療開始から早期に症状改善の兆しが見られる場合や、MRI検査で「自然吸収が予測される画像所見(辺縁造影や遊離型・脱出型など)」が確認できる場合は、そのまま保存的治療を継続することで良好な結果が期待できます。
まずは6週間程度の経過を慎重に観察し、その間の痛みの変化や画像所見を組み合わせて方針を決定していくのが一般的な目安となります。
腰部椎間板ヘルニアにおいて、症状が遷延(長引く)しやすい、あるいは再発リスクを高める「予後不良因子」として、大きく分けて以下の4つの要因が挙げられています。
- 喫煙や併存疾患(糖尿病、関節疾患): これらの要素を持つ患者は、下肢痛などの再発リスクが増加することが報告されています。
- 労災補償の受給: 発症時(ベースライン時)に労災補償を受給しているケースでは、受給していない患者と比較して、5〜10年経過後も症状、機能状態、および満足度の転帰が不良になりやすいことが分かっています。
前回の回答でも触れた「自然吸収されやすい条件」の逆のパターンが該当します。
- 大型の中心性ヘルニア: ヘルニア塊の縮小や下肢痛の軽減がほとんど認められにくいとされています。
- 突出型(protrusion)や膨隆型(bulging): 完全に分離して飛び出している型(遊離型・脱出型)に比べて、自然吸収が生じにくい型です。
- その他、MRIのT2強調画像で低信号を示す(水分含有量が低下し変性している)、骨片や軟骨を含む、造影MRIでの辺縁造影(周囲の反応)が乏しい、後縦靱帯の下に留まっている(contained herniation)といった所見も、ヘルニアが吸収されにくく予後不良に繋がります。
- 重度の運動機能障害(麻痺など): 重度な運動機能低下を伴う場合、保存的治療後の完全回復率は32%にとどまり、下肢麻痺が遷延するリスク因子となります。
- また、事前の**脊柱管狭窄の程度が強い(脊柱管狭窄率が高い)**ことも、麻痺遷延のリスクとして挙げられています。
痛みに対する心理面や社会的状況も予後に影響します。具体的には、非言語的な痛みの行動スコアが高い(痛みを態度で強く表すなど)、周囲に社会的支援を求めない、痛みの経験を無視する傾向がある、痛みに対処できる能力の想像力が低い、社会的地位が低い、といった特徴が予後不良因子として報告されています。
腰部椎間板ヘルニアにおける再発率と長期的な予後について、保存的治療(手術をしない場合)と手術療法それぞれの観点から解説します。
- 下肢痛(坐骨神経痛)の再発: 初期の治療で下肢痛が消失した患者でも、**1年後で23%、3年後で51%**の確率で再発することが報告されています。
- 腰痛の再発: 腰痛の再発リスクはさらに高く、**1年後で28%、3年後で70%**に達します。
- 初期に痛みが「完全に消失」した患者であっても、1年後・3年後の下肢痛再発リスクはそれぞれ16%・41%とされており、完全な無症状化が必ずしも将来の再発を防ぐわけではないことが分かっています。
- 単一レベルの椎間板切除術を受けた患者の約10.1%が、平均18.7ヶ月後に再発により再手術を要したと報告されています。
- 13年間の長期追跡データでは、手術群の16%が再手術を受けており、そのうち全く同じ場所での「真の再発」は8%でした。なお、当初保存的治療を選択した群でも、長期間の間に14%が何らかの脊椎手術を受けています。
- リスクを下げる要因: 治療初期における「下肢痛の完全消失」や、「ヘルニアの位置が後外側であること」は、将来の再発リスクを低下させます。
- リスクを高める要因: 以前の回答でも触れた通り、喫煙や関節疾患などの併存疾患は、再発リスクを約1.8〜1.9倍に高める有意な因子です。
時間の経過とともに、保存的治療と手術療法の成績の差は縮小していく傾向があります。
- 5年後: 主症状の改善を報告した割合は、手術群(70%)が保存的治療群(56%)を上回っていますが、障害補償の受給状況(社会的な障害の度合い)に両群の差はありませんでした。
- 10年後: 症状が改善したと答えた割合は手術群69%、保存的治療群61%となり、統計学的な有意差はなくなります。就労状況や障害補償の受給状態についても、両群間で差は認められなくなります。ただし、「痛みが完全に消失した・はるかに良好」と答えた割合や、全体的な満足度においては、依然として手術群がやや優位性を保っています。
保存的治療は1〜3年の中期的な予後が非常に良好ですが、数年単位で見ると痛みが再発するリスクが半数程度存在します。
手術を行えば早期の痛み軽減や10年後の完全寛解率では有利な面があるものの、5〜10年という長期的なスパンで見ると、就労状況や日常生活機能において手術と保存的治療の差はほとんどなくなるというのが現在のエビデンスの結論です。
腰部椎間板ヘルニアにおいて、保存的治療を行っていても最終的に手術が必要になる(手術に移行する)確率と、その決断に至る時期の目安は以下の通りです。
- 短期〜中期の追跡(約1〜2年): 複数の研究において、手術に至った患者の割合は11.4%、12%、18.6%、19%などと報告されており、おおむね2割未満に収まっています。また、急性ヘルニア患者の50例中5例(10%)が、6ヶ月以内に治療への反応不良などで脳神経外科へ紹介されています。
- 大規模データ: 米国の約108万人という非常に大規模な新規患者データベースの解析では、平均27ヶ月の追跡期間中に手術を受けたのは**7.2%**でした。
- 長期の追跡(5〜8年): 期間が延びると手術を受ける割合も上昇する傾向があります。5年間の追跡調査では当初保存的治療を受けた患者の16%が手術を選択しており、さらに別の8年間の長期追跡データ(SPORT試験)では、保存的治療群の48%が最終的に手術を受けています。
手術への移行を決断する時期は、主に発症後3ヶ月から1年の間に集中していることが分かっています。
[1]P. D. Delgado-López, A. Rodríguez-Salazar, J. Martín-Alonso, and V. Martín-Velasco, “Lumbar disc herniation: Natural history, role of physical examination, timing of surgery, treatment options and conflicts of interests ☆,” Neurocirugia, vol. 28, no. 3, pp. 124–134, May 2017, doi: 10.1016/J.NEUCIE.2017.02.004.
[2]T. Zou et al., “Incidence of Spontaneous Resorption of Lumbar Disc Herniation: A Meta-analysis.,” Clinical spine surgery, July 2023, doi: 10.1097/bsd.0000000000001490.
[3]J. A. Saal, “Natural history and nonoperative treatment of lumbar disc herniation.,” Spine, vol. 21, no. 24, Dec. 1996, doi: 10.1097/00007632-199612151-00002.
[4]R. A. Deyo and S. K. Mirza, “CLINICAL PRACTICE. Herniated Lumbar Intervertebral Disk.,” The New England Journal of Medicine, vol. 374, no. 18, pp. 1763–1772, May 2016, doi: 10.1056/NEJMCP1512658.
[5]Y. Chai et al., “Lumbar disc herniation reabsorption: a review of clinical manifestations, mechanisms, and conservative treatments,” Frontiers in Medicine, vol. 12, July 2025, doi: 10.3389/fmed.2025.1633762.
[6]S. Rashed, A. Vassiliou, J. Starup-Hansen, and K. Tsang, “Systematic review and meta-analysis of predictive factors for spontaneous regression in lumbar disc herniation,” Journal of neurosurgery, pp. 1–8, July 2023, doi: 10.3171/2023.6.spine23367.
[7]M. Zhong et al., “Incidence of Spontaneous Resorption of Lumbar Disc Herniation: A Meta-Analysis.,” Pain Physician, vol. 20, no. 1, Jan. 2017, [Online]. Available: https://www.painphysicianjournal.com/current/pdf?article=NDAwNA%3D%3D&journal=101&fbclid=IwAR1wtTywmUanUYJuDZUoYbmIZO4vqP0aCHZbv9MQP4ywzjsukxiGxBU7LQY
[8]C. M. Bono, “Lumbar Disc Herniation and Radiculopathy,” pp. 37–46, Jan. 2018, doi: 10.1007/978-3-319-68661-5_3.
[9]Y. Wang, G. Dai, L. Jiang, and S. Liao, “The incidence of regression after the non-surgical treatment of symptomatic lumbar disc herniation: a systematic review and meta-analysis,” BMC Musculoskeletal Disorders, vol. 21, no. 1, pp. 1–12, Aug. 2020, doi: 10.1186/S12891-020-03548-Z.
[10]N. G. Baldwin, “Lumbar disc disease: the natural history,” Neurosurgical Focus, vol. 13, no. 2, pp. 1–4, Aug. 2002, doi: 10.3171/FOC.2002.13.2.3.
[11]T. Ikeda et al., “Spontaneous Regression of the Lumbar Herniated Disc and its Clinical Significance,” Orthopaedics and Traumatology, vol. 46, no. 4, pp. 1087–1091, Sept. 1997, doi: 10.5035/NISHISEISAI.46.1087.
[12]Md. N. Islam, S. Alam, M. Imran, M. M. Rahman, and M. Hasan, “Conservative treatment for patients with massive prolapsed lumber intervertebral discs,” International Journal of Research in Orthopaedics, vol. 8, no. 5, pp. 521–521, Aug. 2022, doi: 10.18203/issn.2455-4510.intjresorthop20222185.
[13]A. AbdElraouf, A. Yehya, and M. A. Eshra, “Clinical Improvement After Spontaneous Partial or Complete Absorption 0f Herniated Lumbar Disc.,” vol. 4, no. 1, pp. 49–55, Oct. 2012, doi: 10.21608/ESJ.2012.3803.
[14]T. Tokioka, K. Shimada, and T. Oshige, “Spontaneous Regression of Lumbar Disc Herniation,” Orthopaedics and Traumatology, vol. 46, no. 4, pp. 1082–1086, Sept. 1997, doi: 10.5035/NISHISEISAI.46.1082.
[15]E. Takada, M. Takahashi, and K. Shimada, “Natural History of Lumbar Disc Hernia with Radicular Leg Pain: Spontaneous MRI Changes of the Herniated Mass and Correlation with Clinical Outcome,” Journal of orthopaedic surgery, vol. 9, no. 1, pp. 1–7, June 2001, doi: 10.1177/230949900100900102.
[16]B. Kesikburun, E. Ekşioğlu, A. Turan, E. Adigüzel, S. Kesikburun, and A. Cakci, “Spontaneous regression of extruded lumbar disc herniation: Correlation with clinical outcome,” Pakistan Journal of Medical Sciences, vol. 35, no. 4, pp. 974–980, July 2019, doi: 10.12669/PJMS.35.4.346.
[17]H. Sucuoğlu and A. Y. Barut, “Clinical and Radiological Follow-Up Results of Patients with Sequestered Lumbar Disc Herniation: A Prospective Cohort Study.,” Medical Principles and Practice, vol. 30, no. 3, pp. 244–252, Jan. 2021, doi: 10.1159/000515308.
[18]A. Šprláková-Puková et al., “MRI Predictors for Improvement Without Any Intervention of Clinical Symptoms in Patients With Lumbar Disc Herniation, Questioning the True Need for Surgery,” Radiology Research and Practice, vol. 2026, Jan. 2026, doi: 10.1155/rrp/4954622.
[19]R. Benson, S. Tavares, S. Robertson, R. Sharp, and R. Marshall, “Conservatively treated massive prolapsed discs: a 7-year follow-up,” Annals of The Royal College of Surgeons of England, vol. 92, no. 2, pp. 147–153, Mar. 2010, doi: 10.1308/003588410X12518836438840.
[20]S. H, M. B. Owlia, D. Aa, L. M, A. Dehghan, and G. Mehrpoor, “Conservative Management of Acute Lumbar Disc Herniation,” Journal of Spine, vol. 2, no. 3, pp. 1–3, Mar. 2013, doi: 10.4172/2165-7939.1000134.
[21]P. Yu, F.-D. Jiang, J.-T. Liu, and H. Jiang, “Outcomes of Conservative Treatment for Ruptured Lumbar Disc Herniation”, doi: 10.3969/j.issn.1005-7234.2015.06.004.
[22]Z. Tang et al., “Endoscopic Discectomy Versus Nonsurgical Management for Extruded or Sequestrated Lumbar Disc Herniation: A Retrospective Cohort Study With Minimum 2-Year Follow-Up.,” Global Spine Journal, pp. 21925682251408374–21925682251408374, Dec. 2025, doi: 10.1177/21925682251408374.
[23]V. Akuthota et al., “Clinical Course of Motor Deficits from Lumbosacral Radiculopathy Due to Disk Herniation,” Pm&r, vol. 11, no. 8, pp. 807–814, Aug. 2019, doi: 10.1002/PMRJ.12082.
[24]S. J. Atlas, R. B. Keller, Y. A. Wu, R. A. Deyo, and D. E. Singer, “Long-term outcomes of surgical and nonsurgical management of sciatica secondary to a lumbar disc herniation: 10 year results from the maine lumbar spine study.,” Spine, vol. 30, no. 8, pp. 927–935, Apr. 2005, doi: 10.1097/01.BRS.0000158954.68522.2A.
[25]P.-F. Yu et al., “Traditional Chinese Medicine Treatment for Ruptured Lumbar Disc Herniation: Clinical Observations in 102 Cases,” Orthopaedic Surgery, vol. 6, no. 3, pp. 229–235, Aug. 2014, doi: 10.1111/OS.12120.
[26]A. K. Bhandutia et al., “Real-world Treatment Patterns and Management Gaps of Lumbar Disc Herniation in the United States,” North American Spine Society Journal (nassj), pp. 100757–100757, June 2025, doi: 10.1016/j.xnsj.2025.100757.
[27]S. J. Atlas et al., “Surgical and nonsurgical management of sciatica secondary to a lumbar disc herniation: five-year outcomes from the Maine Lumbar Spine Study.,” Spine, vol. 26, no. 10, pp. 1179–1187, May 2001, doi: 10.1097/00007632-200105150-00017.
[28]C. Didry, P. Lopez, P. Baixas, and L. Simon, “[Lumbar disk herniation with no surgical treatment. Clinical and x-ray computed tomographic follow-up study],” Presse Medicale, vol. 20, no. 7, pp. 299–302, Feb. 1991.
[29]D. Kerr, W. Zhao, and J. D. Lurie, “What Are Long-term Predictors of Outcomes for Lumbar Disc Herniation? A Randomized and Observational Study,” Clinical Orthopaedics and Related Research, vol. 473, no. 6, pp. 1920–1930, June 2015, doi: 10.1007/S11999-014-3803-7.
[30]S. J. Atlas, Y. Chang, R. B. Keller, D. E. Singer, Y. A. Wu, and R. A. Deyo, “The impact of disability compensation on long-term treatment outcomes of patients with sciatica due to a lumbar disc herniation.,” Spine, vol. 31, no. 26, pp. 3061–3069, Dec. 2006, doi: 10.1097/01.BRS.0000250325.87083.8D.
[31]H. Toyoda, “The Essence of Clinical Practice Guidelines for Lumbar Disc Herniation, 2021: 5. Prognosis,” Spine surgery and related research, vol. 6, no. 4, pp. 333–336, July 2022, doi: 10.22603/ssrr.2022-0046.
[32]J. Lee et al., “Long-Term Course to Lumbar Disc Resorption Patients and Predictive Factors Associated with Disc Resorption.,” Evidence-based Complementary and Alternative Medicine, vol. 2017, no. 2017, pp. 2147408–2147408, July 2017, doi: 10.1155/2017/2147408.
[33]A. Splendiani, E. Puglielli, R. D. Amicis, A. Barile, C. Masciocchi, and M. Gallucci, “Spontaneous resolution of lumbar disk herniation: predictive signs for prognostic evaluation,” Neuroradiology, vol. 46, no. 11, pp. 916–922, Nov. 2004, doi: 10.1007/S00234-004-1232-0.
[34]R. Autio, “MRI of herniated nucleus pulposus : correlation with clinical findings, determinants of spontaneous resorption and effects of anti-inflammatory treatments on spontaneous resorption,” Jan. 2006.
[35]L. Xie et al., “Prevalence, clinical predictors, and mechanisms of resorption in lumbar disc herniation: a systematic review,” Orthopedic Reviews, vol. 16, Sept. 2024, doi: 10.52965/001c.121399.
[36]T. Masui et al., “Natural history of patients with lumbar disc herniation observed by magnetic resonance imaging for minimum 7 years.,” Journal of Spinal Disorders & Techniques, vol. 18, no. 2, pp. 121–126, Apr. 2005, doi: 10.1097/01.BSD.0000154452.13579.B2.
[37]J.-S. Shin, J. Lee, M. Kim, B.-C. Shin, M. S. Lee, and I.-H. Ha, “The long-term course of patients undergoing alternative and integrative therapy for lumbar disc herniation: 3-year results of a prospective observational study,” BMJ Open, vol. 4, no. 9, Sept. 2014, doi: 10.1136/BMJOPEN-2014-005801.
[38]P. Suri et al., “Recurrence of Pain After Usual Nonoperative Care for Symptomatic Lumbar Disk Herniation: Analysis of Data From the Spine Patient Outcomes Research Trial,” Pm&r, vol. 8, no. 5, pp. 405–414, May 2016, doi: 10.1016/J.PMRJ.2015.10.016.
[39]F. Nykvist, M. Hurme, H. Alaranta, and M. Kaitsaari, “Severe sciatica: a 13-year follow-up of 342 patients.,” European Spine Journal, vol. 4, no. 6, pp. 335–338, Jan. 1995, doi: 10.1007/BF00300292.
[40]J. T. Oh et al., “Surgical Results and Risk Factors for Recurrence of Lumbar Disc Herniation,” Korean Journal of Spine, vol. 9, no. 3, pp. 170–175, Sept. 2012, doi: 10.14245/KJS.2012.9.3.170.
[41]P. Suri et al., “Original ResearchdCME Recurrence of Pain After Usual Nonoperative Care for Symptomatic Lumbar Disk Herniation: Analysis of Data From the Spine Patient Outcomes Research Trial,” Jan. 2016.
[42]J. Ashworth, K. Konstantinou, and K. M. Dunn, “Prognostic factors in non-surgically treated sciatica: A systematic review,” BMC Musculoskeletal Disorders, vol. 12, no. 1, pp. 208–208, Sept. 2011, doi: 10.1186/1471-2474-12-208.
[43]V. Balaji, K.-F. Chin, S. Tucker, L. Wilson, and A. T. H. Casey, “Recovery of severe motor deficit secondary to herniated lumbar disc prolapse: is surgical intervention important? A systematic review,” European Spine Journal, vol. 23, no. 9, pp. 1968–1977, May 2014, doi: 10.1007/S00586-014-3371-2.
[44]G. Oland and T. G. Hoff, “Intraspinal cross-section areas measured on myelography--computed tomography. The relation to outcome in nonoperated lumbar disc herniation.,” Spine, vol. 21, no. 17, pp. 1985–1989, Sept. 1996, doi: 10.1097/00007632-199609010-00009.
[45]C. C. Chiu, T. Y. Chuang, K. H. Chang, C. H. Wu, P. W. Lin, and W. Y. Hsu, “The probability of spontaneous regression of lumbar herniated disc: a systematic review:,” Clinical Rehabilitation, vol. 29, no. 2, pp. 184–195, Feb. 2015, doi: 10.1177/0269215514540919.
[46]Y. Zhao, Z. Jia, A. Aili, and A. Muheremu, “Mechanisms and management of self-resolving lumbar disc herniation: bridging molecular pathways to non-surgical clinical success,” Journal of Orthopaedic Surgery and Research, vol. 20, no. 1, May 2025, doi: 10.1186/s13018-025-05959-x.
[47]H. J. Md, “Incidence of Spontaneous Resorption ofLumbar Disc Herniation: A Meta-Analysis,” vol. 1, Jan. 2017, doi: 10.36076/PPJ.2017.1.E45.
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




