〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
ぎっくり腰とは?
公開日:2026/04/15
更新日:2026/05/15
世界的に極めて高い有病率を誇る急性腰痛(ぎっくり腰)の病態生理、診断、および治療戦略を包括的に解説したレビュー記事です。
発症の背景には、不適切な身体的負荷による組織損傷や椎間板の変性、さらに神経免疫学的な過敏化という複雑なメカニズムが相互に関与していることが示されています。
興味深い点として、初期の急性炎症反応を過度に抑制すると、かえって痛みが慢性化するリスクを高める可能性が近年の研究で示唆されています。
臨床現場では、深刻な疾患を示すレッドフラグを慎重に除外しつつ、早期の活動再開や患者への安心提供を中心とした保存的療法を優先することが推奨されています。
結論として、生物学的な要因に加えて心理社会的因子も考慮した多角的なアプローチこそが、適切な回復と再発防止の鍵となります。
目次
ぎっくり腰(急性腰痛)は、単純な物理的ダメージ(機械的障害)だけが原因ではなく、生体力学的な負荷、組織の損傷、炎症反応、神経の感作、そして心理社会的要因が複雑に絡み合って発症する多因子性の疾患です。
主な原因(リスク因子と発症の引き金) 発症には、日常的な身体的負荷からライフスタイル、精神的ストレスまで、複数の要素が関与しています。
- 職業的・生体力学的な負荷: 重量物の持ち上げ、前屈や捻転(ねじり)といった不適切な姿勢、あるいは全身への振動(重機の運転など)が日常的にあるとリスクが高まります。
- 直接的な発症の引き金(誘因): 作業中の注意散漫、不適切な動作、予期せぬ負荷が急にかかったタイミングなどが、急激な痛みを誘発するきっかけとなります。
- 個人的・ライフスタイル要因: 肥満、喫煙(椎間板変性のリスクでもあります)、日頃の運動不足、30歳以上の年齢が発症や障害度の増加に関連しています。
- 心理社会的要因: 不安や抑うつ、「動かすと痛い」という恐怖回避信念、職場で作業ペースを自分でコントロールできない環境なども、発症に関与します。
過度な負荷や不適切な動作によって腰椎に高い圧縮力や剪断力(ずれの力)がかかることで、腰周辺の組織にダメージ(ストレイン)が発生します。
臨床的には正確な損傷部位の特定が難しいことが多いですが、筋肉や靭帯の損傷、そしてそれに伴う筋肉の痙攣が、痛みの発生に大きく関与していると考えられています。
健康な状態の椎間板、あるいはすでに変性が進んでいる椎間板に急激な物理的ストレスがかかると、軟骨の亀裂や細胞死などの構造的ダメージが起きます。
これにより、組織を分解する酵素の活性化や、炎症性サイトカイン(IL-6やTNF-αなど)、神経成長因子(NGF)などが一斉に放出されるという「生化学的なカスケード(連鎖反応)」が開始されます。
損傷した椎間板や周囲の軟部組織から放出された化学物質(炎症性メディエーター)が、痛みを感知するセンサーの閾値を下げ、わずかな刺激でも強い痛みとして感じさせるようになります(末梢性感作)。
また、これらの物質により、損傷した椎間板の亀裂に沿って痛覚神経が異常に伸びて入り込む現象も起こります。
さらに、これが進行すると、脳や脊髄が痛みの信号を自ら増幅・維持してしまうようになり(中枢性感作)、これが慢性化へと繋がります。
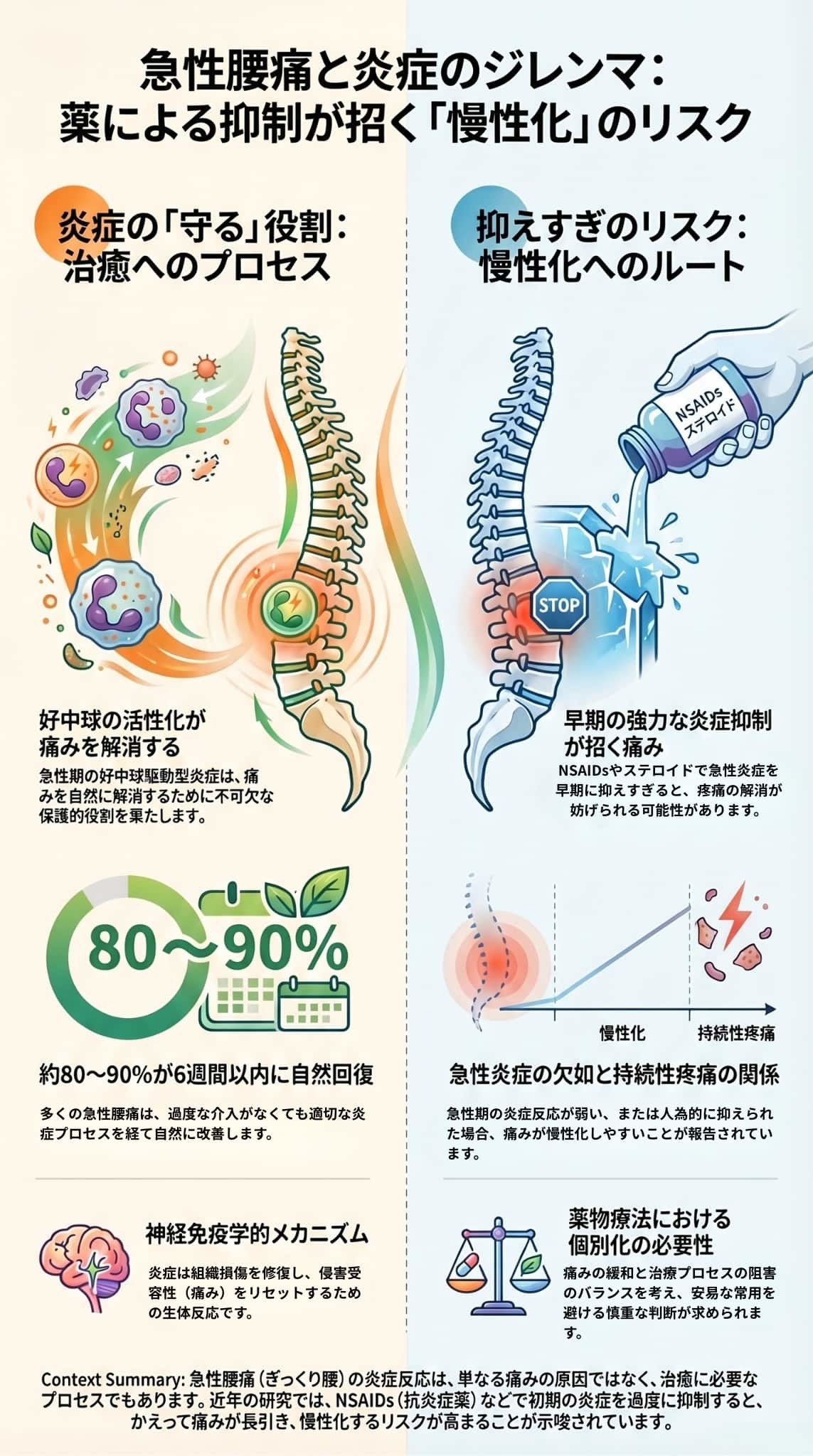
なお、この神経免疫学的なプロセスの初期段階に生じる**「一過性の好中球駆動型炎症反応」は、この痛みを解消するための体を保護する役割**を担っていることが分かっています。
椎間板の生化学的変化と、それに伴う神経免疫学的な感作は、急性腰痛(ぎっくり腰)が単なる物理的な「構造の損傷」にとどまらず、複雑な痛みを生み出す重要なメカニズムです。
参考文献に基づいて、それぞれのプロセスと両者の繋がりを詳しく解説します。
椎間板に急激な物理的負荷(圧縮や外傷など)がかかると、構造的なダメージだけでなく、**痛みの原因となる一連の「生化学的カスケード(連鎖反応)」**が引き起こされます。
- 組織の変性と破壊: 急性損傷をきっかけに、軟骨終板の亀裂、細胞死、プロテオグリカン(軟骨の弾力を保つ成分)の喪失、アグリカンの断片化が生じます。また、組織を分解する酵素(マトリックスメタロプロテイナーゼやアグリカナーゼ)の活性が増加し、椎間板の変性が進行します。
- 炎症性物質と神経成長因子の放出: 損傷した椎間板からは、マトリックスメタロプロテイナーゼ、一酸化窒素、ホスホリパーゼA2などの化学的メディエーターが放出されます。さらに、IL-5、IL-6、IL-8、TNF-αといった多数の炎症性サイトカインや、**神経成長因子(NGF)**が分泌されることが分かっています。
- その他の要因として、ミトコンドリアの機能不全、終末糖化産物の蓄積、制御された細胞死(パイロトーシス)なども椎間板変性の基盤として指摘されています。
上記のような椎間板の生化学的変化によって放出された物質が、神経系と免疫系に作用し、**痛みを感じやすくする現象(感作)**を引き起こします。これには「末梢性」と「中枢性」の2つの段階があります。
- 末梢性感作(痛みの受容体の過敏化): 損傷した椎間板や周囲の軟部組織から放出された炎症性サイトカインや神経成長因子(NGF)は、痛みを感知するセンサー(侵害受容器)の閾値を下げます。つまり、通常であれば痛みと感じないようなわずかな刺激でも、強い痛みとして脳に信号を送ってしまう状態になります。また、これらの物質は、損傷した椎間板の亀裂に沿って痛覚神経が異常に伸びて入り込む現象(異所性神経突起の伸長)を促すため、痛みがより伝わりやすくなります。
- 中枢性感作(脳・脊髄での痛みの増幅): 椎間板から漏れ出た物質による化学的な刺激や、神経根への物理的な圧迫が続くと、痛みの信号を受け取る中枢神経系(脊髄や脳)の性質が変化(可塑性)します。これにより、実際の組織の傷が治った後でも、中枢神経系が自ら痛みを増幅・維持してしまうようになり、痛みが慢性化する原因となります。
両者の繋がり: 急性腰痛は、「椎間板の損傷(生化学的変化)」が引き金となり、「炎症物質の放出」を経て、「神経の過敏化(神経免疫学的感作)」に至るという連続したプロセスで生じます。
レッドフラグ徴候(重篤な疾患を疑う危険信号)のない通常の急性腰痛に対して、発症から最初の4〜6週間はルーチンの画像診断(X線、MRI、CTなど)を控えるべき理由は、主に以下の3点です。
- 自然に回復する可能性が極めて高いから: 大多数の急性非特異的腰痛(約80〜90%)は、特別な治療をしなくても保存的治療により6週間以内に改善するという、比較的良好な予後を示すためです。
- 治療方針(管理)が変わることが稀だから: 初期段階で画像診断を行っても、それによって臨床的な治療方針や管理手順が変更されることは滅多にありません。
- 不必要な介入につながる恐れがあるから: 痛みの直接的な原因ではない画像上のわずかな異常(加齢による自然な変化など)が見つかることで、結果的に不必要な治療や介入を引き起こすリスクがあるためです。
したがって、最初の4〜6週間は痛みを管理しながら可能な範囲で活動を維持する「保存的治療」を優先することが推奨されています。
いくつかの要因が坐骨神経痛を発症する可能性を高めます。
急性腰痛の診察において「レッドフラグ徴候」が見られた場合、緊急の画像診断(X線、MRI、CTなど)を行うか、速やかに専門医へ紹介する必要があります。
具体的な対処や方針については、参考文献で以下のように説明されています。
- 緊急の画像評価の実施: レッドフラグ徴候が「ない」通常の急性腰痛では、不必要な介入を避けるため、発症から最初の4〜6週間はルーチンの画像診断は推奨されていません。しかし、レッドフラグ徴候が存在する場合は例外となり、速やかに画像診断を考慮すべき基準となります。
- 初期評価でのトリアージと専門医への紹介: 重篤な病態が隠れている可能性があるため、初期評価の段階で特異的または全身性の原因による腰痛として分類(トリアージ)し、専門医に紹介して適切な治療へとつなげます。
急性から慢性疼痛への移行メカニズムにおいて、一過性の好中球駆動型炎症反応(好中球の活性化)が痛みの解消に関連していることが明らかになっています。
具体的には、急性期にこの好中球の活性化が欠如すると、痛みが持続性のもの(慢性疼痛)へ移行しやすくなることが示されています。
つまり、組織がダメージを受けた直後に生じる好中球を中心とした急性炎症は、単なる痛みをもたらす現象ではなく、痛みを解消し慢性化を防ぐための不可欠な生理的プロセスとして、体を保護する役割を担っていると考えられています。
この保護的なプロセスが存在するため、NSAIDsやステロイドなどを用いて急性炎症を早期に過度に抑制してしまうと、かえって痛みが遷延化するリスクを高めてしまうことが示唆されています。
画像検査は、特にレッドフラッグ症状のない急性症例では、初期診断に常に必要というわけではありません。ただし、特定の状況では画像検査が適応となる場合があります。
好中球による自然な働きを**「妨げないこと(阻害しないこと)」の重要性**が強調されています。
具体的には、以下の点に注意することが結果的に好中球の適切な働きを活かすことにつながります。
- 抗炎症薬の過度な早期使用を控える: NSAIDs(非ステロイド性抗炎症薬)やステロイドなどを早期に使用して急性炎症を強力に抑え込んでしまうと、痛みを解消するための好中球の働きが欠如し、痛みが長引く原因になることが示唆されています。
- 自然な炎症プロセスを尊重する: 好中球駆動型の急性炎症は、体を保護し痛みを解消するための重要なプロセスであるため、この反応を薬で無理に止めず、慎重に治療方針(薬の使用の個別化など)を判断することが推奨されています。
急性の炎症を薬(NSAIDsやステロイドなど)で早期に抑えすぎることには、痛みが長引く(慢性化する)リスクを高める可能性があります。
その理由として、以下のようなメカニズムが示唆されています。
- 炎症反応の保護的役割: 最近の研究により、急性の好中球駆動型の炎症反応は、痛みの解消において保護的な(治癒を促す)役割を果たしている可能性が明らかになりました。
- 治癒プロセスの阻害: 動物実験やヒトの観察データにおいて、NSAIDs(非ステロイド性抗炎症薬)やステロイドなどを使用して急性炎症を早期に抑制してしまうと、この痛みを解消するためのプロセスが妨げられ、結果的に痛みが遷延化(持続性疼痛へ移行)しやすくなることが示されています。
このため、急性腰痛などの治療においてNSAIDsは短期的な症状緩和に有効である一方で、急性炎症の過度な抑制には慎重なアプローチが必要であり、薬の使用については患者ごとに個別化された慎重な判断が求められます。
急性腰痛を薬物以外で管理・治療するための推奨方法として、主に以下の非薬物療法や初期管理のアプローチが挙げられています。
急性腰痛が慢性化(遷延化)しやすい人の特徴として、主に以下の4つの要因(リスク因子)が複雑に関与していることが分かっています。
- 不安や抑うつを抱えている。
- 「動かすと悪化するのではないか」という恐怖回避信念を持っている。
- 仕事において、職場での自律性が低い(裁量がない)、あるいは作業ペースを自分でコントロールできない環境にある。
- 肥満である。
- 喫煙習慣がある(喫煙は椎間板変性のリスク因子でもあります)。
- 日頃から身体活動が不足している(運動不足である)。
- 年齢が30歳以上である。
- 腰痛以外にも併存する筋骨格系疾患を抱えている。
- 重量物の持ち上げや、前屈・捻転(ねじり)などの不適切な姿勢を伴う作業をしている。
- 全身の振動にさらされる作業(重機の運転など)をしている。
- 急性期にNSAIDs(非ステロイド性抗炎症薬)やステロイドを早期に使用し、痛みを解消するための保護的な炎症反応を過度に抑え込んでしまった人は、慢性疼痛へ移行するリスクが高まることが示唆されています。
これらの特徴から、急性腰痛を慢性化させないためには、適切な体重管理や禁煙などの生活習慣の改善に加え、「腰痛の大半は自然に良くなる」と正しく理解して不安を取り除き、可能な範囲で活動を維持することが極めて重要です。
急性腰痛が慢性化するリスク因子である「イエローフラグ(心理社会的要因)」を早期に特定するには、生物心理社会的評価を使用することが推奨されています。
具体的な特定プロセスと着眼点は以下の通りです。
- 詳細な病歴聴取の実施: 初期の診断プロセスにおいて、痛みの性質や発症様式だけでなく、患者の職業歴や心理社会的要因についても詳しく聞き取ることが重要です。
- 具体的な要因のスクリーニング: この生物心理社会的評価を通じて、これまでの会話でも触れた以下のような特定のイエローフラグ因子が潜んでいないかを確認します。
・「動かすと悪化するのではないか」という恐怖回避信念
・不安や抑うつなどの心理状態
・職場での自律性の低さや、作業ペースをコントロールできないなどの環境的要因
このように評価を用いて早期にイエローフラグを特定することで、正しい教育や認知行動的アプローチ、段階的な活動の再開といった介入を患者ごとにカスタマイズでき、結果として痛みが遷延化(長引く)リスクを低減させることができます。
- Atlas, S. J., & Deyo, R. A. (2001). Evaluating and managing acute low back pain in the primary care setting. Journal of General Internal Medicine, 16(2), 120–131. https://doi.org/10.1111/J.1525-1497.2001.91141.X
- B, E. L., Sambrook, P. N., & MacGregor, A. J. (2014). Acute mechanical injury of the human intervertebral disc: link to degeneration and pain. European Cells & Materials, 28, 98–110. https://doi.org/10.22203/ECM.V028A08
- Biyani, A., & Andersson, G. B. J. (2004). Low back pain: pathophysiology and management. Journal of The American Academy of Orthopaedic Surgeons, 12(2), 106–115. https://doi.org/10.5435/00124635-200403000-00006
- Brisby, H., & Olmarker, K. (2016). Pain origin and mechanisms in low back pain. In Lumbar Spinal Stenosis (pp. 279–287). Springer. https://doi.org/10.1007/978-3-319-27613-7_24
- Chang, W. J., Buscemi, V., Liston, M. B., McAuley, J. H., Hodges, P. W., & Schabrun, S. M. (2023). Systemic pro- and anti-inflammatory profiles in acute non-specific low back pain: An exploratory longitudinal study of the relationship to six-month outcome. PLOS ONE, 18(7), e0287192. https://doi.org/10.1371/journal.pone.0287192
- Chou, R. (2014). In the clinic. Low back pain. Annals of Internal Medicine, 160(11), ITC6-1. https://doi.org/10.7326/0003-4819-160-11-201406030-01006
- Cuellar, J. M., Borges, P. M., Cuellar, V. G., Yoo, A., Scuderi, G. J., & Yeomans, D. C. (2010). Cytokine evaluation in individuals with low back pain using discographic lavage. The Spine Journal, 10(3), 212–218. https://doi.org/10.1016/J.SPINEE.2009.12.007
- Hsu, P. S., & Levin, K. H. (n.d.). Acute lumbosacral radiculopathy: pathophysiology, clinical features, and diagnosis. UpToDate.
- Igwesi-Chidobe, C. N., Coker, B., Onwasigwe, C. N., Sorinola, I. O., Godfrey, E. L., & Glynn, L. (2024). Prevalence and biopsychosocial factors associated with a current episode of low back pain amongst adults with previous history of low back pain: a cross-sectional study of market traders in an African population. The Journal of Pain, 25(8), 104526. https://doi.org/10.1016/j.jpain.2024.104526
- McCarberg, B. H., Nicholson, B. D., Todd, K. H., Palmer, T., & Penles, L. (2011). Diagnosis and treatment of low-back pain because of paraspinous muscle spasm: a physician roundtable. Pain Medicine, 12(Suppl 4), S100–S108. https://doi.org/10.1111/J.1526-4637.2011.01253.X
- Morris, L. D., Grimmer-Somers, K. A., Louw, Q. A., & Sullivan, M. J. (2020). A systematic review of the role of inflammatory biomarkers in acute, subacute and chronic non-specific low back pain. BMC Musculoskeletal Disorders, 21(1), 142. https://doi.org/10.1186/S12891-020-3154-3
- Martínez-Rosales, E., Hernández-Hernández, M. A., Arias-Vázquez, P. I., Tovilla-Zárate, C. A., & González-Castro, T. B. (2026). Sex-specific acute effects of postural hammock exercise on autonomic regulation and plantar pressure in individuals with low back pain. Journal of Bodywork and Movement Therapies, 41, 102–110. https://doi.org/10.1016/j.jbmt.2025.11.026
- Nicol, A. L., Hurley, R. W., Benzon, H. T., Rowbotham, M. C., Dworkin, R. H., & Turk, D. C. (2020). AAAPT Diagnostic Criteria for Acute Low Back Pain with and Without Lower Extremity Pain. Pain Medicine, 21(11), 2661–2675. https://doi.org/10.1093/PM/PNAA239
- Oertel, M. F., Hofer, A. S., Haller, J., Eicker, S. O., Tessitore, E., Schröder, M. L., & Stienen, M. N. (2024). Acute low back pain: Epidemiology, etiology, and prevention: WFNS spine committee recommendations. World Neurosurgery: X, 22, 100313. https://doi.org/10.1016/j.wnsx.2024.100313
- Oikonomou, T., Gourzis, P., Tsekoura, D., Koumantakis, G. A., Papathanasiou, J., & Tsepis, E. (2025). A Double-Blind Randomized Active-Controlled Trial Evaluating the Short-Term Efficacy of a Single Intramuscular Injection of a Fixed-Dose Combination Product Containing Diclofenac and Thiocolchicoside in Patients with Acute Moderate to Severe Low Back Pain. Journal of Clinical Medicine, 14(24), 8827. https://doi.org/10.3390/jcm14248827
- Parisien, M., Lima, L. V., Dagostino, C., El-Hachem, N., Drury, G. L., Grant, A. V., Huising, J., Verma, V., Meloto, C. B., Silva, J. R., Dutra, G. G. S., Markova, T., Dang, H., Tessier, P. A., Slade, G. D., Nackley, A. G., Ghasemlou, N., Mogil, J. S., & Diatchenko, L. (2022). Acute inflammatory response via neutrophil activation protects against the development of chronic pain. Science Translational Medicine, 14(644), eabj9954. https://doi.org/10.1126/scitranslmed.abj9954
- Pinto, R. Z., Ferreira, P. H., Kongsted, A., Ferreira, M. L., Maher, C. G., & Kent, P. (2023). The importance of inflammatory biomarkers in non-specific acute and chronic low back pain: a systematic review. European Spine Journal, 32(6), 2156–2170. https://doi.org/10.1007/s00586-023-07717-1
- Rania, N., Paoletta, M., Moretti, A., Liguori, S., & Iolascon, G. (2026). Resolution of post-traumatic lumbar disc herniation following diamagnetic therapy: a case report. Pain Management, 16(1), 3–8. https://doi.org/10.1080/17581869.2026.2613635
- Shojaei, I. (2018). Lower back biomechanics at non-chronic stage of low back pain [Doctoral dissertation, Virginia Tech]. VTechWorks. https://doi.org/10.13023/ETD.2018.367
- Simone, R., Emmanuele, C., Perna, A., Smakaj, A., Maccauro, G., Liuzza, F., Scaramuzzo, L., De Biase, G., Vitiello, R., & Proietti, L. (2024). Discogenic Low Back Pain: Anatomic and Pathophysiologic Characterization, Clinical Evaluation, Biomarkers, AI, and Treatment Options. Journal of Clinical Medicine, 13(19), 5915. https://doi.org/10.3390/jcm13195915
- Starkweather, A. R., Heineman, A., Storey, S., Rubia, G., Lyon, D. E., Greenspan, J., & Dorsey, S. G. (2016). Acute Low Back Pain: Differential Somatosensory Function and Gene Expression Compared With Healthy No-Pain Controls. The Clinical Journal of Pain, 32(11), 933–939. https://doi.org/10.1097/AJP.0000000000000347
- Teodorczyk-Injeyan, J. A., Triano, J. J., & Injeyan, H. S. (2019). Nonspecific Low Back Pain: Inflammatory Profiles of Patients With Acute and Chronic Pain. The Clinical Journal of Pain, 35(10), 818–825. https://doi.org/10.1097/AJP.0000000000000745
- Travascio, F., Eltoukhy, M., & Asfour, S. (2015). Spine Biomechanics: A Review of Current Approaches. Journal of Spine, 4(2), 1000004. https://doi.org/10.21767/2471-8173.100004
- Young, J. G., Press, J. M., & Herring, S. A. (1982). Accommodation project for physically restricted personnel. Phase II. Low back project (Report No. SAND-82-7067). Sandia National Laboratories. https://doi.org/10.2172/5047438
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




