〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
大腿骨寛骨臼インピンジメント(FAI):
ガイドライン(リハビリ編)
公開日:2026/04/21
更新日:2026/00/00
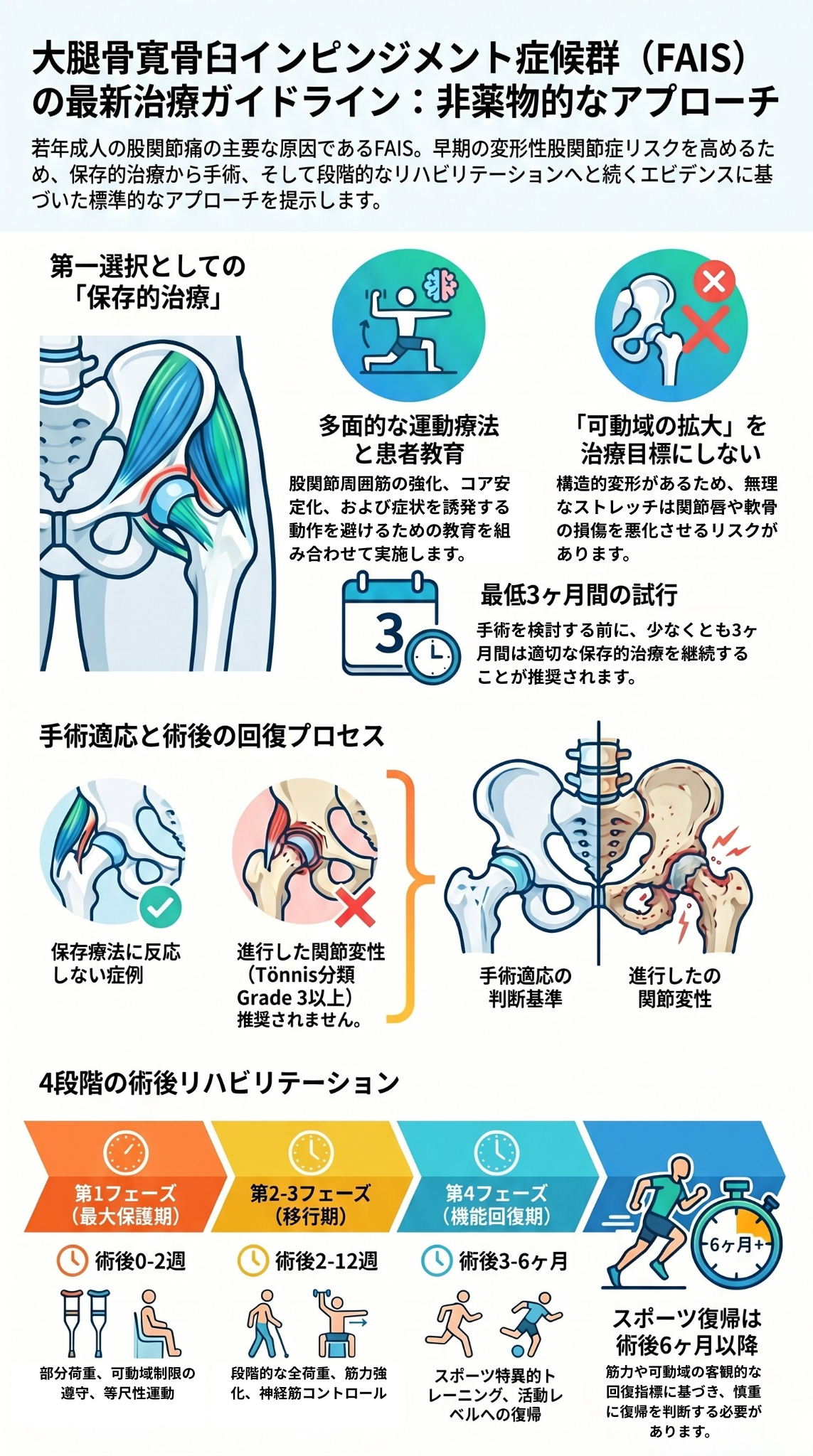
若年層の股関節痛の主要因となる大腿骨寛骨臼インピンジメント(FAI)に対する、科学的根拠に基づいたリハビリテーション指針をまとめたものです。
軽度から中等度の症例には、筋力強化や動作改善を中心とした保存的治療が第一選択として推奨されています。
一方で、保存療法で改善が見られない場合には関節鏡視下手術が検討され、術後は段階的なプログラムの遵守が不可欠とされています。
特に、無理な可動域の拡大を避けることや、適切な患者教育が治療を成功させるための重要な鍵となります。
全体を通して、アスリートや進行した変形性関節症患者など、個々の病態に応じた治療戦略の重要です。
目次
大腿骨寛骨臼インピンジメント症候群(Femoroacetabular Impingement Syndrome: FAIS)は、若年成人における股関節痛の主要な原因であり、早期の変形性股関節症の発症リスクを高める。本ガイドラインは、メタアナリシス、システマティックレビュー、および既存の診療ガイドラインから得られた証拠を統合し、FAISに対する非薬学的アプローチの包括的な推奨事項を提供する。
証拠の統合により、保存的治療は軽度から中等度のFAIS患者に対する第一選択として推奨される。運動療法、理学療法、患者教育を組み合わせた多面的アプローチが、疼痛軽減と機能改善に有効である。しかし、保存的治療に反応しない症例では、関節鏡視下手術が適応となり、術後リハビリテーションプログラムの遵守が良好な転帰に不可欠である。
本ガイドラインは、臨床医が証拠に基づいた意思決定を行い、個々の患者に最適な治療戦略を選択するための実践的な枠組みを提供する。推奨事項はGRADEシステムに基づいて評価され、エビデンスの質と推奨の強さが明示されている。
大腿骨寛骨臼インピンジメント症候群(FAIS)は、大腿骨頭頸部と寛骨臼縁の間の異常な接触により生じる股関節の機械的障害である。この病態は、若年から中年の活動的な成人における股関節痛の主要な原因として認識されており、特にスポーツ選手において高い有病率を示す。FAISは、cam型(大腿骨側の形態異常)、pincer型(寛骨臼側の形態異常)、または混合型に分類される 。
疫学的には、FAISは若年成人の股関節痛の重要な原因であり、未治療の場合、早期の変形性股関節症への進行リスクが高まる 。特にランナーやダンサーなどの反復的な股関節屈曲と内旋を伴うスポーツ活動を行う個人において、症状が顕在化しやすい 。
FAISの病態生理は、股関節の正常な可動域における骨性の衝突により、関節唇および関節軟骨に反復的な微小外傷が加わることに起因する。Cam型インピンジメントでは、大腿骨頭頸部の非球形化により、股関節屈曲と内旋時に寛骨臼縁との衝突が生じる。Pincer型インピンジメントでは、寛骨臼の過剰な被覆により、大腿骨頸部との早期接触が発生する。
これらの機械的ストレスは、関節唇損傷、軟骨変性、および最終的には変形性股関節症への進行を引き起こす可能性がある 。したがって、早期診断と適切な介入が、長期的な関節機能の維持に重要である。
FAISに対する運動療法は、股関節周囲筋の筋力強化、動的安定性の向上、および機能的動作パターンの改善を目的とする。運動療法の基本原則は、疼痛を誘発する動作を避けながら、股関節の機能的可動域内で段階的に負荷を増加させることである。
重要な点として、FAISにおいては股関節の可動域拡大を治療目標とすべきではない。むしろ、構造的変形の影響を理解し、症状を誘発する肢位を避けることが重要である。運動療法は、筋長の修正、筋力強化、神経筋再教育を通じて、疼痛の範囲内で動作障害を修正することに焦点を当てる。
股関節周囲筋の強化: FAISにおける運動療法の中核は、股関節外転筋、外旋筋、屈筋の強化である。特に深層外旋筋群と股関節外転筋の強化は、股関節の動的安定性を向上させ、異常な関節負荷を軽減する。
ある症例研究では、ランナーを対象とした障害ベースの理学療法プログラムが報告されている。このプログラムは、股関節の可動性、柔軟性、筋力強化、動的神経筋安定化、および機能的トレーニングを含み、疼痛の軽減と機能的スケールの改善をもたらした。
コアおよび腰骨盤部の安定化: コア筋群および腰骨盤部の安定性向上は、FAISの保存的管理において重要な要素である。Pilatesの概念を用いた全身的な弾性抵抗トレーニングプログラムは、動的安定性とコア安定性の改善に有効であることが報告されている。
機能的トレーニング: 運動療法は、患者の特定の活動やスポーツに関連した機能的動作パターンの改善を含むべきである。活動を模倣した平面での筋力強化への段階的進行が推奨される。
保存的理学療法治療の効果に関する証拠は限られているが、いくつかの研究で肯定的な結果が報告されている。ある症例報告では、個別化された漸進的な全身弾性抵抗トレーニングプログラムにより、疼痛の軽減と機能の改善が得られた。
しかし、最近のランダム化比較試験では、関節鏡視下手術が理学療法と比較して12ヶ月時点での機能スコア(iHOT-33およびHOS ADL)において統計的に優れていることが示されたが、多くの研究で最小臨床的重要差(MCID)を超えなかった。これは、保存的治療の効果が個人差が大きく、適切な患者選択が重要であることを示唆している。
FAISに対する理学療法は、運動療法に加えて、徒手療法、神経筋再教育、患者教育を統合した多面的アプローチを採用する。理学療法の目標は、疼痛の軽減、機能的動作パターンの改善、および患者の活動レベルへの復帰である。
理学療法介入の前に、包括的な評価が必要である。評価には、疼痛の特性、可動域、筋力、動作パターン、および機能的制限の評価が含まれる。ISHA国際デルファイコンセンサスプロジェクトでは、FAIS患者の臨床的および放射線学的評価に関するベストプラクティスガイドラインが確立され、患者の病歴、身体診察、および特殊検査に関する55の推奨事項について専門家の合意が得られた 。
個別化された理学療法プログラムは、患者の特定の障害、活動レベル、および治療目標に基づいて設計されるべきである。
最近のランダム化比較試験では、理学療法主導のケアと関節鏡視下手術の効果が比較されている。ある研究では、両群ともにスクワット動作のバイオメカニクスに改善が見られたが、手術群でより大きな改善が観察された。しかし、理学療法単独でも一定の効果が得られることが示されており、特に軽度から中等度の症例では保存的治療が第一選択となる。
重要な点として、最近のランダム化比較試験では、手術療法が保存的治療よりも優れていることが示されているが、保存的治療におけるエビデンスに基づいた研究を強化する必要性が指摘されている。
徒手療法は、FAISの保存的管理における補助的な介入として使用される。徒手療法の技術には、関節モビライゼーション、軟部組織マッサージ、筋膜リリース、およびストレッチングが含まれる 。
関節モビライゼーション: 股関節の関節モビライゼーションは、関節の可動性を改善し、疼痛を軽減する目的で使用される。ただし、FAISにおいては、過度な可動域拡大は症状を悪化させる可能性があるため、慎重に適用する必要がある 。
軟部組織技術: 股関節周囲の軟部組織に対するマッサージや筋膜リリースは、筋緊張の軽減と血流の改善に寄与する可能性がある 。
FAISに対する徒手療法の効果に関する高品質な証拠は限られている。多くの研究では、徒手療法は運動療法や患者教育と組み合わせて使用されており、単独の効果を評価することは困難である。
ある症例報告では、徒手療法を含む多面的な理学療法アプローチが、疼痛の軽減と機能の改善に有効であったことが報告されている。しかし、これらの結果を一般化するには、より大規模なランダム化比較試験が必要である。
患者教育は、FAISの保存的管理における重要な要素である。患者が自身の病態を理解し、症状を悪化させる活動を避け、適切な自己管理戦略を実践することが、治療の成功に不可欠である。
病態の理解: 患者は、FAISの病態生理、構造的変形の影響、および症状を誘発する動作について教育を受けるべきである 。特に、股関節の屈曲と内旋を組み合わせた動作が症状を悪化させる可能性があることを理解することが重要である。
活動の修正: 患者は、症状を誘発する活動を特定し、修正する方法を学ぶ必要がある 。これには、スポーツ活動の修正、日常生活動作の調整、および「相対的安静」の概念の理解が含まれる。
股関節可動域の制限に関する教育: FAISにおいては、股関節の可動域制限を理解し、疼痛を伴う可動域を強制しないことが重要である。患者は、筋バランス、動的コントロール、および股関節可動域の限界について教育を受けるべきである。
最近の研究では、FAISに対する心理社会的介入の効果が評価されている。ある研究では、関節鏡視下手術を受けた患者に対する心理社会的介入が、疼痛や機能に対する追加的な効果を示さなかったことが報告されている。
しかし、患者の心理的要因が治療転帰に影響を与える可能性があるため、個別化されたアプローチが必要である。
関節鏡視下手術後のリハビリテーションは、良好な転帰を達成するために不可欠である。術後リハビリテーションの目標は、組織の治癒を促進しながら、段階的に可動域、筋力、および機能を回復させることである 。
術後リハビリテーションは、通常、複数のフェーズに分けられる:
第1フェーズ(最大保護期:術後0-2週):
- 松葉杖を使用した部分荷重(15kg程度)
- 股関節ブレースおよび外旋ブーツの使用
- 持続的他動運動(CPM)装置の使用
- 可動域制限の遵守
- 等尺性筋収縮の開始
第2フェーズ(中等度保護期:術後2-6週):
- 水中療法セッションの開始(週3回程度)
- 陸上での理学療法セッション
- 段階的な荷重増加
- 可動域運動の進行
- 股関節周囲筋の軽度の筋力強化
第3フェーズ(最小保護期:術後6-12週):
- 完全荷重への段階的進行
- 個別化された30分間のセッション(週2回)
- 股関節筋力の強化
- 神経筋コントロールとバランストレーニング
- 機能的動作パターンの再教育
第4フェーズ(機能的進行期:術後3-6ヶ月):
- 機能的回復に焦点を当てた段階的負荷
- 股関節筋力と持久力の増加
- スポーツ特異的トレーニングの開始
- 活動レベルへの段階的復帰
術後の荷重制限に関する推奨事項は、研究間で大きく異なる。あるシステマティックレビューでは、FAIに対する股関節関節鏡視下手術後の荷重制限とリハビリテーションプロトコルを評価した。その結果、83%の研究が何らかの形で「部分荷重」を推奨していたが、具体的な荷重制限に関する比較的証拠は不十分であることが示された。
多くのプロトコルでは、術後初期に松葉杖を使用した部分荷重(15kg程度)を3-4日間行い、その後段階的に完全荷重へ移行することが推奨されている。
スポーツ復帰のタイミングは、客観的な回復指標に基づいて決定されるべきである。活動の進行は、股関節筋力と可動域の測定された回復に基づくべきであり、6ヶ月以前のスポーツ復帰には注意が必要である。
ダンサーを対象とした研究では、股関節関節鏡視下手術後のバレエ復帰プログラムが報告されており、段階的な進行と特異的な動作パターンの再教育が強調されている。
術後の股関節筋力の変化に関する研究では、関節鏡視下手術後3ヶ月時点で、外転筋の中等度の筋力低下、ハムストリングス、外旋筋、屈筋の軽度の筋力低下が観察された。外科的股関節脱臼術後では、内旋筋の大幅な筋力低下、外転筋、大腿四頭筋、外旋筋の中等度の筋力低下が認められた 。
これらの知見は、術後3ヶ月を超えるリハビリテーションの必要性を強調しており、個別の筋強化と機能的運動に焦点を当てるべきである。
術後リハビリテーションプロトコルに関する文献は、臨床転帰データによる支持が最小限であることが指摘されている 。多くの研究は症例シリーズであり、リハビリテーションプロトコルの報告も不十分である。
したがって、妥当性が検証された患者報告アウトカム(PRO)測定を用いて術後管理を導くことが推奨される。
推奨: 軽度から中等度のFAIS患者に対して、初期治療として保存的アプローチを推奨する。
推奨の強さ: 強い推奨
エビデンスの質: 中
根拠: 保存的治療は、多くのFAIS患者において症状の軽減をもたらすことが示されている。保存的治療には、活動の修正、相対的安静、および理学療法が含まれる。最近のランダム化比較試験では、手術療法が保存的治療よりも優れていることが示されているが、保存的治療も一定の効果を示しており、特に軽度から中等度の症例では第一選択として推奨される 。
推奨: FAIS患者に対して、股関節周囲筋の強化、コア安定化、および機能的トレーニングを含む多面的運動療法プログラムを提案する。
推奨の強さ: 弱い推奨
エビデンスの質: 低
根拠: 運動療法は、股関節の動的安定性を向上させ、異常な関節負荷を軽減する可能性がある。特に、深層外旋筋群、股関節外転筋、および屈筋の強化が重要である。しかし、運動療法の効果に関する高品質なランダム化比較試験は限られており、さらなる研究が必要である。
推奨: FAIS患者において、股関節の可動域拡大を治療目標とすべきではない。
推奨の強さ: 強い推奨
エビデンスの質: 中
根拠: FAISにおいては、構造的変形により股関節の正常な可動域が制限されている。可動域を強制的に拡大しようとすることは、症状を悪化させ、関節唇や軟骨の損傷を進行させる可能性がある [71], [72]。治療は、疼痛の範囲内で動作障害を修正し、症状を誘発する肢位を避けることに焦点を当てるべきである。
推奨: FAIS患者に対して、病態の理解、症状を誘発する活動の特定と修正、および股関節可動域の制限に関する包括的な患者教育を推奨する。
推奨の強さ: 強い推奨
エビデンスの質: 中
根拠: 患者教育は、保存的管理の重要な要素であり、患者が自己管理戦略を実践し、症状を悪化させる活動を避けることを可能にする。活動の修正と相対的安静は、症状の軽減に寄与する [75]。
推奨: 手術を検討する前に、少なくとも3ヶ月間の保存的治療を試みることを提案する。
推奨の強さ: 弱い推奨
エビデンスの質: 低
根拠: 多くの研究では、手術前に保存的治療の試行期間として3ヶ月から6ヶ月が推奨されている。しかし、最適な保存的治療期間に関する高品質な証拠は限られており、個々の患者の症状の重症度、機能的制限、および治療への反応に基づいて判断すべきである。
推奨: 適切な保存的治療に反応しない症候性FAIS患者に対して、関節鏡視下手術を推奨する。
推奨の強さ: 強い推奨
エビデンスの質: 中
根拠: 最近のランダム化比較試験では、関節鏡視下手術が理学療法と比較して12ヶ月時点での機能スコアにおいて統計的に優れていることが示されている。保存的治療に反応しない患者では、早期の整形外科的紹介が推奨される。
推奨: Tönnis分類グレード3以上の変形性股関節症を伴うFAIS患者に対して、股関節温存手術は推奨しない。
推奨の強さ: 強い推奨
エビデンスの質: 中
根拠: 国際専門家パネルによるデルファイ研究では、Tönnis分類グレード3の変形性股関節症および両側性軟骨欠損は、股関節温存手術の禁忌であるとの合意が得られた 。進行した関節軟骨変性を伴う症例では、手術転帰が不良であることが報告されている。
推奨: Tönnis分類グレード2の変形性股関節症を伴うFAIS患者の管理については、臨床的均衡が存在し、個別化されたアプローチが必要である。
推奨の強さ:弱い推奨
エビデンスの質: 低
根拠: 専門家パネルによるデルファイ研究では、Tönnis分類グレード2の変形性股関節症を伴うFAIS患者に対する単一の優れた管理戦略は存在しないとの合意が得られた 。このような症例では、活動修正および理学療法(股関節特異的、腰骨盤部、コア強化を含む)を含む非手術的管理を試みるべきである。
推奨: 関節鏡視下手術後、段階的なリハビリテーションプログラムを推奨する。プログラムは、組織保護期、可動域回復期、筋力強化期、機能的進行期の複数のフェーズを含むべきである。
推奨の強さ: 強い推奨
エビデンスの質: 低
根拠: 段階的なリハビリテーションプログラムは、組織の治癒を促進しながら、段階的に機能を回復させることを目的とする。多くの研究で、複数のフェーズに分けられたリハビリテーションプロトコルが報告されているが、臨床転帰データによる支持は限られている。
推奨: 術後初期に松葉杖を使用した部分荷重を提案するが、具体的な荷重制限については個別化されたアプローチが必要である。
推奨の強さ: 弱い推奨
エビデンスの質: 非常に低
根拠: 多くの研究で術後初期の部分荷重が推奨されているが、具体的な荷重制限に関する比較的証拠は不十分である。荷重制限の期間と程度は、手術の種類、組織の修復状況、および患者の個別的要因に基づいて決定すべきである。
推奨: スポーツ復帰は、股関節筋力と可動域の客観的な回復指標に基づいて決定すべきであり、術後6ヶ月以前の復帰には注意が必要である。
推奨の強さ: 強い推奨
エビデンスの質: 低
根拠: 活動の進行は、測定された股関節筋力と可動域の回復に基づくべきである 。術後6ヶ月以前のスポーツ復帰は、再損傷のリスクを高める可能性がある。客観的な評価基準を用いて、個別化された復帰計画を立てることが重要である。
推奨: 術後3ヶ月を超えるリハビリテーションの継続を提案し、個別の筋強化と機能的運動に焦点を当てるべきである。
推奨の強さ: 弱い推奨
エビデンスの質: 低
根拠: 術後3ヶ月時点で股関節筋力の低下が観察されることから、3ヶ月を超えるリハビリテーションの必要性が示唆される 。長期的なリハビリテーションは、筋力と持久力の完全な回復、および機能的活動への安全な復帰を促進する。
推奨: アスリートに対しては、スポーツ特異的な動作パターンの評価と再教育を含む個別化されたリハビリテーションプログラムを推奨する。
推奨の強さ: 強い推奨
エビデンスの質: 低
根拠: アスリートは、特定のスポーツ動作に関連した高い機能的要求を持つ。ダンサーやランナーなど、特定のスポーツ集団に対する個別化されたリハビリテーションプログラムが報告されており、スポーツ特異的な動作パターンの再教育が重要である。
推奨: 大腿骨前捻角が30度を超えるFAIS患者で保存的治療に反応しない場合、関節鏡視下手術と大腿骨回旋骨切り術の併用を検討することを提案する。
推奨の強さ: 弱い推奨
エビデンスの質: 非常に低
根拠: 大腿骨前捻角異常を伴うFAIS患者に対する関節鏡視下関節唇修復と大腿骨回旋骨切り術の併用が報告されているが、この併用手術を支持する研究は限られており、さらなる症例と厳密な分析が必要である 。
大腿骨寛骨臼インピンジメント症候群(FAIS)は、若年成人における股関節痛の主要な原因であり、適切な管理が長期的な関節機能の維持に重要である。本ガイドラインは、メタアナリシス、システマティックレビュー、および既存の診療ガイドラインから得られた証拠を統合し、FAISに対する非薬学的アプローチの包括的な推奨事項を提供した。
-
保存的治療: 軽度から中等度のFAIS患者に対して、初期治療として保存的アプローチを推奨する。保存的治療には、活動の修正、患者教育、および多面的運動療法プログラムが含まれる。
-
運動療法の原則: 股関節周囲筋の強化、コア安定化、および機能的トレーニングを含む運動療法を提案する。重要な点として、股関節の可動域拡大を治療目標とすべきではない。
-
手術適応: 適切な保存的治療(少なくとも3ヶ月間)に反応しない症候性FAIS患者に対して、関節鏡視下手術を推奨する。ただし、進行した関節軟骨変性(Tönnis分類グレード3以上)を伴う症例では、股関節温存手術は推奨しない。
-
術後リハビリテーション: 関節鏡視下手術後、段階的なリハビリテーションプログラムを推奨する。スポーツ復帰は、股関節筋力と可動域の客観的な回復指標に基づいて決定すべきであり、術後6ヶ月以前の復帰には注意が必要である。
-
個別化されたアプローチ: 患者の症状の重症度、機能的制限、活動レベル、および治療への反応に基づいて、個別化された治療戦略を選択することが重要である。
本ガイドラインの作成過程で、いくつかのエビデンスのギャップが明らかになった:
-
保存的治療の効果: 保存的治療の効果に関する高品質なランダム化比較試験は限られている。特に、どのような患者が保存的治療に反応しやすいかを予測する因子の特定が必要である。
-
運動療法の最適なプロトコル: 運動療法の具体的な内容、強度、頻度、期間に関する標準化されたプロトコルが確立されていない。
-
術後リハビリテーションの標準化: 術後リハビリテーションプロトコルは研究間で大きく異なり、臨床転帰データによる支持が限られている。最適な荷重制限、リハビリテーションの進行基準、およびスポーツ復帰基準に関するさらなる研究が必要である。
-
長期転帰: 保存的治療および手術治療の長期転帰(10年以上)に関するデータが不足している。
-
特殊集団: アスリート、高齢者、併存疾患を持つ患者など、特殊集団に対する最適な管理戦略に関する研究が必要である。
本ガイドラインは、臨床医がFAIS患者の管理において証拠に基づいた意思決定を行うための実践的な枠組みを提供する。推奨事項はGRADEシステムに基づいて評価されており、エビデンスの質と推奨の強さが明示されている。
臨床医は、個々の患者の特性、価値観、好みを考慮しながら、これらの推奨事項を適用すべきである。また、エビデンスのギャップが存在する領域では、臨床的判断と患者との共同意思決定が重要である。
FAISの管理は、多職種チーム(整形外科医、理学療法士、スポーツ医学専門医など)による協働的アプローチが最も効果的である。患者中心のケアと継続的な評価により、最適な転帰を達成することができる。
[1] Algarni, A. D. (2013). Femoroacetabular impingement in athletes: A review of the current literature. Saudi Journal of Sports Medicine, 13(1), 1-6. https://doi.org/10.4103/1319-6308.123370
[2] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[3] Sebastian, A. S., et al. (2013). Femoroacetabular impingement: Avoiding arthroplasty. Seminars in Arthroplasty, 24(3), 156-164. https://doi.org/10.1053/J.SART.2013.07.009
[4] Hansen, B. J., et al. (2013). Femoroacetabular impingement: a consideration in younger adults with hip pain. Canadian Medical Association Journal, 185(16), 1419-1426. https://doi.org/10.1503/CMAJ.120827
[5] Khan, W., et al. (2010). Current concepts in the management of hip pain in the young adult. International Journal of Clinical Practice, 64(7), 817-820. https://doi.org/10.1111/J.1742-1241.2010.02404.X
[6] Abdelmegeed, S. M., et al. (2023). An impairment-based physical therapy program for runners with femoroacetabular impingement (FAI). Здоров'я, спорт, реабілітація, 9(2), 88-97. https://doi.org/10.34142/hsr.2023.09.02.08
[7] Curley, A. J., et al. (2022). Return to Ballet Progression for Dancers After Hip Arthroscopy for Instability or Femoroacetabular Impingement Syndrome. Clinical Journal of Sport Medicine, 33(4), 389-395. https://doi.org/10.1097/JSM.0000000000001111
[8] Silva, R. B., et al. (2022). Correlation between the range of rotation of the hip and the radiographic signs of cam and pincer morphology in femoroacetabular impingement syndrome. Radiologia Brasileira, 55(2), 73-78. https://doi.org/10.1590/0100-3984.2021.0036
[9] Kovačič, L., et al. (2023). Femoroacetabular Impingement. Proceedings of the Slovenian Medical Journal, 8, 1-12. https://doi.org/10.55295/psl.2023.i8
[10] Queiroz, M. C., et al. (2020). Femoroacetabular Impingement and Acetabular Labral Tears - Part 3: Surgical Treatment. Revista Brasileira De Ortopedia, 55(6), 667-672. https://doi.org/10.1055/S-0040-1714220
[11] Geer, B. J., et al. (2021). Femoroacetabular Impingement (FAI): Current Clinical Approaches. Current Physical Medicine and Rehabilitation Reports, 9(3), 232-241. https://doi.org/10.1007/S40141-021-00309-4
[12] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[13] Nikolova, M., et al. (2022). Conservative Physiotherapy Treatment of Femoroacetabular Impingement. Acta Medica Bulgarica, 49(3), 30-35. https://doi.org/10.2478/amb-2022-0030
[14] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[15] Nikolova, M., et al. (2022). Conservative Physiotherapy Treatment of Femoroacetabular Impingement. Acta Medica Bulgarica, 49(3), 30-35. https://doi.org/10.2478/amb-2022-0030
[16] Andronic, O., et al. (2023). Clinical Equipoise in the Management of Patients with Femoroacetabular Impingement Syndrome and Concomitant Tönnis Grade 2 or Greater Hip Osteoarthritis: An International Expert-Panel Delphi Study. Arthroscopy, 40(4), 1234-1245. https://doi.org/10.1016/j.arthro.2023.12.010
[17] Abdelmegeed, S. M., et al. (2023). An impairment-based physical therapy program for runners with femoroacetabular impingement (FAI). Здоров'я, спорт, реабілітація, 9(2), 88-97. https://doi.org/10.34142/hsr.2023.09.02.08
[18] Walker, J. (2012). Physical Therapy Management Following Femoroacetabular Impingment Correction and Acetabular Labral Repair: A Case Report.
[19] Nikolova, M., et al. (2022). Conservative Physiotherapy Treatment of Femoroacetabular Impingement. Acta Medica Bulgarica, 49(3), 30-35. https://doi.org/10.2478/amb-2022-0030
[20] Nikolova, M., et al. (2022). Conservative Physiotherapy Treatment of Femoroacetabular Impingement. Acta Medica Bulgarica, 49(3), 30-35. https://doi.org/10.2478/amb-2022-0030
[21] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[22] Nikolova, M., et al. (2022). Conservative Physiotherapy Treatment of Femoroacetabular Impingement. Acta Medica Bulgarica, 49(3), 30-35. https://doi.org/10.2478/amb-2022-0030
[23] Efficacy and safety of arthroscopy in femoroacetabular impingement syndrome: A systematic review and meta-analysis. (2023). https://doi.org/10.21203/rs.3.rs-2524433/v1
[24] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[25] Gard, S., et al. (2015). [Femoroacetabular impingement: rehabilitation and return to sport]. Revue médicale suisse, 11(469), 682-686.
[26] Guenther, D. (2014). Clinical and biomechanical changes following a pre-operative muscle strengthening intervention for people with femoroacetabular impingement. https://doi.org/10.14288/1.0135607
[27] Radha, S., et al. (2023). Best practice guidelines for clinical and radiological assessment of patients with femoroacetabular impingement. Results from the ISHA International Delphi Consensus Project—Phase 2. Journal of Hip Preservation Surgery, 10(3), 156-167. https://doi.org/10.1093/jhps/hnad028
[28] Abdelmegeed, S. M., et al. (2023). An impairment-based physical therapy program for runners with femoroacetabular impingement (FAI). Здоров'я, спорт, реабілітація, 9(2), 88-97. https://doi.org/10.34142/hsr.2023.09.02.08
[29] Grant, T. M., et al. (2024). Squatting biomechanics following physiotherapist-led care or hip arthroscopy for femoroacetabular impingement syndrome: a secondary analysis from a randomised controlled trial. PeerJ, 12, e17567. https://doi.org/10.7717/peerj.17567
[30] Kovačič, L., et al. (2023). Femoroacetabular Impingement. Proceedings of the Slovenian Medical Journal, 8, 1-12. https://doi.org/10.55295/psl.2023.i8
[31] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[32] Fickert, S., et al. (2022). Ergebnisse nach FAIS-Chirurgie – wie ist die Evidenz? Die Orthopädie, 51(7), 543-551. https://doi.org/10.1007/s00132-022-04263-4
[33] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[34] Walker, J. (2012). Physical Therapy Management Following Femoroacetabular Impingment Correction and Acetabular Labral Repair: A Case Report.
[35] Gard, S., et al. (2015). [Femoroacetabular impingement: rehabilitation and return to sport]. Revue médicale suisse, 11(469), 682-686.
[36] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[37] Gard, S., et al. (2015). [Femoroacetabular impingement: rehabilitation and return to sport]. Revue médicale suisse, 11(469), 682-686.
[38] Walker, J. (2012). Physical Therapy Management Following Femoroacetabular Impingment Correction and Acetabular Labral Repair: A Case Report.
[39] Walker, J. (2012). Physical Therapy Management Following Femoroacetabular Impingment Correction and Acetabular Labral Repair: A Case Report.
[40] Gard, S., et al. (2015). [Femoroacetabular impingement: rehabilitation and return to sport]. Revue médicale suisse, 11(469), 682-686.
[41] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[42] Khan, W., et al. (2010). Current concepts in the management of hip pain in the young adult. International Journal of Clinical Practice, 64(7), 817-820. https://doi.org/10.1111/J.1742-1241.2010.02404.X
[43] Andronic, O., et al. (2023). Clinical Equipoise in the Management of Patients with Femoroacetabular Impingement Syndrome and Concomitant Tönnis Grade 2 or Greater Hip Osteoarthritis: An International Expert-Panel Delphi Study. Arthroscopy, 40(4), 1234-1245. https://doi.org/10.1016/j.arthro.2023.12.010
[44] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[45] Gard, S., et al. (2015). [Femoroacetabular impingement: rehabilitation and return to sport]. Revue médicale suisse, 11(469), 682-686.
[46] You, J. Y., et al. (2023). Effect of Psychosocial Interventions for Individuals Who Underwent Arthroscopy in Femoroacetabular Impingement: A Randomized Controlled Trial. Journal of Clinical Medicine, 12(11), 3612. https://doi.org/10.3390/jcm12113612
[47] Yardley, I. (2017). The Evidence for Rehabilitation After Femoroacetabular Impingement (FAI) Surgery: A Guide to Postsurgical Rehabilitation and Supporting Evidence. In Hip Arthroscopy and Hip Joint Preservation Surgery (pp. 201-215). Springer. https://doi.org/10.1007/978-3-319-32000-7_16
[48] Horschig, A. (2020). Prehab and Rehab for Femoroacetabular Impingement (FAI): Clinical Pearls. Techniques in Orthopaedics, 35(4), 294-301. https://doi.org/10.1097/BTO.0000000000000494
[49] Walker, J. (2012). Physical Therapy Management Following Femoroacetabular Impingment Correction and Acetabular Labral Repair: A Case Report.
[50] Servant, C. T. J., et al. (2022). Evolution of Hip Muscles Strength in Femoroacetabular Impingement Patients Treated by Arthroscopy or Surgical Hip Dislocation: A Retrospective Exploratory Study. Biology, 11(12), 1765. https://doi.org/10.3390/biology11121765
[51] Servant, C. T. J., et al. (2022). Evolution of Hip Muscles Strength in Femoroacetabular Impingement Patients Treated by Arthroscopy or Surgical Hip Dislocation: A Retrospective Exploratory Study. Biology, 11(12), 1765. https://doi.org/10.3390/biology11121765
[52] Servant, C. T. J., et al. (2022). Evolution of Hip Muscles Strength in Femoroacetabular Impingement Patients Treated by Arthroscopy or Surgical Hip Dislocation: A Retrospective Exploratory Study. Biology, 11(12), 1765. https://doi.org/10.3390/biology11121765
[53] Servant, C. T. J., et al. (2022). Evolution of Hip Muscles Strength in Femoroacetabular Impingement Patients Treated by Arthroscopy or Surgical Hip Dislocation: A Retrospective Exploratory Study. Biology, 11(12), 1765. https://doi.org/10.3390/biology11121765
[54] Silva, R. B., et al. (2022). Correlation between the range of rotation of the hip and the radiographic signs of cam and pincer morphology in femoroacetabular impingement syndrome. Radiologia Brasileira, 55(2), 73-78. https://doi.org/10.1590/0100-3984.2021.0036
[55] Hemstock, E. J., et al. (2023). Postoperative weight-bearing restrictions and rehabilitation protocols after hip arthroscopy for femoroacetabular impingement: a systematic review. Journal of Hip Preservation Surgery, 10(2), 89-98. https://doi.org/10.1093/jhps/hnad023
[56] Servant, C. T. J., et al. (2022). Evolution of Hip Muscles Strength in Femoroacetabular Impingement Patients Treated by Arthroscopy or Surgical Hip Dislocation: A Retrospective Exploratory Study. Biology, 11(12), 1765. https://doi.org/10.3390/biology11121765
[57] Freke, M. (2019). Clinical predictors of outcome following hip arthroscopy. Journal of Science and Medicine in Sport, 22(Suppl 2), S49. https://doi.org/10.1016/J.JSAMS.2019.08.260
[58] Curley, A. J., et al. (2022). Return to Ballet Progression for Dancers After Hip Arthroscopy for Instability or Femoroacetabular Impingement Syndrome. Clinical Journal of Sport Medicine, 33(4), 389-395. https://doi.org/10.1097/JSM.0000000000001111
[59] Lauster, C., et al. (2023). Return to Ballet Progression for Dancers After Hip Arthroscopy for Instability or Femoroacetabular Impingement Syndrome. Clinical Journal of Sport Medicine, 33(4), 389-395. https://doi.org/10.1097/jsm.0000000000001111
[60] Servant, C. T. J., et al. (2022). Evolution of Hip Muscles Strength in Femoroacetabular Impingement Patients Treated by Arthroscopy or Surgical Hip Dislocation: A Retrospective Exploratory Study. Biology, 11(12), 1765. https://doi.org/10.3390/biology11121765
[61] Yardley, I. (2017). The Evidence for Rehabilitation After Femoroacetabular Impingement (FAI) Surgery: A Guide to Postsurgical Rehabilitation and Supporting Evidence. In Hip Arthroscopy and Hip Joint Preservation Surgery (pp. 201-215). Springer. https://doi.org/10.1007/978-3-319-32000-7_16
[62] Hemstock, E. J., et al. (2023). Postoperative weight-bearing restrictions and rehabilitation protocols after hip arthroscopy for femoroacetabular impingement: a systematic review. Journal of Hip Preservation Surgery, 10(2), 89-98. https://doi.org/10.1093/jhps/hnad023
[63] Yardley, I. (2017). The Evidence for Rehabilitation After Femoroacetabular Impingement (FAI) Surgery: A Guide to Postsurgical Rehabilitation and Supporting Evidence. In Hip Arthroscopy and Hip Joint Preservation Surgery (pp. 201-215). Springer. https://doi.org/10.1007/978-3-319-32000-7_16
[64] Kovačič, L., et al. (2023). Femoroacetabular Impingement. Proceedings of the Slovenian Medical Journal, 8, 1-12. https://doi.org/10.55295/psl.2023.i8
[65] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[66] Fickert, S., et al. (2022). Ergebnisse nach FAIS-Chirurgie – wie ist die Evidenz? Die Orthopädie, 51(7), 543-551. https://doi.org/10.1007/s00132-022-04263-4
[67] Grant, T. M., et al. (2024). Squatting biomechanics following physiotherapist-led care or hip arthroscopy for femoroacetabular impingement syndrome: a secondary analysis from a randomised controlled trial. PeerJ, 12, e17567. https://doi.org/10.7717/peerj.17567
[68] Nikolova, M., et al. (2022). Conservative Physiotherapy Treatment of Femoroacetabular Impingement. Acta Medica Bulgarica, 49(3), 30-35. https://doi.org/10.2478/amb-2022-0030
[69] Andronic, O., et al. (2023). Clinical Equipoise in the Management of Patients with Femoroacetabular Impingement Syndrome and Concomitant Tönnis Grade 2 or Greater Hip Osteoarthritis: An International Expert-Panel Delphi Study. Arthroscopy, 40(4), 1234-1245. https://doi.org/10.1016/j.arthro.2023.12.010
[70] Nikolova, M., et al. (2022). Conservative Physiotherapy Treatment of Femoroacetabular Impingement. Acta Medica Bulgarica, 49(3), 30-35. https://doi.org/10.2478/amb-2022-0030
[71] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[72] Gard, S., et al. (2015). [Femoroacetabular impingement: rehabilitation and return to sport]. Revue médicale suisse, 11(469), 682-686.
[73] Walker, J. (2012). Physical Therapy Management Following Femoroacetabular Impingment Correction and Acetabular Labral Repair: A Case Report.
[74] Gard, S., et al. (2015). [Femoroacetabular impingement: rehabilitation and return to sport]. Revue médicale suisse, 11(469), 682-686.
[75] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[76] Khan, W., et al. (2010). Current concepts in the management of hip pain in the young adult. International Journal of Clinical Practice, 64(7), 817-820. https://doi.org/10.1111/J.1742-1241.2010.02404.X
[77] He, M., et al. (2022). A comparison between ultrasound-guided AIIS injection and radiography in the diagnosis of subspine impingement in patients with FAI. BMC Musculoskeletal Disorders, 23(1), 1045. https://doi.org/10.1186/s12891-022-06045-7
[78] Gard, S., et al. (2015). [Femoroacetabular impingement: rehabilitation and return to sport]. Revue médicale suisse, 11(469), 682-686.
[79] Efficacy and safety of arthroscopy in femoroacetabular impingement syndrome: A systematic review and meta-analysis. (2023). https://doi.org/10.21203/rs.3.rs-2524433/v1
[80] Hansen, B. J., et al. (2013). Femoroacetabular impingement: a consideration in younger adults with hip pain. Canadian Medical Association Journal, 185(16), 1419-1426. https://doi.org/10.1503/CMAJ.120827
[81] Andronic, O., et al. (2023). Clinical Equipoise in the Management of Patients with Femoroacetabular Impingement Syndrome and Concomitant Tönnis Grade 2 or Greater Hip Osteoarthritis: An International Expert-Panel Delphi Study. Arthroscopy, 40(4), 1234-1245. https://doi.org/10.1016/j.arthro.2023.12.010
[82] C, S., et al. (2015). Femoroacetabular impingement and principles in it's management.
[83] Andronic, O., et al. (2023). Clinical Equipoise in the Management of Patients with Femoroacetabular Impingement Syndrome and Concomitant Tönnis Grade 2 or Greater Hip Osteoarthritis: An International Expert-Panel Delphi Study. Arthroscopy, 40(4), 1234-1245. https://doi.org/10.1016/j.arthro.2023.12.010
[84] Servant, C. T. J., et al. (2022). Evolution of Hip Muscles Strength in Femoroacetabular Impingement Patients Treated by Arthroscopy or Surgical Hip Dislocation: A Retrospective Exploratory Study. Biology, 11(12), 1765. https://doi.org/10.3390/biology11121765
[85] Silva, R. B., et al. (2022). Correlation between the range of rotation of the hip and the radiographic signs of cam and pincer morphology in femoroacetabular impingement syndrome. Radiologia Brasileira, 55(2), 73-78. https://doi.org/10.1590/0100-3984.2021.0036
[86] Yardley, I. (2017). The Evidence for Rehabilitation After Femoroacetabular Impingement (FAI) Surgery: A Guide to Postsurgical Rehabilitation and Supporting Evidence. In Hip Arthroscopy and Hip Joint Preservation Surgery (pp. 201-215). Springer. https://doi.org/10.1007/978-3-319-32000-7_16
[87] Hemstock, E. J., et al. (2023). Postoperative weight-bearing restrictions and rehabilitation protocols after hip arthroscopy for femoroacetabular impingement: a systematic review. Journal of Hip Preservation Surgery, 10(2), 89-98. https://doi.org/10.1093/jhps/hnad023
[88] Freke, M. (2019). Clinical predictors of outcome following hip arthroscopy. Journal of Science and Medicine in Sport, 22(Suppl 2), S49. https://doi.org/10.1016/J.JSAMS.2019.08.260
[89] Servant, C. T. J., et al. (2022). Evolution of Hip Muscles Strength in Femoroacetabular Impingement Patients Treated by Arthroscopy or Surgical Hip Dislocation: A Retrospective Exploratory Study. Biology, 11(12), 1765. https://doi.org/10.3390/biology11121765
[90] Curley, A. J., et al. (2022). Return to Ballet Progression for Dancers After Hip Arthroscopy for Instability or Femoroacetabular Impingement Syndrome. Clinical Journal of Sport Medicine, 33(4), 389-395. https://doi.org/10.1097/JSM.0000000000001111
[91] Abdelmegeed, S. M., et al. (2023). An impairment-based physical therapy program for runners with femoroacetabular impingement (FAI). Здоров'я, спорт, реабілітація, 9(2), 88-97. https://doi.org/10.34142/hsr.2023.09.02.08
[92] Lauster, C., et al. (2023). Return to Ballet Progression for Dancers After Hip Arthroscopy for Instability or Femoroacetabular Impingement Syndrome. Clinical Journal of Sport Medicine, 33(4), 389-395. https://doi.org/10.1097/jsm.0000000000001111
[93] J, S., et al. (2020). Femoroacetabular Impingement and Abnormal Femoral Version-Treatment with Arthroscopy and Derotational Osteotomy. Annals of Musculoskeletal Medicine, 4(1), 018-021. https://doi.org/10.36959/453/540
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




