〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
変形性膝関節症の運動療法:エビデンスに基づく包括的ガイド
公開日:2026/04/28
更新日:2026/00/00
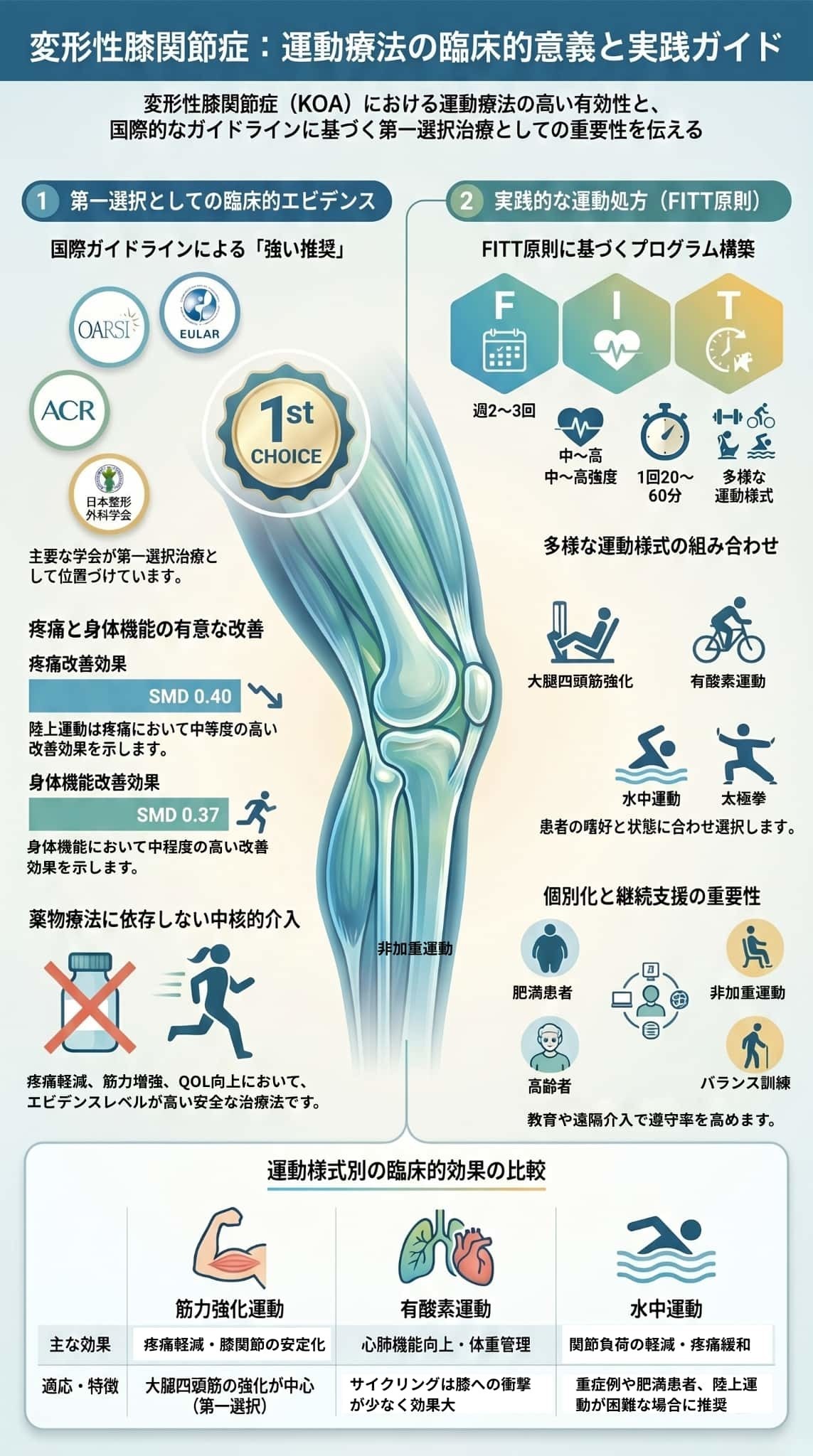
この資料は、変形性膝関節症に対する運動療法の有効性と実践方法を、科学的根拠に基づいて解説した包括的なガイドです。
運動は痛みや身体機能の改善に極めて有効であり、国際的なガイドラインでも第一選択の治療として強く推奨されています。
解説では、大腿四頭筋の強化や有酸素運動、負担の少ない水中運動など、個々の症状に合わせた具体的なメニューが提案されています。
また、継続を支援するためのセルフマネジメントやデジタル技術の活用についても触れられており、長期的な生活の質の向上を目指しています。
接骨院の公式サイトとして、専門家による個別評価と適切な負荷管理の重要性を説く内容となっています。
目次
変形性膝関節症(KOA)は、痛みや機能障害、生活の質(QOL)の低下をもたらす進行性の疾患です
。運動療法は、この疾患の非薬物療法の中核をなすものであり、OARSIや日本整形外科学会など、国際的な主要診療ガイドラインにおいて第一選択治療として強く推奨されています。
運動療法のあらましは以下の通りです。
- 疼痛と身体機能の改善: 陸上での運動は、痛みの軽減と身体機能の向上に有意な効果を示します。
- 筋力とQOLの向上: 膝関節周囲の筋力が増強されるとともに、生活の質(QOL)が改善されます。
患者の機能レベルや好みに応じて、以下の運動を組み合わせることが推奨されます。
- 筋力強化運動: 大腿四頭筋(太ももの前の筋肉)の強化が、関節の安定性向上や痛み軽減に重要です。
- 有酸素運動: 歩行や自転車エルゴメーターなどが含まれ、筋力強化運動と同等に痛みの管理に有効です。
- 水中運動: 浮力によって関節への負担が減るため、肥満患者や重症例、痛みが強い患者に特に推奨されます。
- 太極拳・ヨガ: 身体的要素と精神的要素を統合した運動で、痛みやQOLの改善において有望とされています。
- 頻度: 週2〜3回以上が一般的に推奨されます。
- 強度: 中等度〜高強度が望ましく、痛みが悪化しない範囲で低強度から段階的に負荷を上げます。
- 時間: 1回あたり20〜60分のセッションが目安です。
運動療法は一般的に安全であり、有害事象は少数にとどまります。しかし、安全かつ効果的に行うためには、患者の年齢、肥満度、疾患の重症度、併存疾患に応じた個別化が極めて重要です。
- 高齢者: バランス訓練を取り入れ、転倒リスクに配慮します。
- 肥満患者・重症例: 関節への機械的負荷を減らすため、非荷重(体重をかけない状態)での筋力強化や水中運動が有効です。
運動療法の効果を最大化するためには長期的な継続(遵守)が不可欠ですが、一般的に継続率の低さが課題となっています。これを克服するため、患者教育や自己管理の支援のほか、近年ではテレヘルス(遠隔介入)や仮想現実(VR)を活用したプログラムも継続性を高める手段として有効性が示されています。
参考文献に基づく有病率および発症率、そして危険因子について解説します。
- 放射線学的変形性膝関節症(X線画像等で変形が確認されるもの)の有病率: 60歳以上の成人で約30〜40%
- 症候性変形性膝関節症(実際に痛みなどの症状を伴うもの)の有病率: 約10〜15%
- 性差: 男性よりも女性の方が有病率が高く、特に閉経後の女性において顕著です。
- 変えられない要因: 加齢、女性、遺伝的素因
- 過去の要因: 膝関節外傷歴(過去のケガ)
- 環境・身体的要因: 職業的膝負荷(膝に負担のかかる仕事)、筋力低下、関節不安定性
- 肥満
変形性膝関節症に対する運動療法は、患者の目的や身体の状態に合わせて様々な種類が選択・組み合わされます。
それぞれの運動の種類と特徴は以下の通りです。
運動療法の中核をなす最も重要な介入です。
- 特徴: 特に太ももの前側にある大腿四頭筋を強化することが、膝関節の安定性を高め、痛みを減らす上で重要な役割を果たします。
- 具体例: 自重、ゴムバンド(セラバンド)、ウェイト、専用マシンなどを抵抗負荷として用い、ストレートレッグレイズ(SLR:脚をまっすぐ上げる運動)、スクワット、レッグプレスなどを行います。
心肺機能の向上や全身の健康増進、体重管理に役立つだけでなく、膝の痛みや身体機能の改善にも筋力強化と同等の高い効果があります。
- 特徴: 特に自転車エルゴメーターを用いたサイクリングリハビリテーションは、膝関節への衝撃(負荷)が少なく、痛みの軽減に大きな効果を示します。
- 具体例: ウォーキング(歩行)、自転車、水中歩行、クロストレーナー(エリプティカル)などが含まれます。
- 特徴: 水の**「浮力」によって関節への負担を減らしつつ、「水の抵抗」**を利用して安全に筋力を鍛えることができます。また、通常32〜36℃の温水プールで行われるため、温熱効果による痛みの緩和も期待できます。
- 適応: 痛みが非常に強い方、肥満患者、関節の変形が進んだ重症例、心血管や消化器の疾患を併発している患者に特に推奨されます。
筋力、柔軟性、バランスといった**「身体的要素」と、マインドフルネスやリラクゼーションといった「精神的要素」**を統合したアプローチです。
- 特徴: ゆっくりとした動作や体重移動、呼吸法を組み合わせます。特に太極拳は、痛みやQOL(生活の質)の改善効果が高く、有効な選択肢として有望視されています。
関節の位置や動きを感じ取るセンサー(固有受容感覚)や、バランス、協調性を鍛え、動きの中での関節の安定性を高めることを目的とします。
- 特徴: バランスボードなどの不安定な足場での訓練や、歩行・階段昇降・方向転換などの機能的な動作訓練が含まれ、転倒リスクを減らすのにも有効です。
- ストレッチ運動: 関節の柔軟性を改善し、膝が曲がる範囲(可動域)を広げることで、中等度の痛み改善効果があります。
- 仮想現実(VR)支援運動: VR技術を取り入れた新しい運動介入で、ゲーム感覚で行えるためモチベーションを維持しやすく、痛みの軽減や筋力向上に強い効果を示します。
- 複合的運動プログラム: 上記の運動を単独で行うよりも、「筋力強化」「有酸素運動」「柔軟性(ストレッチ)」「機能的訓練(日常生活動作)」を組み合わせた多要素プログラムの方が、より優れた効果を示す可能性があります。
変形性膝関節症に対する運動療法は、多数の高品質なランダム化比較試験(RCT)やメタアナリシスによって、最も高いエビデンスレベル(レベルIa)で有効性が確立されています。
具体的には、主に以下の4つの側面において一貫した効果が示されています。
- 陸上での運動全般は、痛みを小〜中等度の臨床的に意義のあるレベル(標準化平均差 SMD 約0.40)で有意に改善します。
- 筋力トレーニングと有酸素運動は、痛みに対する改善効果に有意差はほぼなく、どちらも痛みの管理に有効です。
- 個別の運動では、**自転車エルゴメーターを用いたサイクリングリハビリテーション(SMD 0.94)**や、**仮想現実(VR)支援運動(SMD −1.53)**が、痛みの軽減において特に大きな効果を示しています。
- 太極拳もネットワークメタアナリシスにおいて、痛み改善の上位にランクされています。
- 陸上ベースの運動は、**身体機能に対しても有意な改善(SMD 約0.37)**をもたらします。
- 抵抗運動(専用マシンや自重などの負荷を用いたトレーニング)は、日常生活でのこわばりや機能スコア(WOMAC機能スコアなど)を改善する正の効果があります。
- また、ビデオ会議やアプリを活用したテレヘルス(遠隔介入)支援プログラムも、身体機能を有意に改善する(効果量 g = −0.51)ことが確認されています。
- 有酸素運動や高強度のトレーニングは、痛みや身体機能の改善に伴って患者のQOLスコア(KOOS QoLなど)を向上させることが確認されています。
- 中でも太極拳は、QOL改善効果において上位にランクされる有望な選択肢とされています。
- 抵抗運動や高強度トレーニングにより、膝関節の安定性に直結する大腿四頭筋(太もも前側)や膝屈筋の筋力が有意に増加します。
- サイクリングリハビリテーションやVR介入を用いた運動も、下肢の筋力向上に強い効果を示します。
これらの強固なエビデンスに基づき、OARSI(国際変形性関節症学会)、EULAR(欧州リウマチ学会)、ACR(米国リウマチ学会)、そして日本整形外科学会などの主要な診療ガイドラインは、いずれも運動療法を**「強く推奨される第一選択・中核治療」**として位置づけています。
変形性膝関節症に対する運動療法は、主要な国際的診療ガイドラインにおいて**「第一選択治療」あるいは「中核治療」として強く推奨**されています。
各ガイドラインの具体的な推奨事項は以下の通りです。
- 運動療法を非外科的管理の中核治療として位置付けており、定期的な有酸素運動、筋力強化運動、関節可動域運動を推奨しています。
- すべての患者が併存疾患の有無にかかわらず陸上プログラムから恩恵を受けるとしています。
- 水中運動は、痛みが強い患者や、うつ病、心血管疾患、消化器疾患を抱える患者に特に推奨されています。
- 運動療法に対して**最高評価である「グレードA(強い推奨)」**を与えています。
- 心肺機能、筋力、柔軟性、神経筋パフォーマンスを改善するために、**患者ごとに個別化された身体プログラム(陸上運動、筋力強化、有酸素運動)**の実施を推奨しています。
- 症状のあるすべての患者が、自身の能力に応じた運動プログラム(歩行、筋力強化、神経筋トレーニング、水中運動など)に参加することを**「強く推奨(Strong Recommendation)」**しています。
- 陸上運動と水中運動の両方を強く推奨しており、さらに教育・行動・心理社会的介入を組み合わせることで、痛みや機能障害に対する相乗効果が得られるとしています。
- 運動療法(筋力強化運動や再教育運動)を第一選択治療の主要なアルゴリズムの一部として推奨しています。
- X線などの放射線学的確認を必須とせず、臨床診断に基づいて速やかに治療を開始することを推奨している点も特徴です。
- 国際ガイドラインと同様に運動療法を推奨される治療法として位置付けており、具体的には大腿四頭筋(太もも前側)の強化運動、有酸素運動、関節可動域訓練を推奨しています。
これらのガイドラインはすべて、個別化された筋力訓練、有酸素運動、機能的運動を第一選択・中核治療として推奨している点で完全に一致しています。
また、特定の患者集団に対しては、水中運動や太極拳などのマインド・ボディ運動、神経筋トレーニングを選択することも共通して推奨されています。
変形性膝関節症に対する運動療法を実際に計画し進めていく際は、「FITT原則(頻度、強度、時間、種類)」個別化と段階的なステップアップを行うことが基本となります。
具体的な計画と進行のプロセスは以下の通りです。
まずは目標となる運動量と内容を設定します。
- 頻度(Frequency): 一般的に週2〜3回以上が推奨されます。最初は週2回から開始し、体の耐性に合わせて週3〜5回へと徐々に増やしていきます。
- 強度(Intensity): 最終的には中等度〜高強度を目指します。
- 筋力トレーニング:最大で持ち上げられる重さ(1-RM)の40%以上の負荷を用い、8〜12回を2〜4セット行うのが目安です。
- 有酸素運動:最大心拍数の60〜70%、あるいは自覚的運動強度(RPE)で12〜14(ややきついと感じる程度)を目標とします。
- 時間(Time): 1回あたり20〜60分のセッションが一般的です。有酸素運動の場合は、週に合計150分以上を目指します。
- 種類(Type): 太もも前側(大腿四頭筋)の筋力強化運動を中心に、有酸素運動(ウォーキングや自転車)、ストレッチ、機能的訓練(立ち上がりや階段昇降など)を組み合わせた**「複合的プログラム」**を計画することが最も望ましいとされています。
安全かつ効果的に進めるために、以下のステップを踏みます。
- ステップ①:徹底した個別評価 運動を始める前に、年齢、肥満度、疾患の重症度、併存疾患(心血管疾患など)、および本人の好みを評価します。例えば、肥満の方や痛みが強い方の場合は、関節に体重をかけない運動(座って行う膝伸ばしなど)や水中運動から計画をスタートします。
- ステップ②:専門家による初期指導(監視付きセッション) 初期段階では、理学療法士などの専門家による直接指導を受けることが推奨されます。これにより、正しい運動フォームの習得、安全性の確保、そして初期のモチベーション向上が期待できます。
- ステップ③:スロースタートと段階的な負荷の増加 初めは10〜15分程度の短時間、かつ低〜中等度の強度から開始します。体が慣れてきたら、痛みが悪化しない範囲で少しずつ時間や強度を上げていきます。
運動を進める上で、痛みの管理は非常に重要です。運動中および運動後の痛みを常に確認し、以下のルールに従って計画を微調整します。
- 運動後の痛みが2時間以上続く場合や、翌日に痛みが悪化する場合は、運動の強度や量が多すぎたサインです。次回以降は負荷を少し下げるか、運動の種類(水中運動に切り替えるなど)を調整します。
運動療法は長く続けることで最大の効果を発揮します。
専門家の指導で正しい動きを覚えた後は、患者のライフスタイルに合わせた家庭でのプログラム(ホームエクササイズ)へと段階的に移行していきます。
継続をサポートするための工夫として、運動日誌をつけて自身で目標設定を行うことや、アプリやウェアラブルデバイスを用いた遠隔指導(テレヘルス)、ゲーム感覚で行えるVRを取り入れることも有効な手段として推奨されています。
変形性膝関節症に対する運動療法は、一般的に非常に安全性の高い治療法ですが、安全に実施するためには「禁忌(運動を避けるべき状態)」や「注意事項」を正しく把握することが重要です。
- 運動療法は一般的に安全であり、有害事象は少数にとどまります。
- 運動療法に関連する重篤な有害事象の報告は稀です。一時的な筋肉痛、疲労、軽度の関節痛の悪化といった軽度の症状が現れることはありますが、これらは通常、運動強度の調整や休息によって改善します。
- 長期的な安全性も確立されており、適切に実施された場合、関節構造の悪化や疾患進行のリスクを増加させないことが示されています。
- 国際的な診療ガイドライン(OARSI、EULAR、ACR、NICEなど)のいずれにおいても、運動療法は「報告される有害事象が少ない、低コストで安全な介入(低リスクの介入)」として位置付けられています。
- 活動中の急性炎症や感染(化膿性関節炎、蜂窩織炎など)
- 不安定な心血管疾患(不安定狭心症、未治療の重症心不全、重度の不整脈など)
- 重度の骨折リスク(重度の骨粗鬆症、病的骨折など)
- 急性関節炎の増悪期: 運動強度を減らすか、一時的に中止し、症状が安定してから再開します。
- 重度の痛み: 運動によって痛みが著しく増悪する場合は、運動の種類や強度を調整します。例えば、関節に体重をかけない運動(非荷重運動)や、浮力を利用できる水中運動などを検討します。
- 併存疾患がある場合: 心血管疾患、呼吸器疾患、神経疾患などを抱えている患者は、専門医による評価を受けた上で、専門家の監視下で運動を開始することが推奨されます。
- 関節の不安定性: 重度の靭帯損傷や関節の不安定性を伴う場合は、バランスを鍛える神経筋トレーニングの導入や、装具の使用を検討します。
- 事前の個別評価: 運動療法を始める前に、患者の全身状態、併存疾患、関節の状態、機能レベルを評価し、個別化された運動処方を行うことが極めて重要です。
- 痛みのモニタリング: 運動中および運動後の痛みを常に確認し、痛みが2時間以上持続する場合や、翌日に痛みが悪化する場合は、運動の強度や量が過剰であるサインのため、次回のプログラムを調整します。
高齢者、肥満患者、重症例(進行例)のいずれにおいても運動療法は有効ですが、状態に合わせた個別化と関節への負荷の調整が特に重要になります。それぞれの進め方のポイントは以下の通りです。
高齢者でも筋力や身体機能の改善といった恩恵を十分に受けられますが、転倒リスクや併存疾患、認知機能などを考慮した個別化が必要です。
- 推奨される運動: 筋力強化や有酸素運動に加えて、バランス訓練や太極拳を取り入れることが推奨されます。特に太極拳は、痛みや機能の改善だけでなく、バランス能力の向上と転倒リスクの低減に有効です。
- 進め方のコツ: 運動の強度やバランス訓練の内容は転倒しないよう安全に調整し、初期段階では専門家による**監視付きプログラム(直接指導)**から始めることが推奨されます。
肥満の方も運動療法の適応となりますが、膝関節への「機械的負荷」を考慮した運動選びが重要です。
- 推奨される運動: 体重をかけずに行う**「非荷重性」の大腿四頭筋強化運動**(座った状態や仰向けでの膝伸ばし、脚上げなど)が、体重をかける運動よりも有利である可能性が示されています。また、浮力によって関節への負担が減る水中運動も非常に有効です。
- 進め方のコツ: 実際の研究でも、非荷重性の運動の方が痛みや身体機能の改善に優れていることが分かっています。さらに、食事療法などの体重管理(減量)と併用することで、相乗効果が期待できます。
関節の変形などが進行した重症例であっても、運動療法は第一線の治療として推奨されます。
- 推奨される運動: 肥満患者と同様に、関節への負荷を軽減した運動(水中運動、非荷重性の筋力強化、座った姿勢や寝た姿勢での運動)を中心に進めます。
- 進め方のコツ: 段階的に少しずつ負荷を上げていくことと、痛みの反応を慎重にモニタリングすることが極めて重要です。
- 手術を控えている場合: 人工膝関節全置換術(TKR)などの手術を検討している場合でも、術前に運動療法(プレハビリテーション)を行っておくことで、術後の成績が改善する可能性があります。ただし、重度の構造的損傷がある場合は、専門医と連携しながら個別化されたリハビリを進めることが推奨されます。
変形性膝関節症に対する運動療法の長期的な効果(1年以上の効果)や、関節の変形進行に与える影響については、現時点ではまだ確実なエビデンス(科学的根拠)が限られており、今後の研究課題とされています。
運動療法によって、痛みや身体機能が改善することは確実に証明されていますが、運動が「関節の構造的な進行(軟骨が減る、骨の変形が進むなど)」に対してどのような長期的な影響を与えるか(疾患修飾効果があるか)については、まだよく分かっていません。 これを明らかにするために、今後はMRIやX線などの画像評価を用いた長期的な追跡研究が必要だとされています。
効果については未知の部分がある一方で、長期間運動を続けることの「安全性」は確立されています。適切に運動を実施した場合、関節の構造悪化や病気の進行リスクを増加させる(運動のせいで膝が悪くなる)ことはないことが示されています。
運動療法は長期間継続することで最大の効果を発揮しますが、一般的に継続率(遵守率)の低さが大きな課題となっています。これを克服し、モチベーションを保ちながら継続するための実践的な戦略やコツとして、以下のような方法が有効とされています。
患者自身が主体的に取り組めるよう工夫することが基本になります。
- 個別化された家庭プログラム: 自分の好みや生活スタイルに合わせたメニューを組むことで、家庭ベースの運動でも十分に効果が期待でき、継続しやすくなります。
- 目標設定と記録: 運動日誌をつけて実施状況を記録したり、達成可能な目標を設定したりすることが有効です。
- 症状の自己調整: 自身の痛みや症状をモニタリングし、調子に合わせて運動プログラムを自己調整(問題解決スキルの習得)できるようになることが大切です。
近年、地理的・時間的な制約を減らすツールとしてテレヘルスが非常に有効とされています。
- アプリやウェアラブルデバイスの活用: モバイルアプリで運動プログラムを管理したり、ウェアラブルデバイスで日々の活動量をモニタリングすることが推奨されます。
- リマインダー機能: テキストメッセージやメールによるリマインダーやフィードバック機能を使うことで、運動の習慣化を助けます。
- ゲーミフィケーション: 仮想現実(VR)技術や、ゲームの要素を取り入れた運動プログラムは、患者の興味や動機づけを高め、継続率を向上させる有効な手段として注目されています。
- 専門家による監視とフィードバック: 初期段階では理学療法士などの指導(監視付きセッション)を受け、正しい方法を習得したのちに、定期的なフォローアップやフィードバックを受けながら段階的に家庭でのプログラムに移行していくのが効果的です。
- グループ運動: 他の患者と一緒に取り組むグループベースのプログラムは、相互に励まし合う「社会的支援」が得られ、継続につながりやすくなります。
変形性膝関節症に対する運動療法に関する総括的な結論は、以下の通りです。
- 有効な運動の種類と方法: 陸上運動は痛みや機能を大きく改善し、特に筋力強化運動と有酸素運動は同等の効果を持ちます。サイクリング、太極拳、ストレッチ、VR(仮想現実)を用いた運動など、多様な運動様式が有効です。一般的には、週2〜3回以上、中等度〜高強度で1回20〜60分のセッションが推奨され、複数の運動要素を組み合わせた個別化プログラムが望ましいとされています。
- 多様な患者への安全性: 個別の状態を評価し、段階的に負荷を増やしていくことで、高齢者、肥満の患者、さらには症状が進行した重症例を含む多様な患者に対して安全に実施可能です。
- 継続のための支援が不可欠: 運動療法は継続が鍵となりますが、継続率を高めるためには、テレヘルス(遠隔支援)、患者教育と自己管理のサポート、専門家による監視やフィードバックを取り入れた包括的なアプローチが重要です。
現状でも運動療法は費用対効果に優れた持続可能な中核治療ですが、今後は以下の点が研究課題として挙げられています。
- 最も効果的な運動量(頻度、強度、時間)の特定。
- 1年以上の長期的な効果や、関節の変形進行を抑える効果(疾患修飾効果)の検証。
- どの患者にどの運動が合うかを見極める「個別化戦略」の確立と、実際の医療現場へ広く普及させるための「実装研究」。
- VRやAI、ウェアラブルデバイスといった新技術の活用や、他の治療法との最適な組み合わせ方の開発。
総じて、患者一人ひとりの好みや機能レベル、併存疾患を考慮して個別化された運動療法を提供し、その長期的な継続を支えることが、すべての変形性膝関節症患者に推奨されるべき最良のアプローチであると結論付けられています。
[1] Filipenko, V. (2020). Modern approaches to the conservative treatment of osteoarthritis from the standpoint of evidence-based medicine. ORTHOPAEDICS, TRAUMATOLOGY and PROSTHETICS. https://doi.org/10.15674/0030-59872020399-105
[2] Restuccia, R., et al. (2022). The preventive and therapeutic role of physical activity in knee osteoarthritis. Reumatismo. https://doi.org/10.4081/reumatismo.2022.1466
[3] Hinman, R. S., et al. (2013). Exercise, Gait Retraining, Footwear and Insoles for Knee Osteoarthritis. Current Physical Medicine and Rehabilitation Reports. https://doi.org/10.1007/S40141-012-0004-8
[4] Young, J. L., et al. (2023). Exercise Therapy for Knee and Hip Osteoarthritis: Is There An Ideal Prescription? Current treatment options in rheumatology. https://doi.org/10.1007/s40674-023-00205-z
[5] Kawaguchi, H. (2016). International and National Guidelines of Osteoarthritis Treatment. Japanese journal of joint diseases.
[6] Sultana, F. (2023). The Efficacy of Exercise-based Physiotherapy in the Treatment of Knee Osteoarthritis: A Systematic Review. International journal of scientific and research publications. https://doi.org/10.29322/ijsrp.13.04.2023.p13641
[7] Ceballos-Laita, L., et al. (2023). Strength Training vs. Aerobic Training for Managing Pain and Physical Function in Patients with Knee Osteoarthritis: A Systematic Review and Meta-Analysis. Healthcare. https://doi.org/10.3390/healthcare12010033
[8] Effects of cycling rehabilitation training on patients with knee osteoarthritis: A systematic review and meta‑analysis (2023). https://doi.org/10.21203/rs.3.rs-2425616/v1
[9] Li, X., et al. (2026). Comparative effectiveness of traditional Chinese exercises for knee osteoarthritis: a systematic review and Bayesian network meta-analysis. Frontiers in Public Health. https://doi.org/10.3389/fpubh.2025.1710610
[10] Li, Y., et al. (2024). Effect of Stretching Exercises on Patients with Knee Osteoarthritis: A Systematic Review and Meta-Analysis. 임상노인의학회지VIP. https://doi.org/10.15656/kjgg.2024.25.2.105
[11] Wei, N., et al. (2024). Efficacy of virtual reality exercise in knee osteoarthritis rehabilitation: a systematic review and meta-analysis. Frontiers in Physiology. https://doi.org/10.3389/fphys.2024.1424815
[12] Pradelli, L., et al. (2021). Non-Surgical Treatment of Knee Osteoarthritis: Multidisciplinary Italian Consensus on Best Practice. Therapeutics and Clinical Risk Management. https://doi.org/10.2147/TCRM.S288196
[13] Zhai, Y., et al. (2025). Effect of high-intensity training on improving knee flexion strength and quality of life in patients with knee osteoarthritis: a systematic review and meta-analysis of randomized controlled trials. Frontiers in Physiology. https://doi.org/10.3389/fphys.2025.1561697
[14] Golightly, Y. M., et al. (2014). Land-based exercise for knee osteoarthritis: recommendations for informing practice. Physical Therapy Reviews. https://doi.org/10.1179/1743288X13Y.0000000111
[15] Stokes, M., et al. (2015). Physical therapy and exercise in osteoarthritis prevention. BMC Musculoskeletal Disorders. https://doi.org/10.1186/1471-2474-16-S1-S14
[16] Howe, T. E. (2016). Exercise for Osteoarthritis of the Hip and Knee. Annual review of gerontology and geriatrics. https://doi.org/10.1891/0198-8794.36.155
[17] Khan, M. A., et al. (2023). Evaluating the Impact of Weight Bearing and Non-Weight Bearing Exercises on Pain and Physical Function in Obese Knee Osteoarthritic Patients: A Randomized Controlled Trial. https://doi.org/10.59564/amrj/01.02/005
[18] Telehealth-supported exercise/physical activity programs for knee osteoarthritis: A systematic review and meta-analysis (2023). https://doi.org/10.21203/rs.3.rs-2407444/v1
[19] Mapinduzi, J., et al. (2023). Effects of supervised exercises on pain and disability in patients with hip or knee osteoarthritis: A systematic review and meta-analysis. medRxiv. https://doi.org/10.1101/2023.02.09.23285694
[20] Exercise Therapy for Knee Osteoarthritis: A Systematic Review and Network Meta-analysis (2023). Orthopaedic Journal of Sports Medicine. https://doi.org/10.1177/23259671231172773
[21] Martin, K. R., et al. (2011). Exercise for the Treatment of Knee Osteoarthritis. American Family Physician.
[22] Farrokhi, S., et al. (2012). The Role of Physical Activity and Therapeutic Exercise in Development and Management of Knee Osteoarthritis.
[23] Gates, L. S., et al. (2022). Recreational physical activity and risk of incident knee osteoarthritis: an international meta‐analysis of individual participant–level data. https://doi.org/10.17615/cv00-jj36
[24] Lebedeva, Y. (2018). Wait Times, Resource Use and Patient-Reported Outcomes for Patients Referred for Total Knee Replacement Surgery.
[25] Daste, C., et al. (2021). Physical activity for osteoarthritis: Efficiency and review of recommandations. Joint Bone Spine. https://doi.org/10.1016/J.JBSPIN.2021.105207
[26] Xu, Y., et al. (2024). The effect of resistance training on patients with knee osteoarthritis: a systematic review and meta-analysis. Research in Sports Medicine. https://doi.org/10.1080/15438627.2024.2377087
[27] Quillfeldt, J. A., et al. (2016). Effects of strength training, multimodal exercise and manual mobilization on pain and function in knee osteoarthritis: A systematic review and meta-analysis. https://doi.org/10.5348/D05-2016-9-RA-5
[28] Guede-Rojas, F., et al. (2023). Effect of strength training on knee proprioception in patients with knee osteoarthritis. A systematic review and meta-analysis protocol. https://doi.org/10.37766/inplasy2023.5.0102
[29] Luo, Y., et al. (2025). Efficacy of aerobic exercises for knee osteoarthritis: a network meta analysis of randomized clinical trials. Journal of Orthopaedic Surgery and Research. https://doi.org/10.1186/s13018-025-05973-z
[30] Yun, H., et al. (2015). The Effect of Exercise Program on Pain and Quality of Life for Patients with Knee Osteoarthritis: A Systematic Review and Meta-Analysis.
[31] Somaiya, S., et al. (2024). Physiotherapeutic Intervention Techniques for Knee Osteoarthritis: A Systematic Review. Cureus. https://doi.org/10.7759/cureus.56817
[32] French, H. P., et al. (2024). Adjunctive electrophysical therapies used in addition to land-based exercise therapy for osteoarthritis of the hip or knee: A systematic review and meta-analysis. Osteoarthritis and cartilage open. https://doi.org/10.1016/j.ocarto.2024.100457
[33] Roesel, I., et al. (2022). Comparison of a Group-/Home-Based and a Weight-Machine-Based Exercise Training for Patients with Hip or Knee Osteoarthritis—A Secondary Analysis of Two Trial Interventions in a Real-World Context. International Journal of Environmental Research and Public Health. https://doi.org/10.3390/ijerph192417088
[34] Restuccia, R., et al. (2022). The preventive and therapeutic role of physical activity in knee osteoarthritis. Reumatismo. https://doi.org/10.4081/reumatismo.2022.1466
[35] Tao, J., et al. (2024). Evaluation of traditional Chinese exercise for knee osteoarthritis (KOA): an overview of systematic reviews. Systematic Reviews. https://doi.org/10.1186/s13643-024-02606-0
[36] Kong, L. J., et al. (2022). Effects Of Tai Chi Exercise For Symptoms Of Knee Osteoarthritis: A Systematic Review And Meta-analysis. https://doi.org/10.1249/01.mss.0000880920.13424.67
[37] Demcoe, A. R., et al. (2014). A 67-year-old woman with knee pain. Canadian Medical Association Journal. https://doi.org/10.1503/CMAJ.141129
[38] Guede-Rojas, F., et al. (2023). Effect of strength training on knee proprioception in patients with knee osteoarthritis. A systematic review and meta-analysis protocol. https://doi.org/10.37766/inplasy2023.5.0102
[39] Mahnoor, M., et al. (2022). Knee osteoarthritis: A systematic Review on different Exercise therapy Interventions on K.A.M. Pakistan biomedical journal. https://doi.org/10.54393/pbmj.v5i5.416
[40] Khemani, D., et al. (2022). Pragmatic Effect of Lower Limb McKenzie in Grade One Osteoarthritis: A Novel Case Report. Cureus. https://doi.org/10.7759/cureus.29945
[41] Deyle, G. D., et al. (2012). Well-Tolerated Strategies for Managing Knee Osteoarthritis: A Manual Physical Therapist Approach to Activity, Exercise, and Advice. The Physician and Sportsmedicine. https://doi.org/10.3810/PSM.2012.09.1976
[42] Pradelli, L., et al. (2021). Non-Surgical Treatment of Knee Osteoarthritis: Multidisciplinary Italian Consensus on Best Practice. Therapeutics and Clinical Risk Management. https://doi.org/10.2147/TCRM.S288196
[43] Quillfeldt, J. A., et al. (2016). Effects of strength training, multimodal exercise and manual mobilization on pain and function in knee osteoarthritis: A systematic review and meta-analysis. https://doi.org/10.5348/D05-2016-9-RA-5
[44] Bennell, K. L., et al. (2011). Building the Rationale and Structure for a Complex Physical Therapy Intervention Within the Context of a Clinical Trial: A Multimodal Individualized Treatment for Patients With Hip Osteoarthritis. Physical Therapy. https://doi.org/10.2522/PTJ.20100430
[45] Lan, Y., et al. (2025). Physical modalities for the treatment of knee osteoarthritis: a network meta-analysis. Aging Clinical and Experimental Research. https://doi.org/10.1007/s40520-025-03015-6
[46] Henrotin, Y., et al. (2010). Recommandations sur la prise en charge de l'arthrose de la hanche et du genou. Pour qui ? Pourquoi ? Pour quoi faire ? Presse Medicale. https://doi.org/10.1016/J.LPM.2010.03.029
[47] Henrotin, Y., et al. (2009). Traduction francaise des recommandations de l'Osteoarthritis Research Society International (OARSI) sur la prise en charge de la gonarthrose et de la coxarthrose French translation of the Osteoarthritis Research Society International (OARSI) recommendations for the management of knee and hip osteoarthritis.
[48] Lebedeva, Y. (2018). Wait Times, Resource Use and Patient-Reported Outcomes for Patients Referred for Total Knee Replacement Surgery.
[49] Quicke, J. G., et al. (2018). Change in physical activity level and clinical outcomes in older adults with knee pain: a secondary analysis from a randomised controlled trial. BMC Musculoskeletal Disorders. https://doi.org/10.1186/S12891-018-1968-Z
[50] Battista, S., et al. (2021). Italian physiotherapists' knowledge of and adherence to osteoarthritis clinical practice guidelines: a cross-sectional study. BMC Musculoskeletal Disorders. https://doi.org/10.1186/S12891-021-04250-4
[51] Hinman, R. S., et al. (2013). Exercise, Gait Retraining, Footwear and Insoles for Knee Osteoarthritis. Current Physical Medicine and Rehabilitation Reports. https://doi.org/10.1007/S40141-012-0004-8
[52] Semciw, A. I., et al. (2018). Targeted gluteal exercise versus sham exercise on self-reported physical function for people with hip osteoarthritis (the GHOst trial – Gluteal exercise for Hip Osteoarthritis): a protocol for a randomised clinical trial. Trials. https://doi.org/10.1186/S13063-018-2873-3
[53] Battista, S., et al. (2021). Italian physiotherapists' knowledge of and adherence to osteoarthritis clinical practice guidelines: a cross-sectional study. BMC Musculoskeletal Disorders. https://doi.org/10.1186/S12891-021-04250-4
[54] Young, J. L., et al. (2023). Exercise Therapy for Knee and Hip Osteoarthritis: Is There An Ideal Prescription? Current treatment options in rheumatology. https://doi.org/10.1007/s40674-023-00205-z
[55] Semciw, A. I., et al. (2018). Targeted gluteal exercise versus sham exercise on self-reported physical function for people with hip osteoarthritis (the GHOst trial – Gluteal exercise for Hip Osteoarthritis): a protocol for a randomised clinical trial. Trials. https://doi.org/10.1186/S13063-018-2873-3
[56] Kawaguchi, H. (2016). International and National Guidelines of Osteoarthritis Treatment. Japanese journal of joint diseases. https://doi.org/10.11551/JSJD.35.1
[57] Lebedeva, Y. (2018). Wait Times, Resource Use and Patient-Reported Outcomes for Patients Referred for Total Knee Replacement Surgery.
[58] Farrokhi, S., et al. (2012). The Role of Physical Activity and Therapeutic Exercise in Development and Management of Knee Osteoarthritis.
[59] Waugh, E. J., et al. (2019). Physical Activity Intervention in Primary Care and Rheumatology for the Management of Knee Osteoarthritis: A Review. Arthritis Care and Research. https://doi.org/10.1002/ACR.23622
[60] Wellsandt, E., et al. (2018). Exercise in the management of knee and hip osteoarthritis. https://doi.org/10.17615/xgkk-2941
[61] Teo, P. L., et al. (2019). Identifying and prioritizing clinical guideline recommendations most relevant to physical therapy practice for hip and/or knee osteoarthritis. Journal of Orthopaedic & Sports Physical Therapy. https://doi.org/10.2519/JOSPT.2019.8676
[62] Howe, T. E. (2016). Exercise for Osteoarthritis of the Hip and Knee. Annual review of gerontology and geriatrics. https://doi.org/10.1891/0198-8794.36.155
[63] Golightly, Y. M., et al. (2014). Land-based exercise for knee osteoarthritis: recommendations for informing practice. Physical Therapy Reviews. https://doi.org/10.1179/1743288X13Y.0000000111
[64] Roesel, I., et al. (2022). Comparison of a Group-/Home-Based and a Weight-Machine-Based Exercise Training for Patients with Hip or Knee Osteoarthritis—A Secondary Analysis of Two Trial Interventions in a Real-World Context. International Journal of Environmental Research and Public Health. https://doi.org/10.3390/ijerph192417088
[65] Cheng, L., et al. (2024). Effects of the combination of various pharmacological treatments and exercise on knee osteoarthritis: a systematic review and network meta-analysis. EFORT open reviews. https://doi.org/10.1530/eor-23-0136
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
29(水)は祝日の為、お休みになります。
平常通り営業致します。
20(金)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




