〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
間欠性跛行(腰部脊柱管狭窄症に伴う):
非薬物療法(運動療法・手技療法・教育)の包括的ガイド
公開日:2026/05/12
更新日:2026/00/00
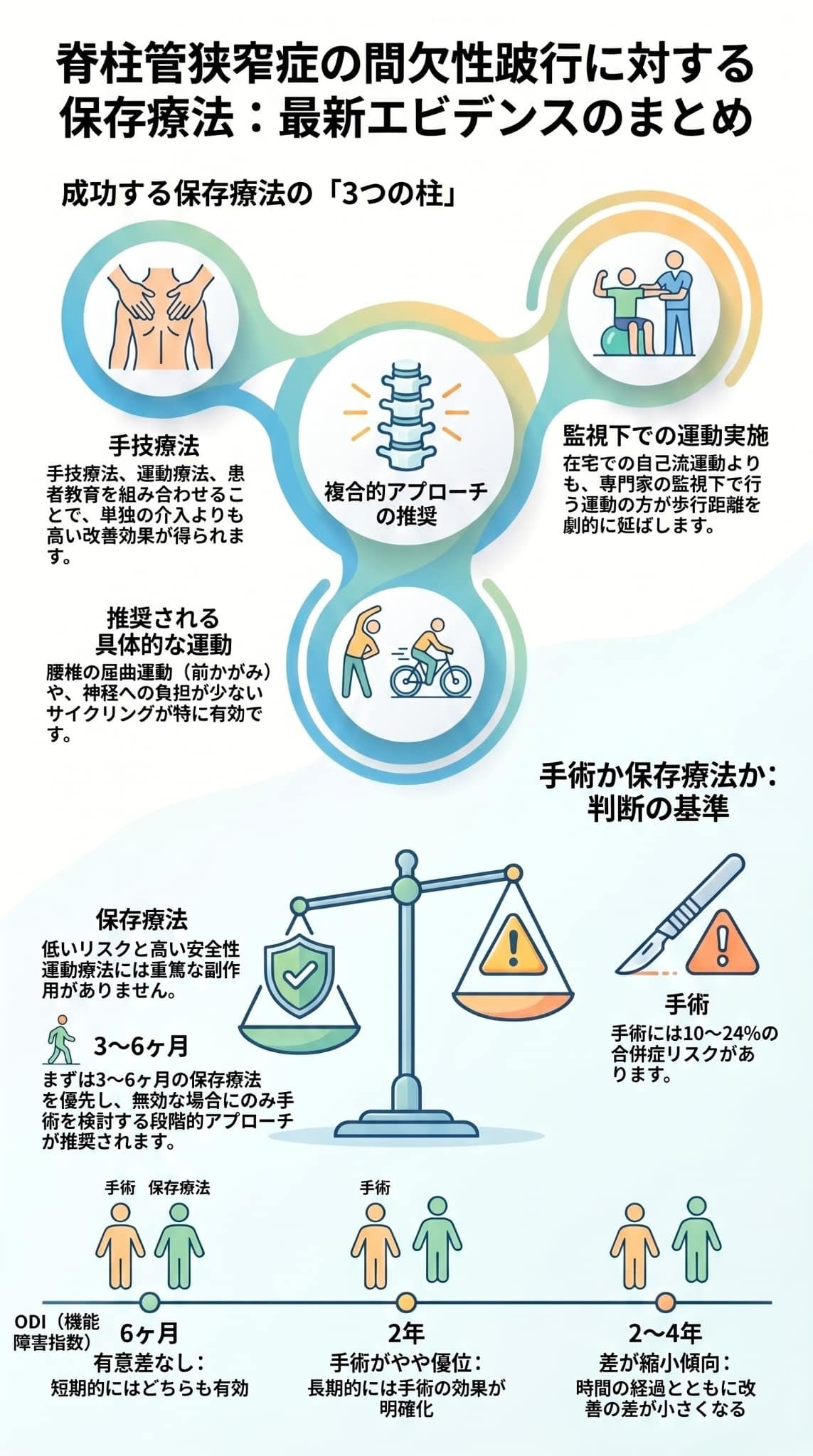
この文献は、腰部脊柱管狭窄症に伴う間欠性跛行に対し、理学療法や運動療法を中心とした保存療法がいかに有効であるかを包括的に検証しています。
手技療法と運動、患者教育を組み合わせた多面的なアプローチは、短期的には手術と同等の機能改善や痛みの軽減をもたらすと報告されています。
具体的な手法として、腰椎屈曲運動や体幹筋力強化、サイクリングなどが推奨される一方、在宅のみの実施よりも専門家の監視下で行う方がより高い成果を得られる傾向にあります。
重症例では長期的には手術が優位となる場面もありますが、合併症リスクを考慮し、まずは3〜6ヶ月の保存的介入を優先する段階的な治療戦略が重要視されています。
総じて、個々の患者の病態に合わせた個別化ケアの重要性と、より質の高い臨床研究の必要性を説く内容となっています。
目次
「脊柱管狭窄症の間欠性跛行に対する保存療法(理学療法・運動療法):包括的Deep Review」のあらまし(概要)は以下の通りです。
腰部脊柱管狭窄症(LSS)は加齢に伴う変性疾患であり、歩行や立位で下肢の痛みやしびれが生じ、休むと回復する「間欠性跛行(神経性跛行)」が特徴です。この歩行能力の制限が患者の最も大きな機能障害となっており、本資料ではこれに対する保存療法(特に理学療法や運動療法)の有効性に関するエビデンスをまとめています。
- 多面的アプローチの推奨: 手技療法、運動療法、および患者教育を組み合わせた「複合的なアプローチ」が、症状や機能の短期的な改善に最も有効であることが示されています。
- 運動療法の具体的な内容: 成功している運動介入には、ストレッチ、体幹筋力の強化、有酸素運動(特にサイクリング)、そして腰椎の屈曲運動が多く含まれています。
- 専門家による監視(指導)の重要性: 単独で行う在宅プログラムよりも、専門家の指導下で行う「監視下プログラム」の方が、即時的な痛みや歩行距離の改善において高い効果を示します。
- 短期(6ヶ月以内): 運動療法と手術療法の間で、症状改善効果に明確な差は見られません。
- 中期・長期(6ヶ月〜数年): 2年などのスパンで見ると手術の方が痛みや機能障害の改善に優れていますが、2〜4年後にはその差は縮小する傾向があります。
- リスクと手術のタイミング: 手術には合併症(10〜24%)や再手術(14%)のリスクがある一方、保存療法には重篤な副作用が報告されていません。そのため、まずは保存療法を実施し、3〜6ヶ月間行っても効果がない場合に手術への移行を検討する「段階的アプローチ」が推奨されています。
保存療法は有効な選択肢ですが、現在あるエビデンス(科学的根拠)の質は「低〜中程度」にとどまっています。研究のサンプルサイズが小さいことや、介入内容にバラつきがあることが原因であり、今後どの運動療法が最も効果的かを決定するためには、さらに大規模で質の高い研究が緊急に必要だと結論づけられています。
腰部脊柱管狭窄症(LSS)の患者さんの身体の中では、主に**加齢に伴う背骨の組織の変性(老化)**をきっかけとして、神経の圧迫や血行不良が生じるメカニズムが働いています。
加齢とともに、背骨のクッションである椎間板が傷んだり(椎間板症)、背骨の骨自体が変形したり(脊椎症)、椎間関節が分厚くなるといった変化が進行します。
さらに、背骨を支える**「黄色靱帯」という組織が分厚くなり、内側へ折り込まれるように飛び出してくる**ことで、神経の通り道である「脊柱管」の断面積が狭くなってしまいます。
狭くなった脊柱管によって、その中を通っている神経根や馬尾(神経の束)が物理的・機械的に圧迫されます。
身体の中で起きている問題は単なる物理的な圧迫だけではなく、**炎症による刺激や、血管が圧迫されることによるうっ血(血流障害)**が複合的に発生しています。
これにより、神経に十分な血液と酸素が行き渡らなくなり、お尻から足にかけての痛み、しびれ、脱力感といった症状が引き起こされます。
歩くと痛くなり、前かがみになって休むと楽になるという特徴的な症状(神経性跛行)は、姿勢によって背骨の中のスペース(脊柱管の容積)や血流がダイナミックに変化するというメカニズムによるものです。
- 症状が悪化する時(立位・歩行時): 腰を反らせる姿勢(腰椎伸展位)や体重がかかる姿勢をとると、構造上、脊柱管がさらに狭くなり、神経への圧迫や血行不良が増悪します。
- 症状が回復する時(座位・前屈時): 座ったり腰を丸めたり(腰椎屈曲位)すると、脊柱管の容積が拡大し、神経の周りのスペースが増加します。これにより背骨の中の圧力(硬膜外圧)が下がり、神経への血流が改善・再開するため、症状がスッと和らぎます。
理学療法などの保存療法は、この身体のメカニズムを逆手に取ったものです。意図的に腰を丸める動き(屈曲運動)を取り入れたり、姿勢を改善したりすることで、物理的に神経周囲の空間を広げ、血流を改善させることを理論的な根拠としています。
腰部脊柱管狭窄症(LSS)に対する保存療法は、重篤な神経系の異常(麻痺など)がない、軽度から中等度の症状を持つ患者さんに対して第一選択となる治療法です。主な目的は、痛みの軽減、歩行などの機能改善、生活の質(QOL)の向上、そして手術の回避にあります。
保存療法は、大きく「非薬物療法」と「薬物療法」に分類され、これらを組み合わせて行われます。
- 非薬物療法: 治療の中核を担うものであり、運動療法(腰を丸める屈曲運動、体幹の安定化、有酸素運動、ストレッチなど)、手技療法(牽引や背骨の調整など)、物理療法(温熱、超音波、電気刺激)、装具療法(コルセット)、および患者教育が含まれます。
- 薬物療法: 痛みを和らげるための非ステロイド性抗炎症薬や鎮痛薬、神経の痛みを抑える薬、血流を改善する薬(プロスタグランジン製剤など)、および硬膜外ステロイド注射などが用いられます。
保存療法の中でも運動療法が中核的な役割を果たします。特に効果的とされているのが、**手技療法・運動療法・患者教育を組み合わせた「多面的アプローチ」**です。
単に自宅で運動やストレッチを自己流で行うよりも、専門家の監視(指導)のもとで複合的なプログラムを実施したほうが、短期的な痛みや歩行距離の改善に大きく寄与することが分かっています。
プログラムの目安としては、週に2〜3回、6〜12週間にわたって実施することが一般的です。
保存療法の効果判定は、まず短期的(4〜8週間)に行い、その後中期的(3〜6ヶ月)な反応を評価することが推奨されています。
実際に保存療法を長期間継続した患者さんの約3分の1が症状の改善を報告しており、多くの人が手術を回避できる可能性があります。
ただし、適切な保存療法を3〜6ヶ月間続けても効果が見られない場合には、次の段階として手術(外科的治療)への移行を検討することが推奨されるという「段階的アプローチ」が基本となっています。
腰部脊柱管狭窄症(LSS)に対する運動療法には様々な種類があり、それぞれ異なるメカニズムで症状の改善を目指します。主な種類とその効果は以下の通りです。
- 屈曲指向運動(腰を丸める運動) 腰を丸めることで脊柱管のスペースを広げ、神経の周りの空間を増やすことを目的とした運動です。単独で行った場合の効果は限定的ですが、手技療法など他の介入と組み合わせることで回復感を高めることが示されています。
- 体幹安定化訓練(コア強化) 低下した体幹の筋力や腰の柔軟性を改善し、姿勢をコントロールする力を高めます。ハムストリングス(太もも裏)のストレッチと組み合わせることで、痛みや機能障害を有意に改善したという報告があります。
- 水中運動・水中歩行 水の浮力を利用して体重の負荷を減らし、関節へのストレスを和らげながら運動を行う方法です。通常の理学療法に比べて即時的な痛みや歩行距離の改善に効果的とする報告がありますが、エビデンス(科学的根拠)の質は極めて低いとされており、解釈には注意が必要です。
- トレッドミル訓練 歩行能力を直接改善するための訓練です。専用の器具で体重を支え、症状を軽減しながら歩く「免荷式トレッドミル」などがありますが、エアロバイク(サイクリング)と比較して効果に有意な差は認められておらず、どちらも同等の効果を持つ可能性が示唆されています。
- 監視下複合運動プログラム 専門家の監視(指導)のもとで、有酸素運動、筋力トレーニング、柔軟性運動などを組み合わせる多面的なアプローチです。即時的な下肢の痛み、症状の重症度、歩行距離において優れた効果を示し、長期的にも機能障害を抑え、歩行距離や生活の質(QOL)を高めることが報告されています。
運動療法全体としては、無治療やプラセボ(偽薬)と比較して痛みの軽減に有意な効果を示し、短期的には下肢の痛みと機能の改善に有益であることが報告されています。
しかし、現在ある研究データの質は「低〜中程度」にとどまっており、どの単一の運動が最も優れているかを決定するには至っていません。
そのため、自己流で単一の運動を行うよりも、専門家の監視下でストレッチ、筋力強化、有酸素運動(特にサイクリング)を複合的に行うことが、成功するプログラムの条件として推奨されています。
さらに、運動療法単独ではなく、手技療法や患者教育を組み合わせた「多面的アプローチ」にすることで、臨床的に意味のある短期的な症状と機能の改善をもたらすことが示されています。
腰部脊柱管狭窄症(LSS)に対する手技療法(マニュアルセラピー)は、これまでお話しした運動療法と組み合わせることで、特に短期的な症状や機能の改善に大きな相乗効果をもたらすことが資料で示されています。
手技療法には、脊椎マニピュレーション(背骨の調整)、関節のモビライゼーション、軟部組織マッサージ、神経の滑りを良くする神経モビライゼーション、徒手牽引(手を使った牽引)など多様なアプローチが含まれます。
これらは、関節の動く範囲(可動域)を改善し、軟部組織の柔軟性を高め、神経組織の滑りを良くすることで痛みを軽減することを目的としています。
手技療法の最大の特徴は、運動療法や患者教育と組み合わせることで、単独の治療よりも優れた効果を発揮する点です。
- 手技療法と運動療法を組み合わせたアプローチは、運動療法を単独で行った場合と比較して、6週間後の時点で痛み、機能障害、歩行距離、腰の可動域、股関節の筋力において有意に優れた効果を示しました。
- 治療終了時や6週間後の追跡調査時においても、痛みや歩行距離の有意な改善が維持されており、手技療法が運動療法の効果を底上げ(増強)する可能性が示唆されています。
- 脊椎マニピュレーションと屈曲運動(腰を丸める運動)を組み合わせた小規模な介入では、対象となった患者全員において、歩行時間や痛みの大幅な改善が確認されました。
併用が推奨される一方で、特定の単独手技による効果も報告されています。
- 神経モビライゼーションを単独で行った介入では、7回目の治療時点で痛み、症状、機能、歩き始めてから最初の症状が出るまでの時間、および総歩行時間のすべてにおいて有意な改善が見られました。
- 徒手牽引療法は、機械を使った間欠的牽引療法と比較して、痛みと機能障害を有意に改善したと報告されています。
短期的には非常に有効な手技療法ですが、長期的な効果が持続するかどうかについては、まだ明確な結論が出ていません。
神経モビライゼーション単独の介入では、3ヶ月後に症状や機能の改善は維持されたものの、痛みの改善は有意なレベルを保てなかったという報告もあります。
現在ある手技療法の研究は、参加人数が少ない小規模なものが多く、長期的優位性を証明するための質の高い大規模な研究が不足しているのが現状です。
総じて、手技療法は痛みを和らげ身体を動かしやすくする上で非常に有効な手段ですが、単独で完結させるのではなく、個々の患者の状態に合わせて運動療法と組み合わせた「個別化されたアプローチ」として取り入れることが推奨されています。
腰部脊柱管狭窄症(LSS)に対する保存療法の適用範囲(対象となる患者)と、治療効果およびエビデンス(科学的根拠)における限界は以下の通りです。
保存療法は、画像診断でLSSが確認されており、軽度から中等度の神経性跛行(歩行や立位で痛みが生じ、腰を丸めると軽減する症状)を持つ患者に対する第一選択となります。
保存療法を最長3年間続けた患者の約3分の1が改善を報告し、約50%が症状不変であったとされており、適用範囲内の多くの患者が手術を回避できる可能性があります。
- 進行性の神経学的欠損(麻痺など)
- 馬尾症候群(排尿・排便障害など)
- 重度の神経学的障害、または急速に悪化する症状 これらの患者には保存療法を漫然と続けるべきではなく、速やかな検査と手術適応の評価が必要です。また、運動能力を制限する重大な併存疾患(別の病気)を持つ患者も運動療法の適用から除外されます。
保存療法には重篤な副作用や合併症のリスクがないという大きな利点がありますが、全ての患者を治癒に導けるわけではありません。
- 症状が悪化する層の存在: 保存療法を続けても、10〜20%の患者は症状の悪化を報告しています。
- 重症例における手術との比較: 保存療法を3〜6ヶ月間行っても無効であった患者においては、保存療法を継続するよりも手術を行った方が、痛み、機能障害、生活の質(QOL)において優れた効果を示すことが分かっています。
- 中期的な効果の差: 短期的(6ヶ月以内)には手術と保存療法で大きな差はありませんが、2年後などの中期的なスパンで見ると、手術群の方が機能障害(ODIスコア)において有意に優れた改善を示します。
現在の保存療法の最大の限界は、その有効性を裏付ける研究の質が「低〜中程度」にとどまっており、強力な推奨を行うのが難しいという点です。
- 最適な運動プログラムが不明: 既存の運動プログラムは内容にばらつきが大きく(異質性が高い)、頻度・強度・期間の「最適な用量」を決定する決定的なエビデンスが不足しています。
- 研究手法の課題: 多くの研究はサンプルサイズ(参加人数)が小さく、長期的な追跡データも欠如しています。また、保存療法と手術を比較する大規模試験(SPORT試験など)でも、途中で保存療法から手術に切り替える患者(クロスオーバー)が多く発生してしまい、正確な比較検証が難しくなっているという限界があります。
腰部脊柱管狭窄症(LSS)に対する運動療法(保存療法)と外科的治療(手術)の比較については、経過する期間によって効果に違いが見られます。期間ごとの効果、リスク、および手術適応の考え方について詳しく解説します。
短期的には、運動療法と手術の効果に明確な差は認められていません。
- 大規模なSPORT試験では、治療開始から6週間の時点では手術群の方が痛みや機能障害の改善に優れていました。これは手術による即時的な症状軽減効果を示しています。
- しかし、6ヶ月が経過した時点ではその差が縮小し、機能障害(ODIスコア)や身体機能において両群間の統計的な有意差はなくなりました。つまり、半年後には運動療法を行っているグループも手術と同等の改善レベルに追いつくことを意味しています。
中期的になると、手術の優位性が明確になってきます。
- 2年の時点では、手術群の方が機能障害の改善において有意に優れた結果を示します。
- 患者の満足度においても、2年時点で手術群の68.2%が満足していると回答したのに対し、保存療法群では29.6%にとどまりました。
- ただし、歩行距離(歩行能力)については、2年経っても手術の優位性は認められていない点には注意が必要です。
長期的には手術の優位性は持続しますが、その差は時間とともに縮小していく傾向があります。
- 5〜10年の長期追跡データでは、下肢の痛みについては手術の優位性が残るものの、腰痛については両群で有意差がなくなります。
- 興味深いことに、5〜10年経過した時点での「患者満足度」には両群で有意差が認められず、むしろ「重度の不満」を抱える患者の割合は手術群の方が高い(77% vs 52%)という結果も報告されています。
安全性においては、両者に大きな違いが存在します。
- 外科的治療: 手術を受けたグループでは、10〜24%の確率で有害事象(合併症)が発生し、5年以上のスパンで見ると約14%の患者が再手術を必要としています。
- 運動療法(保存療法): 重篤な有害事象の報告はなく、一般的な副作用は運動による筋肉痛程度にとどまります。
これらの比較から、軽度から中等度の症状の患者には、まず安全な運動療法を中心とした保存療法を第一選択とすることが推奨されています。
「3〜6ヶ月間、適切な保存療法を行っても効果がなかった場合」に、はじめて手術を検討するという段階的なアプローチをとるのが最も合理的です。
なお、ベースライン時の痛みが強い、機能障害が重度である、あるいは患者自身の手術への希望が強いケースでは、手術の適応となりやすく、その恩恵を受けやすいことが分かっています。
運動療法と手術を比較した研究データのエビデンスの質は「低〜中程度」にとどまっています。これは、前述の大規模試験などにおいて、「最初は保存療法を選んだが、途中で手術に切り替えた(クロスオーバーした)」患者が多く発生し(保存療法群の43%)、治療法を純粋に比較検証する精度が著しく低下してしまったことが理由として挙げられています。
腰部脊柱管狭窄症(LSS)に対する外科的治療(手術)には、一定の合併症リスクや将来的な再手術の可能性が存在します。具体的なリスクと再手術の確率は以下の通りです。
手術を受けた患者のグループにおいて、有害事象(合併症)の発生率は10〜24%に上ると報告されています。一方で、運動療法を中心とした保存療法では重篤な有害事象の報告はなく、最も一般的な副作用は運動に伴う筋肉痛程度にとどまっています。
手術後、数年が経過すると再手術が必要となるケースが一定数存在し、期間ごとの再手術率は以下のデータが示されています。
- 術後2年時点: 大規模なSPORT試験の報告では、**2年時点での再手術率は8%**であり、そのうち再発性の狭窄が原因だったものは半数未満でした。
- 術後5年以上: 5年以上の追跡調査を含めたメタアナリシス(複数の研究の統合分析)によると、**長期的な再手術率は14%**に達することが示されています。
長期的(5〜10年)に見ると、手術群と保存療法群の間で患者の満足度に有意な差はなくなりますが、**「重度の不満」を抱える患者の割合は、むしろ手術群の方が有意に高い(手術群77%に対し、保存療法群52%)**というデータも報告されています。
腰部脊柱管狭窄症(LSS)において、重篤な神経麻痺などがない「軽度から中等度の症例」に対して、まず保存療法を第一選択(優先)とすることの合理性は、提供された資料の中で以下の明確な理由から強く支持されています。
保存療法を最長3年間にわたって継続した患者のデータをみると、**約3分の1が症状の「改善」を報告し、約50%が「不変(悪化していない)」**という結果が出ています。悪化を報告した患者は10〜20%にとどまっており、多くの患者が手術を受けずに生活を維持、あるいは改善できることが示唆されています。
治療開始から短期的(6ヶ月時点など)なスパンで比較した場合、保存療法と外科的治療(手術)の間で症状や機能改善の効果に明確な差は認められていません。つまり、初めの数ヶ月間は手術を急がずとも、運動療法等で同等の改善を見込めることになります。
これが優先される最も大きな理由の一つです。手術療法を選択した場合、10〜24%の確率で合併症などの有害事象が発生するリスクがあり、将来的には14%の確率で再手術が必要になります。一方で、運動療法を中心とした保存療法においては重篤な有害事象の報告は認められていません。
このように、「短期的には手術と同等の効果が見込めること」と「重大な副作用・合併症リスクがほぼないこと」を考慮すると、まずは安全な保存療法を優先して実施することが極めて理にかなっていると言えます。
現時点の研究データにおいて、「完全に最適な用量(頻度や強度)」を決定する明確なエビデンスはまだ不足していますが、複数の研究を総合することで、効果的な運動プログラムを設計するための具体的な指針が提示されています。
一般的な基準として、週に2〜3回、6〜12週間にわたって実施するプログラムが多く用いられており、これが推奨されています。 1回のセッション時間は、30〜70分程度で行うか、患者の疲労度(耐性)に合わせて最大30分継続するなどの設定がなされています。
単独で自宅で行うプログラムよりも、理学療法士などの専門家が直接指導・監視する**「監視下プログラム」として設計することが強く推奨**されています。
専門家の監視のもとで行うことで、即時的な痛みや歩行距離が有意に改善し、長期的にも高い生活の質(QOL)を維持できることが分かっています。また、定期的な専門家の支援や励ましがあることで、プログラムの継続率(アドヒアランス)を約80%と高く保つことができます。
単一の運動(歩行だけなど)に偏るのではなく、ストレッチ、体幹の筋力強化、有酸素運動(特にエアロバイクなどのサイクリング)、そして心理的アプローチを組み合わせた複合的な内容にします。
さらに、手技療法(マニュアルセラピー)や、患者自身が症状をコントロールするための「患者教育(生涯にわたる自己管理戦略)」をプログラムに組み込むことで、歩行能力や機能の改善を最大限に高めることができます。
参考文献の「臨床実践への推奨事項」のセクションに基づき、保存療法を実践するにあたっての具体的な手順と推奨事項を以下にまとめます。現在あるエビデンス(科学的根拠)を統合した実践的な指針です。
- 適応: 画像診断で腰部脊柱管狭窄症(LSS)が確認されており、歩行や立位で下肢の痛みが生じ、腰を丸めると楽になる「軽度〜中等度の神経性跛行」を持つ患者が対象となります。
- 除外(レッドフラッグ): 進行性の神経麻痺、馬尾症候群(排尿・排便障害など)、重度または急速に悪化する症状がある場合は対象外です。これらの患者は漫然と保存療法を行わず、速やかに検査と手術適応の評価を行う必要があります。
- 推奨される運動内容: 屈曲運動(腰を丸める運動)、ストレッチ、体幹の筋力強化、有酸素運動(特にサイクリング)、そして心理学的アプローチを組み合わせたメニューが成功率を高めます。
- 頻度と期間の目安: 週に2〜3回、6〜12週間にわたって実施することが一般的な基準です。
- 症状に合わせた個別化: 全員に同じメニューを行うのではなく、例えば「腰を丸めると症状が改善する患者には、屈曲指向運動を多めに取り入れる」など、症状のパターンに合わせたカスタマイズが重要です。
治療を開始する前に、歩行テスト(トレッドミル歩行など)や、痛み・機能障害を評価する質問票(ODI、ZCQ、VASなど)を用いて現状を客観的な数値で把握しておくことが推奨されます。 その上で、**短期的(4〜8週間)および中期的(3〜6ヶ月)**なタイミングで評価を行い、臨床的に意味のある改善が得られているかをモニタリングします。
保存療法は有効な選択肢ですが、「3〜6ヶ月間」適切な保存療法を実施しても効果が見られない場合は、手術を検討することが推奨されます。特に、機能障害や心理的苦痛が重度な患者、あるいは患者自身の手術への希望が強い場合は、手術への移行を検討すべき特徴とされています。
保存療法を成功させるには、理学療法士(運動プログラムの設計・指導)と医師(診断・薬物管理・手術適応の評価)などの専門家が連携することが不可欠です。
長期間の治療になるため、自宅での運動をベースにする場合であっても、定期的に専門家からの支援や励ましを受けることで、プログラムの継続率(アドヒアランス)を約80%と高く保つことができると指摘されています。
腰部脊柱管狭窄症(LSS)に対する保存療法の研究は過去10年間で進展してきましたが、臨床現場での確実な指針を作成するためには、依然として多くの課題が残されています。資料では、今後の重要な研究課題として以下の6つの領域が挙げられています。
現在のエビデンスにおける最大の限界は、研究の質と介入の標準化が不足していることです。
- 多くの研究が**小規模なサンプルサイズ(参加人数)**であり、臨床的に重要な効果を正確に検出するだけのデータが不足しています。
- 運動プログラムという特性上、参加者や指導者を「盲検化(誰がどの治療を受けているか分からないようにすること)」するのが難しく、評価に偏り(バイアス)が生じるリスクがあります。
- また、介入内容(運動の種類や強度)が研究ごとにバラバラであるため、比較検証が困難になっており、介入手法の標準化が求められています。
どの運動療法が最も効果的かについて、決定的な結論はまだ出ていません。
- 運動の**最適な用量(頻度、期間、強度)**を決定するための研究が必要です。
- 専門家による「監視」が本当に不可欠かどうかの検証や、持久力トレーニングとインターバルトレーニングの比較、異なる運動様式間の効果比較などが求められています。
- 運動療法による改善効果が長期間持続するのか、あるいは将来的に手術へ移行する確率(再発率)がどうなるのかといったデータが不足しています。
- また、機能維持だけでなく、心血管疾患の危険因子や死亡率に対する長期的な効果の評価も欠如しています。
患者全員に同じ治療を行うのではなく、患者ごとの特徴に合わせた治療(個別化医療)の発展が課題です。
- 「どの患者が保存療法で最も改善しやすいか」「どの患者が将来手術を必要とするか」を予測する因子を特定する研究が求められています。
- 一般的な生活の質(QOL)評価ツールではなく、より病態に即した疾患特異的なQOL評価や、実際の歩行行動などを評価の軸にする必要があります。
高齢化に伴い、脊柱管狭窄症の患者数と社会的・経済的負担は劇的に増加すると予想されていますが、費用対効果に関する研究が欠如しています。
- 医療資源を適切に配分するために、医療費の消費、仕事の欠勤による損失、治療にかかるトータルコストなどを含めた包括的な経済評価が緊急に必要です。
保存療法へのアクセスを広げ、患者が継続して運動に取り組む(アドヒアランス)のを助けるための技術的アプローチが注目されています。
- **eHealthやmHealthテクノロジー(GPS機能を備えたスマートフォンアプリ、ウェアラブルモニターなど)**を活用し、遠隔から患者の歩行行動を測定したり、テレコーチングを行ったりする手法の有効性検証が期待されています。
- 歩行だけでなく、サイクリングや上肢の運動など、下肢の症状を回避しつつ心肺機能を高める「新しい運動様式」の探求も今後の課題として挙げられています。
提供された参考文献の「結論」セクションでは、これまでの各項目の内容を総括し、以下のように最終的なまとめが述べられています。
軽度から中等度の神経性跛行(歩くと痛み、休むと回復する症状)を持つ患者において、保存療法は有効な治療選択肢です。
中でも、**手技療法、運動療法、患者教育を組み合わせた「多面的アプローチ」**が、短期的な症状と機能の改善において最も臨床的に重要な効果をもたらします。
効果的な運動介入には、専門家の監視(指導)下で行う屈曲ベースの運動に加え、ストレッチ、体幹の筋力強化、有酸素運動(特にサイクリング)、心理学的アプローチが多く含まれていることが確認されています。
臨床実践においては、患者の重症度や生活機能のレベルに基づいた個別化が推奨されます。 手術には10〜24%の有害事象(合併症)リスクがあるのに対し、保存療法には重篤な副作用がないため、まずは保存療法を第一選択とし、「3〜6ヶ月間適切な保存療法を行っても効果がない場合」に手術を検討する段階的アプローチが妥当であると結論づけられています。
手術は短期的には保存療法より優れた効果を示しますが、2〜4年後にはその差が縮小する傾向がある点も考慮すべき要素として挙げられています。 (※ただし、進行性の麻痺や馬尾症候群などの重篤な神経障害がある場合は、速やかな手術適応の評価が必要です。)
保存療法は有効である一方で、現在の科学的根拠(エビデンス)の質は「低〜中程度」にとどまっているという限界が強く指摘されています。
参加人数の少ない小規模な研究が多いことや、研究ごとの介入内容にバラつきがあることが原因であり、結果として「最適な運動の頻度・強度・期間」についての決定的な結論は出せていません。
また、専門家の介入がない「単独の在宅運動プログラム」は、単なる助言のみの場合と比べて有効性を示さないことも分かっています。
世界的な高齢化に伴い、脊柱管狭窄症の有病率は劇的に増加することが予想されています。
結論として、保存療法は患者にとって間違いなく有効な選択肢ですが、現状の限界を認識し、今後は**「最適な用量の決定」「どの患者に効きやすいかの予測」「費用対効果」や「長期的な効果」を検証するための、大規模で質の高い研究(ランダム化比較試験)が緊急に必要である**と締めくくられています。
[1]C. Comer et al., “A home exercise programme is no more beneficial than advice and education for people with neurogenic claudication: results from a randomised controlled trial.,” PLOS ONE, vol. 8, no. 9, Sept. 2013, doi: 10.1371/JOURNAL.PONE.0072878.
[2]C. Comer et al., “Exercise treatments for lumbar spinal stenosis: A systematic review and intervention component analysis of randomised controlled trials.,” Clinical Rehabilitation, pp. 2692155231201048–2692155231201048, Sept. 2023, doi: 10.1177/02692155231201048.
[3]K. Plaskan, M. Vodicar, and M. Pajek, “Effectiveness of exercise programs for symptomatic lumbar spinal stenosis: a systematic review,” Kinesiologia Slovenica, vol. 28, no. 3, pp. 201–212, Nov. 2022, doi: 10.52165/kinsi.28.3.201-212.
[4]Z. Mo, R. Zhang, M. Chang, and S. Tang, “Exercise therapy versus surgery for lumbar spinal stenosis: A systematic review and meta-analysis.,” Pakistan Journal of Medical Sciences, vol. 34, no. 4, pp. 879–885, July 2018, doi: 10.12669/PJMS.344.14349.
[5]C. Ammendolia et al., “Non-operative treatment for lumbar spinal stenosis with neurogenic claudication: an updated systematic review,” BMJ Open, vol. 12, no. 1, pp. e057724–e057724, Jan. 2022, doi: 10.1136/bmjopen-2021-057724.
[6]L. G. Macedo et al., “Physical Therapy Interventions for Degenerative Lumbar Spinal Stenosis: A Systematic Review,” Physical Therapy, vol. 93, no. 12, pp. 1646–1660, Dec. 2013, doi: 10.2522/PTJ.20120379.
[7]“Management of lumbar spinal stenosis: a systematic review and meta-analysis of rehabilitation, surgical, injection, and medication interventions,” Jan. 2022, doi: 10.6084/m9.figshare.17714851.v1.
[8]C. Ammendolia et al., “Nonoperative treatment of lumbar spinal stenosis with neurogenic claudication: a systematic review.,” Spine, vol. 37, no. 10, May 2012, doi: 10.1097/BRS.0B013E318240D57D.
[9]C. Ammendolia et al., “Nonoperative treatment for lumbar spinal stenosis with neurogenic claudication,” Cochrane Database of Systematic Reviews, no. 8, Aug. 2013, doi: 10.1002/14651858.CD010712.
[10]R. Urata, T. Igawa, S. Ito, and A. Suzuki, “Effectiveness of non-surgical treatment combined with supervised exercise for lumbar spinal stenosis: A systematic review and meta-analysis.,” Journal of Back and Musculoskeletal Rehabilitation, vol. 36, no. 4, pp. 799–813, Mar. 2023, doi: 10.3233/bmr-220220.
[11]F. M. Kovacs, G. Urrútia, and J. D. Alarcón, “Surgery versus conservative treatment for symptomatic lumbar spinal stenosis: a systematic review of randomized controlled trials.,” Spine, vol. 36, no. 20, Sept. 2011, doi: 10.1097/BRS.0B013E31820C97B1.
[12]Z. E. Zimmerman, H. Mass, and M. C. Makhni, “Diagnosis and Management of Lumbar Spinal Stenosis: A Review.,” JAMA, vol. 327 17, no. 17, pp. 1688–1699, May 2022, doi: 10.1001/jama.2022.5921.
[13]J. Wencel and K. A. Olson, “Lumbar Spinal Stenosis: A Literature Review,” Journal of Manual & Manipulative Therapy, vol. 7, no. 3, pp. 141–148, July 1999, doi: 10.1179/106698199790811663.
[14]E. Cruz-Medina, R. Coronado-Zarco, A. Arellano-Hernández, M. E. L. Colomo, and T. I. Nava-Bringas, “Tratamiento conservador en la rehabilitación del paciente con conducto lumbar estrecho: revisión sistemática,” vol. 25, no. 1, pp. 8–17, Jan. 2013.
[15]F. Zaina, C. Tomkins-Lane, E. J. Carragee, and S. Negrini, “Surgical Versus Nonsurgical Treatment for Lumbar Spinal Stenosis.,” Spine, vol. 41, no. 14, July 2016, doi: 10.1097/BRS.0000000000001635.
[16]C. Ammendolia et al., “The boot camp program for lumbar spinal stenosis: a protocol for a randomized controlled trial,” Chiropractic & Manual Therapies, vol. 24, no. 1, pp. 25–25, July 2016, doi: 10.1186/S12998-016-0106-Y.
[17]X.-W. Chen, Z. Zheng, and J. Lin, “Clinical Effectiveness of Conservative Treatments on Lumbar Spinal Stenosis: A Network Meta-Analysis,” Frontiers in Pharmacology, vol. 13, June 2022, doi: 10.3389/fphar.2022.859296.
[18]W. Nagler and H. S. Hausen, “Conservative management of lumbar spinal stenosis: Identifying patients likely to do well without surgery,” Postgraduate Medicine, vol. 103, no. 4, pp. 69–88, Apr. 1998, doi: 10.3810/PGM.1998.04.452.
[19]G. Singh, A. Chahal, M. Singh, and A. J. Samuel, “Physiotherapy versus alternative medicine for pain and quality of life in patients with lumbar spinal stenosis: a systematic review with meta-analysis,” Physiotherapy Quarterly, doi: 10.5114/pq.2024.135419.
[20]Y.-H. Pua, Y.-H. Pua, C. Cai, and K. C. Lim, “Treadmill walking with body weight support is no more effective than cycling when added to an exercise program for lumbar spinal stenosis: a randomised controlled trial.,” The Australian journal of physiotherapy, vol. 53, no. 2, pp. 83–89, Jan. 2007, doi: 10.1016/S0004-9514(07)70040-5.
[21]C. Crawford-Bartle, P. Huffer, R. A. Reinertsen, and J. Sweers, “In patients with symptomatic spinal stenosis, is physical therapy effective in improving pain and function?,” Evidence-Based Practice, vol. 24, no. 3, pp. 21–22, Mar. 2021, doi: 10.1097/EBP.0000000000000877.
[22]J. Slater et al., “The Influence of Exercise on Perceived Pain and Disability in Patients With Lumbar Spinal Stenosis: A Systematic Review of Randomized Controlled Trials.,” American Journal of Lifestyle Medicine, vol. 10, no. 2, pp. 136–147, Mar. 2016, doi: 10.1177/1559827615571510.
[23]H. Oka et al., “A comparative study of three conservative treatments in patients with lumbar spinal stenosis: lumbar spinal stenosis with acupuncture and physical therapy study (LAP study).,” BMC Complementary and Alternative Medicine, vol. 18, no. 1, pp. 1–7, Jan. 2018, doi: 10.1186/S12906-018-2087-Y.
[24]H. Ramadan, “Effectiveness of a Manual Therapy Approach in Treatment of Patients with Lumbar Spinal Stenosis,” Jan. 2019.
[25]H. Oh, S.-J. Choi, S. Lee, K. Lee, and J. Choi, “The effects of manual manipulation therapy on pain and dysfunction in patients with lumbar spinal stenosis.,” Journal of Physical Therapy Science, vol. 32, no. 8, pp. 499–501, Jan. 2020, doi: 10.1589/JPTS.32.499.
[26]D. S. Creighton, J. Krauss, and B. Marcoux, “Management of Lumbar Spinal Stenosis through the Use of Translatoric Manipulation and Lumbar Flexion Exercises: A Case Series,” Journal of Manual & Manipulative Therapy, vol. 14, no. 1, p. 1, Jan. 2006, doi: 10.1179/JMT.2006.14.1.1E.
[27]M. P. Reiman, J. Y. Harris, and J. A. Cleland, “Manual therapy interventions for patients with lumbar spinal stenosis: a systematic review,” Jan. 2009.
[28]D. R. Murphy, D. R. Murphy, E. L. Hurwitz, A. A. Gregory, and R. Clary, “A non-surgical approach to the management of lumbar spinal stenosis: a prospective observational cohort study.,” BMC Musculoskeletal Disorders, vol. 7, no. 1, pp. 16–16, Feb. 2006, doi: 10.1186/1471-2474-7-16.
[29]G. Reid, P.-B. Joan, S. Phillip, G. Kerry, and B. Jean-Michel, “A Neural Mobilization Treatment Strategy for Patients with Neurogenic Claudication Related to Degenerative Lumbar Spinal Stenosis: A Prospective Case Series,” vol. 7, no. 3, May 2021, doi: 10.23937/2469-5718/1510191.
[30]J. N. Weinstein et al., “Surgical versus Nonsurgical Therapy for Lumbar Spinal Stenosis,” The New England Journal of Medicine, vol. 358, no. 8, pp. 794–810, Feb. 2008, doi: 10.1056/NEJMOA0707136.
[31]K. Sajadi et al., “Long-Term Outcomes of Laminectomy in Lumbar Spinal Stenosis: A Systematic Review and Meta-Analysis,” Asian journal of neurosurgery, vol. 17, no. 02, pp. 141–155, June 2022, doi: 10.1055/s-0042-1756421.
[32]D. Hageman, H. J. P. Fokkenrood, L. N. M. Gommans, M. M. L. van den Houten, and J. A. W. Teijink, “Supervised exercise therapy versus home‐based exercise therapy versus walking advice for intermittent claudication,” Cochrane Database of Systematic Reviews, vol. 2018, no. 4, pp. 0–0, Apr. 2018, doi: 10.1002/14651858.CD005263.PUB4.
[33]M. Minetama et al., “Minimal clinically important differences in walking capacity and physical activity after nonsurgical treatment in patients with lumbar spinal stenosis: a secondary analysis of a randomized controlled trial,” The Spine Journal, vol. 24, no. 2, pp. 256–262, Feb. 2024, doi: 10.1016/j.spinee.2023.10.011.
[34]W. A. Moojen, M. P. Arts, R. Brand, B. W. Koes, and W. C. Peul, “The Felix-trial. Double-blind randomization of interspinous implant or bony decompression for treatment of spinal stenosis related intermittent neurogenic claudication,” BMC Musculoskeletal Disorders, vol. 11, no. 1, pp. 100–100, May 2010, doi: 10.1186/1471-2474-11-100.
[35]A. J. Twomey and Z. Khan, “Home-Based Exercise Therapy in the Management of Intermittent Claudication: A Systematic Review and Meta-Analysis,” Cureus, vol. 15, May 2023, doi: 10.7759/cureus.39206.
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




