〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
変形性腰椎症とは?
公開日:2026/04/11
更新日:2026/05/15
加齢に伴う腰椎の構造変化である変形性腰椎症について、その病理から治療法までを体系的に解説しています。
疾患の進行は椎間板の変性から始まり、不安定期を経て、最終的に骨棘形成や靭帯肥厚による再安定化へと至る「退行性カスケード」の枠組みで捉えられています。
診断においては、画像上の変化と実際の腰痛や坐骨神経痛といった症状が必ずしも一致しないため、多角的な評価が重要視されます。
治療の第一選択は運動療法や薬物療法などの保存的アプローチであり、手術は重篤な神経障害がある場合にのみ検討されます。
全体として、体重管理や体幹強化による予防の重要性と、エビデンスに基づいた適切な臨床判断の必要性を説いています。
目次
主に椎間板と椎間関節を中心とした**加齢による退行性変化(変性疾患)**です。多くは無症状ですが、一部の患者において腰痛や坐骨神経痛、脊柱管狭窄症などを引き起こします。
単一の病変ではなく、椎間板の変性から始まり、関節への負荷増大や骨棘形成などへと続く連鎖的な変化を伴う概念として理解されています。
参考文献に基づき、その発症メカニズム、症状、診断、および治療・予防について詳しく解説します。
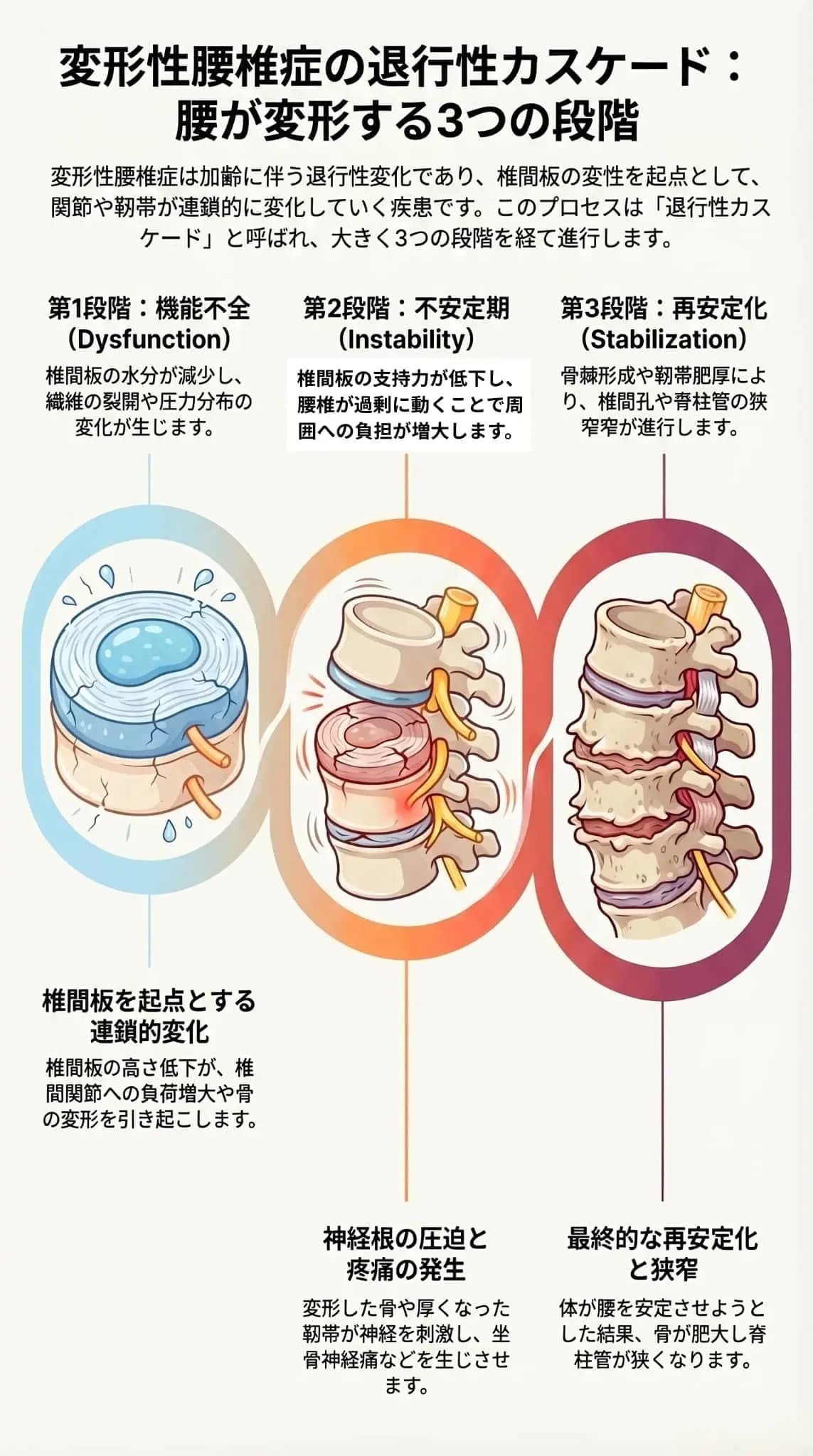
- 機能不全(Dysfunction): 椎間板の水分減少や環状繊維の裂開などが生じ、圧力分布が変化します。
- 不安定化(Instability): 脊椎が過剰に動くようになり(機能的過可動)、椎体や椎間関節(ファセット)への負担が増大します。
- 再安定化(Stabilization): 骨増殖(骨棘形成)や靭帯の肥厚が起こることで再び安定化しようとしますが、結果として椎間孔や脊柱管の狭窄を引き起こします。
- 腰痛: 鈍痛や動作時に悪化する痛みが特徴です。急性腰痛として比較的短期間で改善することが多いですが、3か月以上慢性化する患者も存在します。
- 放散痛と神経症状: 神経根の圧迫や関節周囲の炎症により、下肢への放散痛(坐骨神経痛)や、感覚の鈍麻、筋力低下などの神経根障害が生じることがあります。
- 間欠性跛行: 脊柱管狭窄が進行すると、歩行を続けると足が痛み、休むと回復する間欠性跛行や歩行障害を呈します。
診断の基本は臨床所見の把握であり、第一選択としてX線検査が行われ、必要に応じてMRI(軟部組織や神経の評価)やCT(骨の評価)が用いられます。
しかし、参考文献において特に強調されているのは、高齢者では画像上の変形(放射線学的変化)が非常に高頻度で見られ、画像所見と実際の痛みが必ずしも一致しないという点です。
したがって、重度の画像的変化があってもそれだけで病態を決めつけず、臨床的な評価を優先して治療方針を決定すべきとされています。
- 治療方針: 保存療法が第一選択となります。痛みを和らげ機能を改善するために、コアスタビリティ訓練やストレッチなどの運動療法、姿勢指導などの理学療法、NSAIDs(非ステロイド性抗炎症薬)などの薬物療法、必要に応じた注射療法が行われます。
- 外科療法(手術): 手術は、保存療法で改善しない重度の痛みや、進行性の神経学的欠損(神経症状の悪化)がある場合などに限定して検討されます。
- 予防・管理: 高BMI(肥満)は変形を進行させるリスク因子であるため、体重管理が推奨されます。また、体幹筋の強化や柔軟性を維持する運動習慣は、腰椎への負担を軽減し機能を維持するのに役立つとされています。
変形性腰椎症の患者の身体の中では、主に椎間板を起点とした「退行性カスケード」と呼ばれる3つの段階的な変化が起きています。単一の病変ではなく、ある部分の変化が次の変化を引き起こすという連鎖的なプロセスが進行しています。
最初に変化が起きるのは、背骨の骨と骨の間でクッションの役割を果たす「椎間板」です。加齢などにより椎間板の水分が減少し(髄核の脱水)、周囲を囲む環状繊維に裂け目(裂開)が生じます。これにより、腰椎にかかる圧力の分布が正常ではなくなります。
椎間板のクッション機能が低下すると、背骨がグラグラと過剰に動くようになる「機能的過可動」という不安定な状態に陥ります。また、椎間板が潰れて高さが低くなることで、椎体(背骨の骨そのもの)や椎間関節(ファセット)にかかる負荷が大きく増大します。
グラグラと不安定になった背骨を再び安定させようとする体の反応として、**骨が余分に増殖してトゲのようになる「骨棘(こっきょく)形成」や、骨を支える「靭帯の肥厚(分厚くなること)」が起こります。
これにより背骨自体は再び安定化に向かいますが、増殖した骨や分厚くなった靭帯が、神経の通り道である椎間孔や脊柱管を物理的に狭くしてしまう(狭窄)**という新たな問題を引き起こします。
このような構造的な変化に伴い、身体の中では以下のようにして痛みやしびれが発生します。
- 炎症による痛みの発生: 椎間板へのダメージや、負担が増えた関節の周囲で炎症が起こることで、痛みを感じるセンサー(疼痛受容器)が直接刺激されます。
- 神経の圧迫と血流障害: 第3段階で作られた骨棘や分厚くなった靭帯によって神経の根元(神経根)が圧迫されると、そこから足に向かう神経の血流障害や代謝障害が引き起こされます。これが、下肢への放散痛(坐骨神経痛)や神経症状の原因となります。
身体の中では単に骨が変形しているだけでなく、**「椎間板の水分低下と劣化」→「関節の不安定化と負荷増大」→「骨や靭帯が肥厚して神経の通り道が狭くなる」という一連のドミノ倒しのような変化(退行性カスケード)**が起きています。
変形性腰椎症は、臨床的には無症状(無症候)であるケースも多いですが、症状が現れる場合は以下のような特徴的な症状や身体的変化が認められます。
急性腰痛として比較的短期間で改善する例が多数ある一方で、3か月以上痛みが慢性化する患者も存在します。
- 腰痛: 最も一般的に見られる症状であり、**鈍痛や、身体を動かした際に悪化する(動作時増悪)**のが特徴です。
- 放散痛(根性坐骨神経痛): 神経が圧迫されることで、腰から下肢(足)にかけて放散する痛みが生じます。感覚が鈍くなる(感覚鈍麻)ことや、筋力低下などの神経根症状を伴う場合もあります。
- 神経間欠性跛行(しんけいかんけつせいはこう): 脊柱管狭窄が進行すると、しばらく歩き続けると足の痛みやしびれで歩行が困難になり、休むと回復して再び歩けるようになる間欠性跛行や歩行障害を呈します。
診察において医師が確認する主な臨床所見は以下の通りです。
- 身体所見(可動域制限): 体を前に曲げにくくなる前屈制限や、立ち上がる際の痛み(起立時疼痛)が認められます。
- 神経学的所見: 神経根が障害されているサインとして、下肢の知覚(感覚)低下、腱反射の異常、筋力低下が確認されることがあります。
臨床評価において特に注意すべき重要な所見は、**「画像上の変化と実際の痛みが必ずしも強く一致しない」**という点です。
高齢者においては、X線などの画像診断で骨の変形などの放射線学的変化が非常に高い頻度で発見されます。
しかし、重度な画像上の変化があっても症状が全くないことも多く、画像所見のみで病態を決定することは避けるべきだとされています。そのため、実際の痛みの状況や神経学的所見といった臨床的な評価を重視して診断を進めることが極めて重要です。
変形性腰椎症の診断は、患者の実際の痛みや神経の状態を確認する「臨床所見の把握」をベースとし、それを裏付けるために各種の画像検査を組み合わせて行われます。
標準的な流れとして、まずはX線検査が行われ、必要に応じてMRIやCTなどのより詳細な検査が追加されます。
具体的には、以下のような検査が用いられます。
- 単純X線検査(レントゲン): 検査の第一選択となります。骨棘(骨のトゲ)の形成、椎間板の高さが低下していないか、背骨全体の並び(アライメント)などを評価するのに有用です。
- MRI検査: X線では見えない軟部組織や神経の評価に優れています。椎間板の水分量や変性の状態、神経の通り道(椎間孔や硬膜管)の狭窄具合、神経根の圧迫などを詳しく調べるために用いられます。
- CT検査: 骨の変化をより詳細に評価します。骨棘や関節面の状態を正確に把握することができ、手術前の解析などにも役立ちます。
- ミエログラフィー(脊髄造影): 立った状態での多発的な狭窄など、特徴的な所見を確認できる歴史的な手法であり、特定の診断状況において有用な情報を提供することがあります。
- SPECT-CT: 骨の代謝活性を可視化し、痛みの発生源を特定するのに役立つ可能性がありますが、利用されるケースは限定的です。
変形性腰椎症の治療は、まず保存療法(手術をしない治療)を第一選択として行います。
多くの場合、保存療法によって痛みや機能の改善を目指しますが、改善が見られない難治例や、特定の重篤な症状がある場合に限って外科療法(手術)が検討されます。
具体的な治療方針の柱は以下のようになります。
- 運動療法: コアスタビリティ(体幹の安定性)訓練、ストレッチ、段階的に負荷をかける抵抗運動などが、痛みや身体機能を改善するとして推奨されています。
- 理学療法と教育: 患者自身が病態を理解するための教育をはじめ、日常生活での姿勢指導や、無理のない範囲で徐々に活動レベルを上げていくことが推奨されています。
- 薬物療法: 痛みを和らげるためにNSAIDs(非ステロイド性抗炎症薬)や短期的な筋弛緩薬、必要に応じて神経の痛みに効く薬(神経障害性疼痛薬)が用いられます。ただし、副作用の適切な管理が必要です。
- 注射療法: 腰椎硬膜外へのステロイド注射などは、短期的には痛みの軽減と機能改善に有効であると報告されていますが、効果の持続性や効き目には個人差があることに注意が必要です。
- 手術の適応: 保存療法を続けても改善しない重度の痛み、神経の麻痺などの症状が進行している場合(進行性神経学的欠損)、あるいは背骨の不安定性や神経圧迫によって著しい機能障害が起きている場合に検討されます。
- 代表的な手技: 神経の圧迫を取り除く「神経根減圧術(椎弓切除や椎間孔の拡大)」や、背骨を固定して安定させる「脊椎固定術」などがあります。ただし、単純な腰痛のみを理由とした脊椎固定術の有効性は明確ではないとされています。
- 症状の経過と治療判断: 急性的な腰痛の多くは数週間で自然に軽快しますが、なかには痛みが慢性化し、機能障害が残るケースもあります。治療方針を決める上で極めて重要なのは、「重度の画像上の異常=重度の症状」とは限らないため、必ず患者の実際の症状(臨床像)を優先して治療法を決定するという点です。
- 日常生活での予防: 高いBMI(肥満)は腰椎の変性を進行させるリスク因子となるため、体重管理が強く推奨されます。また、体幹の筋肉を強化し、体の柔軟性を維持する運動習慣を持つことが、腰への負担を減らし機能を維持することにつながります。
変形性腰椎症の医学的な見通し(予後)については、以下の重要なポイントが挙げられます。
症状が現れた場合でも、多くの急性腰痛エピソードは数週間で自然に軽快(回復)するという良好な自然経過をたどります。
多くが短期で回復する一方で、痛みが3か月以上続くなど慢性化する患者も存在します。慢性化したグループでは、腰の運動機能などに障害が残存することがあるため、単に痛みを抑えるだけでなく「機能改善」を目標とした介入が重要になります。
後の見通しを考える上で非常に重要なのが、画像検査(レントゲンなど)での悪化が、必ずしも症状の悪化を意味しないという点です。
画像上で重度の変形(放射線学的変化)が確認されても、それが重度の臨床症状(強い痛みやしびれ)に直結するとは限りません。
そのため、治療方針や今後の見通しは、画像の変化だけで悲観するのではなく「実際の症状(臨床像)」を優先して判断すべきだとされています。
将来的な悪化を防ぎ、機能を維持するためには、患者自身による日常的な予防・管理が推奨されています。
- 体重管理: 高いBMI(肥満)は、画像上の変性を進行させるリスク因子となるため、適正体重の管理が推奨されます。
- 運動習慣: 体幹筋の強化や体の柔軟性を維持する運動を習慣づけることで、腰椎への負担が軽減され、長期的な機能維持に寄与する可能性があります。
変形性腰椎症の予防や悪化を防ぐための介入として、主に以下の2つの方法が有効とされています。
[1]K. Yong-Hing and W. H. Kirkaldy-Willis, “The pathophysiology of degenerative disease of the lumbar spine,” Orthopedic Clinics of North America, July 1983, doi: 10.1016/S0030-5898(20)31329-8.
[2]C. Cano-Gómez, J. R. de la Rúa, G. García-Guerrero, J. Juliá-Bueno, and J. Marante-Fuertes, “Physiopathology of Lumbar Spine Degeneration and Pain,” vol. 52, no. 1, pp. 37–46, Jan. 2008, doi: 10.1016/S1988-8856(08)70067-1.
[3]R. Rosadi, S. S. I. Wardojo, and M. Algifari, “Penatalaksanaan Fisioterapi Kasus Lower back pain e.c Spondylosis Lumbal; Studi Kasus.,” Jurnal ilmiah fisioterapi, vol. 5, no. 01, pp. 15–20, Feb. 2022, doi: 10.36341/jif.v5i01.2261.
[4]F. Beyer, P. Eysel, and J. Bredow, “The Diagnosis and Treatment of Degenerative Changes of the Lumbar Spine,” Deutsches Arzteblatt International, May 2025, doi: 10.3238/arztebl.m2025.0056.
[5]J. M. Shah, S. E. Wahezi, and K. Silva, “Lumbar Spondylotic and Arthritic Pain,” pp. 443–446, Jan. 2017, doi: 10.1007/978-3-319-50512-1_98.
[6]K. Middleton and D. E. Fish, “Lumbar spondylosis: clinical presentation and treatment approaches,” Current Reviews in Musculoskeletal Medicine, vol. 2, no. 2, pp. 94–104, Mar. 2009, doi: 10.1007/S12178-009-9051-X.
[7]M. Merkle, B. Wälchli, and N. Boos, “Degenerative Lumbar Spondylosis,” pp. 539–583, Jan. 2008, doi: 10.1007/978-3-540-69091-7_20.
[8]“A review on lumbar spondylosis and its ayurvedic correlation with katigraha,” Nov. 2025, doi: 10.5281/zenodo.17538884.
[9]A. Al-Mosawi, “Degenerative Lumber Spondylosis: An Educational Radiographs and Expert Therapeutic Recommendation,” World journal of radiology and imaging, vol. 1, no. 1, pp. 54–58, Nov. 2022, doi: 10.33140/wjri.01.01.07.
[10]S. Y. Lee, N. H. Cho, Y. O. Jung, Y. I. Seo, and H. A. Kim, “Prevalence and Risk Factors for Lumbar Spondylosis and Its Association with Low Back Pain among Rural Korean Residents.,” Journal of Korean Neurosurgical Society, vol. 60, no. 1, pp. 67–74, Jan. 2017, doi: 10.3340/JKNS.2016.0505.007.
[11]C. Pöckler-Schöniger and H. Wollanka, “[Pathophysiology, neurology and diagnostic radiology of degenerative diseases of the lumbar spine].,” Orthopade, vol. 37, no. 5, pp. 485–503, May 2008, doi: 10.1007/S00132-008-1262-0.
[12]Y.-H. K, “Pathophysiology and rationale for treatment in lumbar spondylosis and instability.,” La Chirurgia Degli Organi Di Movimento, vol. 79, no. 1, pp. 3–10, Jan. 1994.
[13]C. Pöckler-Schöniger and H. Wollanka, “Pathophysiologie, Neurologie und radiologische Diagnostik degenerativer lumbaler Wirbelsäulenerkrankungen,” Radiologe, vol. 47, no. 2, pp. 167–186, Feb. 2007, doi: 10.1007/S00117-007-1471-2.
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




