〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
大腿骨寛骨臼インピンジメント(FAI)とは?
公開日:2026/04/21
更新日:2026/05/13
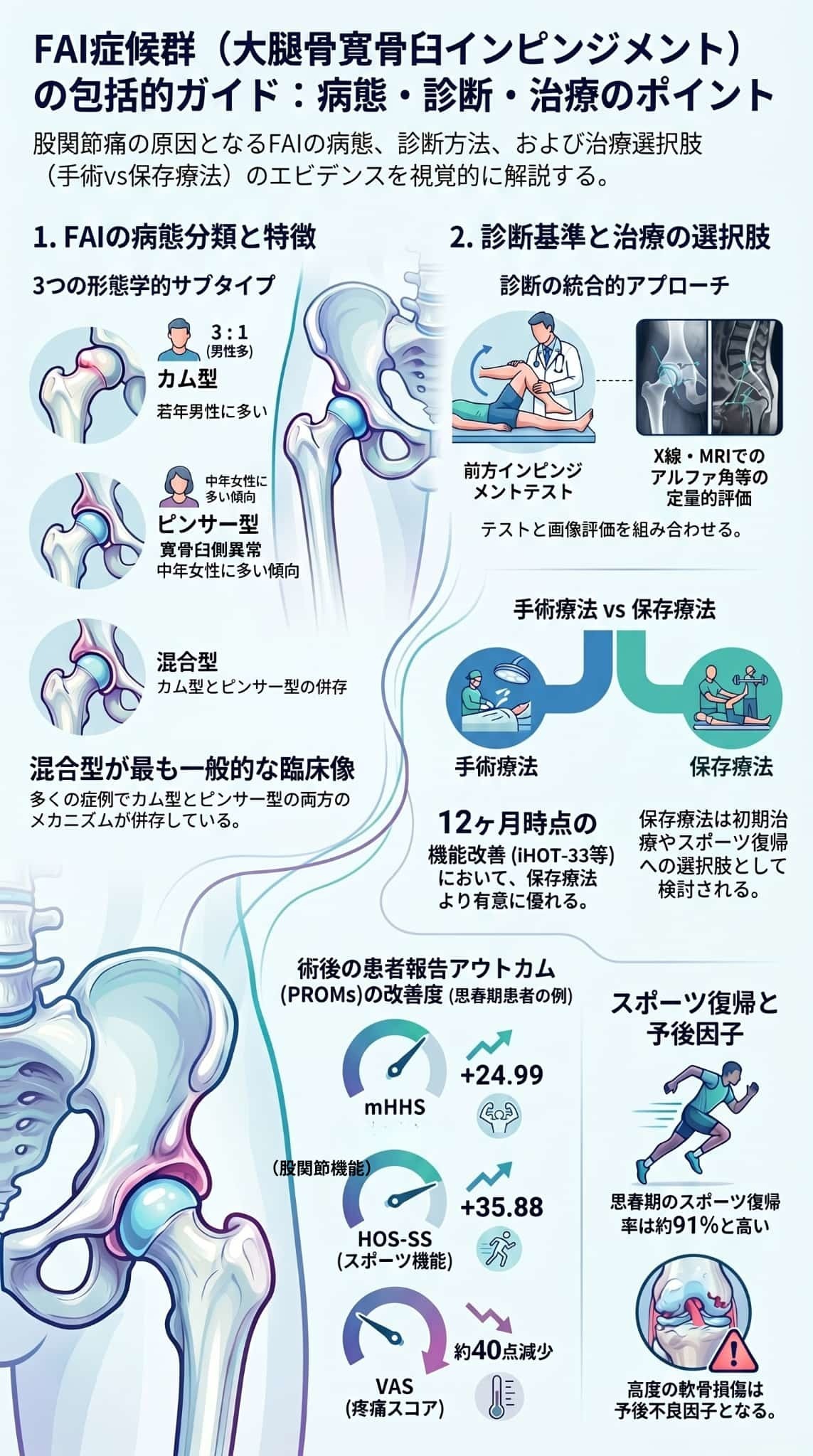
この資料は、股関節の骨が衝突して痛みが生じる大腿骨寛骨臼インピンジメント(FAI)について、その病態や治療法を専門的に解説したものです。
骨の形状によってカム型やピンサー型などに分類される仕組みや、画像診断と実際の症状を照らし合わせる重要性が述べられています。
治療に関しては、まず理学療法などの保存療法を優先し、改善が見られない場合に股関節鏡視下手術を検討するという段階的な指針が示されています。また、術後の高いスポーツ復帰率といった利点がある一方で、変形性股関節症への進行リスクや再手術の可能性についても客観的なデータに基づき言及しています。
最終的に、患者さん一人ひとりの年齢や関節の状態に応じた、慎重な治療選択が必要です。
目次
大腿骨寛骨臼インピンジメント(FAI)**は、大腿骨頭頸部(太ももの骨の付け根)と寛骨臼縁(骨盤の受け皿のフチ)が異常に接触し、股関節の痛みや機能障害を引き起こす病態です。
異常な骨の形態による機械的な衝突が関節唇(骨盤の縁の軟骨)や関節軟骨を傷つけ、長期的には変形性股関節症(OA)へ進行するプロセスとして理解されています。
FAIは主に以下の3つの形態学的サブタイプに分類されます。
- カム型(Cam型):大腿骨頭頸部が本来の球形を失い、前上方に骨性の隆起ができるタイプで、股関節を曲げたり内側に回したりした際に骨盤側と衝突します。若年男性に約3:1の比率で多く見られます。
- ピンサー型(Pincer型):骨盤の受け皿(寛骨臼)が過剰に大腿骨頭を覆ってしまうことで、運動時に早期に接触してしまうタイプです。中年女性により多く見られます。
- 混合型(Mixed型):カム型とピンサー型の両方が併存するタイプで、最も一般的な臨床像です。両方のメカニズムが作用するため、より複雑で広範囲な損傷を引き起こします。
- 保存療法:第一選択の治療であり、特に思春期の患者や軽症の患者に対して推奨されます。構造化された理学療法や活動制限などが含まれます。
- 外科的治療(主に股関節鏡視下手術):保存療法で効果が見られず、修復可能な関節唇や軟骨の病変がある患者が適応となります。外科的治療は、保存療法と比較して短期的には股関節の機能や痛みを統計学的に有意に改善することが示されています。特に思春期の患者においては、約91%という高いスポーツ復帰率と低い合併症率(1.2%)が報告されるなど顕著な改善を示します。一方で、約10%の再手術率や約7%の人工股関節全置換術(THA)への移行率も報告されています。
手術の予後不良因子として、高度な軟骨損傷、年齢の高さ、高BMI、およびTönnis grade 2以上(すでに変形性股関節症が進行している状態)などが挙げられます。また、カム型の形態は将来的な変形性股関節症のリスクを高めることが示されていますが、現状において無症候性の人に対する予防的な手術は推奨されていません。
大腿骨寛骨臼インピンジメント(FAI)の疫学について、主に3つの形態学的サブタイプ(カム型、ピンサー型、混合型)ごとに異なる人口統計学的パターンが見られます。全体的な特徴として、形態学的な異常は一般集団(無症候性の人々)においても高頻度で認められるという点が挙げられます。
各サブタイプの疫学的な特徴は以下の通りです。
- カム型(Cam型) 若年男性に多く見られ、その比率は約3:1と報告されています。症状のない(無症候性の)集団においても、カム型の形態を持つ人は**約25%**の割合で存在しています。
- ピンサー型(Pincer型) カム型とは対照的に、中年女性により多く認められる傾向があります。無症候性集団におけるピンサー型形態の有病率は非常に高く、**約67%**と報告されています。
- 混合型(Mixed型) カム型とピンサー型の両方が併存するタイプで、最も一般的な臨床像とされています。1,024例の患者を対象としたある系統的レビューでは、カム型456例、混合型151例、ピンサー型111例という内訳が報告されており、その臨床的な重要性が示されています。
これらの疫学データからわかる最も重要なポイントは、一般集団において形態異常が極めて高い割合で見つかるため、「画像診断上で形態異常が存在すること」が、必ずしも「症状を伴う疾患(症候性疾患)であること」を意味するわけではないという点です。
大腿骨寛骨臼インピンジメント(FAI)が身体の中で引き起こすメカニズム(病態生理)は、異常な骨の形態による**機械的な衝突(インピンジメント)**が基本となっています。
この衝突によって骨盤の縁にある軟骨組織(関節唇)や関節軟骨にダメージが蓄積し、最終的には変形性股関節症(OA)へと進行していくプロセスとして理解されています。
- カム型(Cam型)のメカニズム 大腿骨の付け根(大腿骨頭頸部)が本来のきれいな球形ではなくなっているため、股関節を曲げたり内側にひねったり(屈曲・内旋)した際に、前上方の骨の出っ張りが骨盤側の受け皿のフチ(寛骨臼縁)に激突します。これにより、関節唇に対しては引き裂くような力(剪断力)押しつぶす力(圧迫力)と剪断力の両方が生じます。この強い機械的ストレスによって、関節唇の断裂や軟骨の剥離(はがれ)が進行していきます。
- ピンサー型(Pincer型)のメカニズム 骨盤側の受け皿が太ももの骨を過剰に覆いすぎているため、関節を動かした際に、通常よりも早い段階で受け皿のフチが太ももの骨にぶつかってしまいます。これにより、挟み込まれる関節唇に対して強い圧迫力が生じます。長期的にこの状態が続くと、関節唇の変性や骨化(組織が骨のように硬くなること)が起こります。さらに、前方がぶつかることでテコの原理のような力が働き、衝突している側とは反対側(関節の後方)の軟骨にも損傷(contre-coup lesion:対側損傷)が生じる可能性があります。
- 混合型(Mixed型)のメカニズム カム型とピンサー型の両方のメカニズムが同時に作用します。カム型による「剪断力」とピンサー型による「圧迫力」の両方が関節に加わるため、単独のタイプよりもさらに広範囲かつ複雑なパターンの関節唇・軟骨損傷を引き起こします。
要約すると、FAIは単なる「痛み」ではなく、骨の形状の不適合が日常的な関節運動の中で特定の物理的ストレス(剪断力や圧迫力)を生み出し、それが徐々に関節内部のクッション組織(関節唇・軟骨)を物理的に破壊していくというメカニズムを持っています。
大腿骨寛骨臼インピンジメント(FAI)症候群の正確な診断には、単一の検査ではなく、病歴聴取、理学的検査、および複数の画像診断を統合的に評価することが不可欠です。
- 病歴の聴取: 典型的には、股関節を曲げる(屈曲)、内側に閉じる(内転)、内側にひねる(内旋)動作によって悪化する**前方鼠径部痛(足の付け根の痛み)**が主訴となります。
- 理学的検査: 診断において広く用いられるのが前方インピンジメントテストです。これは、検査者が意図的に患者の股関節を屈曲・内転・内旋させることで、前方に痛みが誘発されるかどうか(陽性かどうか)を確認するテストです。
- 単純X線撮影(レントゲン): 初期評価の第一選択となります。カム型形態の同定に用いる**「アルファ角(alpha angle)」や、ピンサー型の評価に用いる「外側CE角(LCE angle)」**などを用いて、骨の形態異常を客観的に定量化します。
- MRI / MRアルトログラフィー: レントゲンでは見えない軟部組織の評価に最も優れています。関節唇の断裂や軟骨の欠損範囲など、関節内部のダメージを直接可視化するために重要です。
- CT / 3D CT再構成: 骨の形態のより精密なマッピングや、高度な術前計画に用いられます。ソフトウェアと組み合わせることで、関節を動かした際に骨がどのように衝突するかを動的にシミュレーション(インピンジメントゾーンのマッピング)することも可能です。
大腿骨寛骨臼インピンジメント(FAI)の第一選択治療として行われる保存療法(非手術療法)には、主に以下の3つのアプローチが含まれます。
FAIの保存療法における中心となるのが、患者ごとに個別化・構造化された標的理学療法です。筋力や股関節の可動域を維持・改善することを目的としており、小規模な研究や症例報告では、理学療法によって関節の可動域や患者の主観的な評価(PROMs)が維持されることが示されています。
そのため、手術を検討する前に、まずは個別の状態に合わせた理学療法を試みることが推奨されています。
- ヒアルロン酸(HA)注射:非常に質の低いエビデンスではありますが、股関節の機能と痛みを改善する可能性が示唆されています。ただし、約4.3%の患者で注射部位の痛みが報告されています。
- 細胞ベース療法:機能と疼痛改善の可能性が示唆されていますが、研究の質にばらつきがあり、確実性は大きく制限されています。
- 多血小板血漿(PRP)注射:現時点の低品質なエビデンスにおいては、手術後のアウトカム改善とは関連がない(有効性が示されていない)と報告されています。
- これらの保存療法を行っても十分な効果が得られない(保存療法が失敗した)場合に、股関節鏡視下手術などの外科的治療への移行(エスカレーション)が検討されます。
- すでに変形性股関節症が進行している(Tönnis Grade 2以上)FAI患者に対しては、保存療法が有効であるかどうかを示すエビデンスは現在存在しておらず、今後の研究が必要とされています。
大腿骨寛骨臼インピンジメント(FAI)の外科的治療の主な目的は、異常な骨形態の矯正と、関節内(関節唇や軟骨)の病変の処置です。
現代の治療においては、主に以下の2つのアプローチが患者の状態に応じて選択されます。
現在、FAIに対する外科的治療の主流となっているのが、カメラ(内視鏡)と特殊な器具を用いて小さな切開で行う股関節鏡視下手術です。
- 適応: 保存療法(理学療法など)で改善が見られず、関節のひっかかりなどの機械的症状があり、かつ修復可能な関節唇や軟骨の病変がある患者に対して推奨されます。
- 効果: 保存療法と比較して、短期的には統計学的に有意な股関節機能と痛みの改善をもたらします。特に思春期の患者では非常に成績が良く、痛みの指標(VAS)が約40点減少するなど劇的な改善を示し、約91%という高いスポーツ復帰率と1.2%という低い合併症率が報告されています。
- リスクと限界: 軟骨損傷を伴うFAI患者を対象としたデータでは、**術後の再手術率が約10%、人工股関節全置換術(THA)へ移行する割合が約7%**と報告されています。
- 予後不良因子(手術成績が悪くなりやすい条件): 「高度な軟骨損傷(Outerbridge grade 3–4)」「向かい合う関節面の軟骨損傷(kissing lesions)」「関節唇を修復せず切除した場合」は、予後不良に直結します。
また、「すでに変形性股関節症が進行している(Tönnis grade 2以上)」「高BMI」「高年齢(特に40歳以上)」「同側の足の手術歴がある」といった患者要因も、手術の成功率を下げる因子として認識されています。
関節を大きく開いて直接目視で行う手術です。現在は特定の適応に限定して用いられています。
- 適応: 股関節鏡では対応が難しい複雑な骨盤の向き(寛骨臼バージョン)の異常、重度の変形、あるいは広範囲な展開と軟骨治療が必要な場合に選択されます。
- 効果とリスク: 骨の形態(アルファ角など)を正常範囲に大きく矯正できるメリットがありますが、合併症として**「異所性骨化(本来骨がないはずの筋肉などの組織に骨ができてしまう現象)」が18.2%から48%の高率で生じる**ことが報告されています。開放手術においても、40歳以上の年齢やBMI30以上の肥満、極端な骨の被覆異常は手術失敗のリスク因子となります。
現代の治療において、手術アプローチは「患者の選択」「変形の複雑性」「外科医の経験」に基づいて個別に決定されるべきとされています。
また、高度な軟骨損傷や進行した変形性股関節症を持つ患者においては手術の予後が不良であるため、手術の適応を慎重に評価する(あるいは股関節鏡視下手術を回避する)ことが推奨されています。
大腿骨寛骨臼インピンジメント(FAI)における保存療法と外科的治療(主に股関節鏡視下手術)の比較について、現在のランダム化比較試験(RCT)やメタアナリシスに基づくと、短期的には外科的治療の方が統計学的に優れた結果を示すものの、その臨床的な意義や確実性にはいくつかの限界があると結論づけられています。
具体的な比較のポイントは以下の通りです。
一部のRCTでは、手術が保存療法に比べてMCID(6.1点)をわずかに上回る6.8点の差を出したという報告もありますが、別のレビューでは両治療間に統計学的な有意差は認められなかったとも報告されています。
さらに、保存療法群に割り当てられた患者が、治療の途中で手術群に移行してしまう「クロスオーバー」の割合が高いことなど、研究方法の限界によりデータ自体の確実性が低下している点に注意が必要です。
したがって、単純にどちらが優れているかではなく、年齢、BMI、軟骨の状態といった個々の患者の要因を考慮して、リスクと利益のバランスを計算する必要があります。
大腿骨寛骨臼インピンジメント(FAI)の手術(主に股関節鏡視下手術)における術後の見通しは、全体的に痛みや機能の大幅な改善が期待でき、特に若年層において非常に良好です。
具体的な術後の見通しや長期的なリスクについて、いくつかのポイントに分けて解説します。
機能の回復やスポーツ復帰の見通しは非常に明るく、小児や思春期の患者では約91%という高い確率でスポーツに復帰しています。
データによれば平均して約7.4ヶ月で復帰できるとされていますが、焦りは禁物であり、筋力や関節の可動域の回復をしっかり測定した上で判断すべきであり、術後6ヶ月より前の早期復帰には注意が必要とされています。
症状は改善するものの、長期的には再手術などが必要になる可能性も残ります。
軟骨に病変がある患者のデータを統合すると、**再手術となる確率が約10%、人工股関節全置換術(THA)へ移行する確率が約7%**と報告されています。
10年間の長期フォローアップ調査では、THAへの移行率が2.5%〜32%と幅広く報告されています。
小児の場合でも全体の再手術率は8.6%であり、その主な理由は痛みの持続や再損傷です。
以下のような条件が当てはまる場合、術後の成績が低下したり、将来的な人工関節への移行リスクが高まることがわかっています。
- 関節のダメージ: 重度の軟骨損傷がある場合や、向かい合う軟骨同士が損傷(kissing lesions)している場合。
- 処置の仕方: 傷ついた関節唇を「修復」するのではなく「切除」してしまった場合。
- 病状の進行度: すでに変形性股関節症(OA)が進行している(Tönnis grade 2以上)場合。
- 患者側の要因: 40歳以上の年齢、高いBMI(肥満)、症状を抱えていた期間が長いことなどがマイナス要因となります。また、過去に同じ側の足(下肢)を手術した経験がある患者も、術後の満足度が低くなりやすいことがわかっています。
股関節鏡視下手術の合併症率は1.2%と非常に低く安全性が高いと報告される一方で、感覚麻痺が起きたり、画像上の変形性股関節症が進行するオッズ比が高まる可能性が指摘されています。
また、股関節鏡ではなく、関節を大きく開く「開放手術」を選択した場合には、18.2%〜48%という高い確率で「異所性骨化(筋肉など本来骨がないはずの組織に骨ができてしまう現象)」が起きるリスクや、8.7%の確率で変形性股関節症が進行するリスクが報告されています。
総じて、FAIの手術は高い確率で生活の質を向上させますが、軟骨の損傷度合いや年齢、体重などの個人的な要因によって長期的な見通しが大きく変わるため、事前の詳細な評価が非常に重要になります。
大腿骨寛骨臼インピンジメント(FAI)の手術(主に股関節鏡視下手術)による術後の治療効果は、全体として痛みの大幅な軽減と股関節機能の有意な改善をもたらすことが示されています。特に患者の年齢や関節の状態によって、期待できる効果に特徴があります。
- mHHS(修正Harris Hip Score:股関節機能の包括的評価):平均 +24.99点の有意な改善が報告されています。
- HOS-SS(Hip Outcome Score - Sports-Specific:スポーツ特異的評価):平均 +35.88点の大幅な改善が報告されています。
- VAS(Visual Analog Scale:疼痛スコア):約40点の減少(痛みの劇的な軽減)が報告されています。
ただし、この患者層では術後の再手術率が約10%、人工股関節全置換術(THA)への移行率が約7%となっており、手術前の関節のダメージの度合いが長期的な効果に影響を及ぼします。
大腿骨寛骨臼インピンジメント(FAI)の治療後、スポーツへの復帰は十分に可能であり、特に股関節鏡視下手術後のスポーツ復帰率は非常に高い水準にあることが報告されています。
- 思春期および小児の患者: 手術後の成績は非常に良好であり、症状の迅速な改善とともに約91%という非常に高いスポーツ復帰率が報告されています。
- 全体的な傾向: 別の系統的レビューのデータでは、術後25.8ヶ月の時点でのスポーツ復帰率が**84.6%**に達したことが報告されています。また、成人アスリートを対象とした研究でも、初回の手術から10年間にわたるスポーツ参加の状況や良好なアウトカムが評価されており、長期的な競技継続も期待できます。
スポーツに復帰するまでの平均期間は約7.4ヶ月と報告されています。
- 早期復帰のリスク: 焦りは禁物であり、術後6ヶ月より前のスポーツ復帰には注意が必要であると警告されています。
- 客観的な指標に基づく判断: スポーツ活動を再開・進行させるタイミングは、単なる「術後からの経過期間」で決めるべきではありません。段階的な股関節の筋力と可動域(関節の動かせる範囲)の回復をしっかりと測定し、その客観的な回復度合いに基づいて判断することが強く推奨されています。
- 個別化されたアプローチ: 正確な復帰のタイミングは、患者(アスリート)自身の状態や、行われた手術の具体的な内容、および各回復指標によって一人ひとり異なります。
手術を受けた場合でもスポーツへの復帰は極めて現実的ですが、焦らずに専門的なリハビリテーションに取り組み、筋力と可動域の確実な回復を確認しながら段階的に活動レベルを上げていくことが重要です。
大腿骨寛骨臼インピンジメント(FAI)と変形性股関節症(OA)の進行リスクについては、いくつかの重要な観点があります。
- 一部のデータでは症状や機能の改善が示されていますが、あるメタアナリシスでは、股関節鏡視下手術を受けたグループは対照群に比べて画像上のOAが進行するオッズ比が約6倍(OR 6.18)高かったという報告もあります。ただし、このデータはばらつきが大きいため解釈には注意が必要です。
- また、関節を大きく開く開放手術を受けたケースでは、術後に8.7%の確率でOAの進行が認められたと報告されています。
そのため、現代のベストプラクティスとしては、すでに進行したOAを伴う患者に対しては股関節鏡視下手術を回避することが推奨されています。
大腿骨寛骨臼インピンジメント(FAI)に関して、現在「世界的に統一された単一の正式なガイドライン文書」は存在しません。
しかし、複数の文献に基づくコンセンサスや現代のベストプラクティスとして、以下の原則が強く推奨されています。
特に思春期の患者や軽度の患者においては、構造化された理学療法と活動制限を含む「保存療法」を最初の治療戦略として試みることが推奨されています。
ガイドラインやレビューでは、思春期のFAI症候群に対しては常に保存療法を最初に試みるべきだとされています。
初期の保存療法が失敗(効果が不十分)であり、かつ修復可能な関節唇や軟骨の病変がある症状を伴うFAI患者に対して、外科的治療(主に股関節鏡視下手術)への移行が推奨されます。
ただし例外として、大腿骨頭すべり症(SCFE)に続発するケースでは迅速な外科的治療が必要です。
手術を検討するにあたっては、臨床検査に加えて、再現性のあるX線の指標(アルファ角など)やMRIによる軟骨・関節唇の評価を統合し、慎重に患者を選択することが強調されています。
高度な軟骨損傷、関節面同士の損傷(kissing lesions)、進行した変形性股関節症(高いTönnis grade)、高齢、高BMIなどの「予後不良因子」を持つ患者に対しては、外科的治療のリスクとメリットを極めて慎重に評価することが推奨されています。
特に、すでに進行した変形性股関節症を伴う患者に対しては、治療成績が悪く将来的な人工関節への移行リスクが高いため、股関節鏡視下手術を回避することが強く推奨されています。
提供された包括的レビューの「結論」は、これまでの議論の総括として以下のようにまとめられています。
- 手術および保存療法の長期的(10年以上)なアウトカム研究(特にOA進行やTHA移行率について)。
- 保存療法の標準化・最適化と、すでにOAが進行している(Tönnis Grade 2以上)患者に対する保存療法の効果検証。
- 年齢、BMI、軟骨損傷などを統合し、個別化された治療決定を可能にする「予後予測モデル」の開発。
- 確実性が著しく不足しているPRPやヒアルロン酸など、生物学的製剤の有効性に関する高品質な研究
- Andronic, O., Brenneis, M., Müller, L., Zindel, C., Scherr, J., Zingg, P. O., & Impellizzeri, F. M. (2022). No evidence exists on outcomes of non-operative management in patients with femoroacetabular impingement and concomitant Tönnis Grade 2 or more hip osteoarthritis: a scoping review. Knee Surgery, Sports Traumatology, Arthroscopy. https://doi.org/10.1007/s00167-022-07274-y
- Bajwa, A. S. (2022). What the papers say. Journal of Hip Preservation Surgery, 9(2), 124-127. https://doi.org/10.1093/jhps/hnac024
- Chiari, C., Kotz, R., & Hofstaetter, J. G. (2022). [Femoroacetabular impingement syndrome in adolescents-How to adivse? How to treat?]. Orthopade, 51(3), 194-202. https://doi.org/10.1007/s00132-022-04214-z
- Dixon, C. G., Tompkins, M. A., Treme, G., & Bauer, K. L. (2022). Arthroscopic Treatment for Femoroacetabular Impingement Syndrome in Adolescents: A Systematic Review and Meta-Analysis. Clinical Journal of Sport Medicine, 32(6), 589-597. https://doi.org/10.1097/jsm.0000000000001053
- Domb, B. G., Maldonado, D. R., Shapira, J., Meghpara, M. B., Rosinsky, P. J., Lall, A. C., & Duplantier, N. L. (2023). Ten-year survivorship, outcomes, and sports participation in athletes after primary hip arthroscopy for femoroacetabular impingement syndrome. American Journal of Sports Medicine, 51(9), 2289-2299. https://doi.org/10.1177/03635465231180305
- Freke, M. (2019). Clinical predictors of outcome following hip arthroscopy. Journal of Science and Medicine in Sport, 22(Suppl 1), S49. https://doi.org/10.1016/J.JSAMS.2019.08.260
- Geer, E. B., Shen, W., & Strohmayer, E. (2021). Femoroacetabular Impingement (FAI): Current Clinical Approaches. Current Physical Medicine and Rehabilitation Reports, 9(2), 83-93. https://doi.org/10.1007/S40141-021-00309-4
- Hassan, A. S., Rao, V., Davies, A., & Kasem, K. (2022). Open and arthroscopic management of femoroacetabular impingement: a review of current concepts. Journal of Hip Preservation Surgery, 9(4), 253-261. https://doi.org/10.1093/jhps/hnac043
- Klij, A. J., Waarsing, J. H., & Reijman, M. (2018). Editorial on 'Functional outcomes and cam recurrence after arthroscopic treatment of femoroacetabular impingement in adolescents'. Annals of Joint, 3, 62. https://doi.org/10.21037/AOJ.2018.06.03
- Kunze, K. N., Leong, N. L., Beck, E. C., Bush-Joseph, C. A., & Nho, S. J. (2019). Effect of prior ipsilateral lower extremity surgery on 2-year outcomes following hip arthroscopy for femoroacetabular impingement syndrome. Journal of Hip Preservation Surgery, 6(3), 269-277. https://doi.org/10.1093/JHPS/HNZ031
- Lindman, I., Öhlin, A., Desai, N., & Samuelsson, K. (2021). Evaluation of outcome reporting trends for femoroacetabular impingement syndrome- a systematic review. Journal of Experimental Orthopaedics, 8(1), 41. https://doi.org/10.1186/S40634-021-00351-0
- Lu, V., Tennyson, M., Zhang, H., Kahan, J., Thayaparan, A., Patel, R., ... & Horner, N. S. (2022). Hip Arthroscopy for the Primary Management of Femoroacetabular Impingement with Concomitant Chondral Lesions - A Systematic Review and Meta-Analysis. British Journal of Surgery, 109(Suppl 7), znac269.426. https://doi.org/10.1093/bjs/znac269.426
- Mahmoud, A. N., Makhni, E. C., Larson, C. M., & Mather, R. C. (2022). Arthroscopic hip surgery offers better early patient-reported outcome measures than targeted physiotherapy programs for the treatment of femoroacetabular impingement syndrome: a systematic review and meta-analysis of randomized controlled trials. Journal of Hip Preservation Surgery, 9(1), 6-17. https://doi.org/10.1093/jhps/hnac012
- Martin, R. L., Philippon, M. J., Christoforetti, J. J., Schroder, R. G., Carreira, D. S., & Kivlan, B. R. (2016). Radiographic outcomes following femoroacetabular impingement correction with open surgical management: a systematic review. Current Reviews in Musculoskeletal Medicine, 9(4), 411-418. https://doi.org/10.1007/S12178-016-9365-4
- Matar, H. E., Navalkissoor, S., & Berber, R. (2019). Femoroacetabular impingement in young adults: assessment and management. British Journal of Hospital Medicine, 80(10), 584-590. https://doi.org/10.12968/HMED.2019.80.10.584
- Mojica, E. S., Pennock, A. T., Rebolledo, B. J., & Polousky, J. D. (2022). Rate of Revision Hip Arthroscopy for Pediatric Femoroacetabular Impingement: A Systematic Review. The Journal of Hip Surgery, 6(1), 24-32. https://doi.org/10.1055/s-0041-1742280
- Mullins, A., Knapik, D. M., Evuarherhe, A., Jevsevar, D. S., & Chahla, J. (2022). PRP Is Not Associated With Improved Outcomes Following Hip Femoroacetabular Impingement Surgery: Very Low-Quality Evidence Suggests Hyaluronic Acid and Cell-Based Therapies May Be Beneficial—A Systematic Review of Biological Treatments. Arthroscopy, Sports Medicine, and Rehabilitation, 4(4), e1463-e1475. https://doi.org/10.1016/j.asmr.2022.05.002
- Narveson, J., Lehman, T., & Tompkins, M. (2018). Conservative treatment continuum for managing femoroacetabular impingement syndrome and acetabular labral tears in surgical candidates: a case series. The International Journal of Sports Physical Therapy, 13(6), 1032-1044. https://doi.org/10.26603/IJSPT20181032
- Öhlin, A., Ahldén, M., Lindman, I., Jónasson, P., Desai, N., Baranto, A., & Ayeni, O. R. (2018). Bilateral femoroacetabular impingement syndrome managed with different approaches: a case report. Open Access Journal of Sports Medicine, 9, 213-220. https://doi.org/10.2147/OAJSM.S162304
- Peters, C. L., Schabel, K., Anderson, L., & Erickson, J. (2015). Does the Nature of Chondrolabral Injury Affect the Results of Open Surgery for Femoroacetabular Impingement. Clinical Orthopaedics and Related Research, 473(5), 1615-1624. https://doi.org/10.1007/S11999-014-4039-2
- Ragab, A., Imam, M., & Gomaa, M. (2018). Results of arthroscopic treatment of femroacetabular impingement (FAI). Alexandria Journal of Medicine, 54(4), 361-365. https://doi.org/10.1016/J.AJME.2018.04.002
- Randelli, F., Banci, L., Favero, M., Aliprandi, A., & Randelli, P. (2022). Prognostic Pre-Operative Factor Influencing Hip Arthroscopy Outcomes for Femoroacetabular Impingement Syndrome: a Comprehensive Literature Review. Muscles, Ligaments and Tendons Journal, 12(2), 145-158. https://doi.org/10.32098/mltj.02.2022.02
- Rhon, D. I., Deyle, G. D., Gill, N. W., & Rendeiro, D. G. (2022). Nonoperative Care Including Rehabilitation Should Be Considered and Clearly Defined Prior to Elective Orthopaedic Surgery to Maximize Optimal Outcomes. Arthroscopy, Sports Medicine, and Rehabilitation, 4(1), e55-e60. https://doi.org/10.1016/j.asmr.2021.09.038
- Saito, M., Tsukada, S., Yoshida, K., Okada, Y., & Tasaki, A. (2021). Outcomes After Arthroscopic Osteochondroplasty for Femoroacetabular Impingement Secondary to Slipped Capital Femoral Epiphysis: A Systematic Review. Arthroscopy, 37(4), 1278-1289. https://doi.org/10.1016/J.ARTHRO.2020.12.213
- Spencer-Gardner, L., Eischen, J. J., Levy, B. A., Sierra, R. J., Engasser, W. M., & Krych, A. J. (2017). Hip arthroscopy results in improved patient reported outcomes compared to non-operative management of waitlisted patients. Journal of Hip Preservation Surgery, 4(1), 36-41. https://doi.org/10.1093/JHPS/HNW051
- Tejpal, T., Choudur, H. N., & Chow, L. (2021). Historical analysis of the diagnosis and management of femoroacetabular impingement prior to the year 2000: a systematic review. Journal of Hip Preservation Surgery, 8(1), 4-13. https://doi.org/10.1093/JHPS/HNAA055
- Yassin, M., Garti, A., Halperin, N., Robinson, D., & Agar, G. (2019). Does arthroscopic surgical management for femoroacetabular impingement syndrome have better functional outcomes than conservative management. Evidence-Based Practice, 22(5), 14-15. https://doi.org/10.1097/EBP.0000000000000393
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




