〒213-0002 神奈川県川崎市高津区二子1丁目7−17
リバーサイドマンション杉崎 102 二子新地駅 徒歩3分
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | ● | ─ |
| 15:00〜19:00 | ● | ● | ● | ● | ● | ● | ─ |
MRI検査で分かること:頚椎
公開日:2026/02/17
更新日:2026/02/18
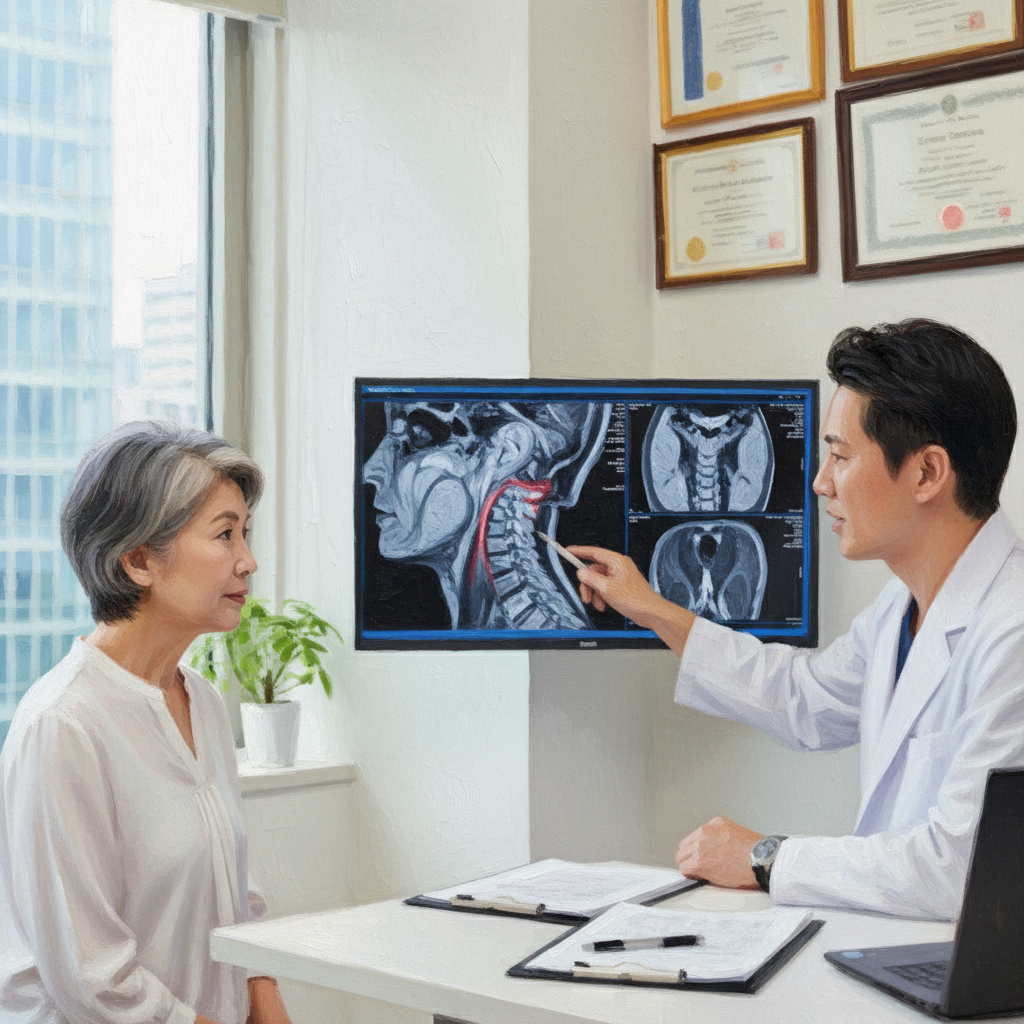
頸椎MRI画像における異常所見と実際の症状との複雑な関係性について、複数の研究を基に解説しています。
加齢に伴う変性疾患は無症状の成人にも非常に多く見られるため、画像上の異常が直ちに痛みの原因を意味するわけではないと強調されています。一方で、脊髄の圧迫や特定の信号変化といった指標は、症状の悪化や手術後の経過を予測する上で重要な判断材料となります。
結論として、画像診断のみに依存せず、臨床症状や神経学的検査と組み合わせた総合的な評価が、適切な治療方針の決定には不可欠です。患者に対しては、画像上の変化が必ずしも病気とは限らないという背景を伝えつつ、個別のリスクに基づいた慎重な経過観察を行うことが推奨されています。
目次
MRI検査で脊椎などに「異常」が見つかっても、実際には症状がないケースは非常に多く、それらは必ずしも病気や痛みの直接的な原因とは限りません。提供されたソースに基づき、無症状の人に見られるMRIの異常について詳しく解説します。
MRIで見られる脊椎の変性(加齢などによる変化)は、症状のない成人において非常に一般的です。これらの所見は、単なる「背景」として人口全体に広く存在していることが分かっています。
• 加齢との関連: 加齢に伴い、画像上の変性所見は増加します。例えば、椎体すべり症や脊柱管の狭窄などは、高齢になるほど頻繁に認められるようになります。
• 症状との乖離: 長期的な追跡調査では、MRI上の変性所見が進行しても、それが必ずしも新しい痛みや持続的な頸部痛の発症につながるわけではないことが示されています。
無症状であっても、特定のMRI所見がある場合は、将来的に症状(脊髄症など)を発症するリスクが高まる可能性があります。ある研究では、MRIで脊髄の圧迫が認められるが無症状である人のうち、22.6%がその後の経過観察中に症状を発症したと報告されています。
特に注意が必要とされる指標は以下の通りです:
• 脊髄内の信号変化: T2強調画像での高輝度変化や、さらに深刻な損傷を示唆するT1強調画像での低輝度変化。
• 脊髄の形態変化: 脊髄の断面積の減少(萎縮)や、強い圧迫、圧迫率の低下。
• 高度な変性: 複数のレベルにわたる信号変化や、重度の脊髄圧迫。
、MRIの所見だけで診断や治療を判断することの危険性を強調しています。
• 因果関係の不明確さ: MRIの異常と症状には相関関係が見られることもありますが、画像上の異常が症状の「直接の原因」であるという因果関係を証明することは困難です。
• 臨床診断との組み合わせ: 画像診断はあくまで補助的なものであり、実際の身体診察や神経学的検査の結果と照らし合わせて解釈することが不可欠です。画像と臨床症状が一致して初めて、その所見が症状の原因である可能性が高まります。
医療現場では、患者に対して以下のような説明を行うことが推奨されています:
• MRIで見られる変性所見の多くは、**「加齢に伴う自然な変化」**であり、痛みや麻痺の直接の原因ではない場合が多いことを伝えます。
• 画像上の異常があるからといって、必ずしも特定の結末(悪化など)を保証するものではないことを説明し、過度な不安を取り除くことが重要です。
• 症状がない、あるいは軽微な場合は、すぐに介入(手術など)を行うのではなく、慎重な経過観察(コンサバティブ・マネジメント)が妥当な選択肢となります。
MRIの異常は無症状の人にも頻繁に見られるものであり、「画像上の異常=治療が必要な病気」とは限らないという点が重要です。
MRIの所見の中には、症状の悪化や将来的な発症(特に変形性頸椎症性脊髄症:DCM)のリスクを予測できる特定の特徴がいくつか存在します。
症状の悪化を予測する主なMRIの特徴を以下に詳しく解説します。
脊髄内部の状態を示す信号の変化は、最も重要な予後予測因子のひとつです。
• T2強調画像での高輝度変化(T2 hyperintensity): 脊髄内の炎症や浮腫、脱髄などを示唆し、症状の悪化や無症状からの発症リスク、発症までの時期に関連しています。特に、複数レベルにわたる広範囲な信号変化は、より悪い結果と相関します。
• T1強調画像での低輝度変化(T1 hypointensity): T2の高輝度変化に加えてT1で低輝度が見られる場合は、より深刻または恒久的な損傷(壊死や空洞形成など)を意味します。これは、術後の回復の見込みが低くなることや、ベースラインの重症度が高いことに関連しています。
脊髄がどの程度圧迫され、形が変わっているかも重要な指標です。
• 脊髄断面積(Cross-sectional area)の減少: 脊髄の断面積が減少(萎縮)している場合、症状の悪化リスクが高まり、機能スコアの低下と独立して関連しています。
• 最大脊髄圧迫(Maximum spinal cord compression)と圧迫率: 圧迫の強さや、正常な脊髄の太さに対する圧迫部位の比率が悪化の予測に用いられます。
• 脊柱管の予備能(Torg比)の低下: 脊柱管そのものが狭い(管径の余裕がない)状態は、軽度の圧迫でも症状が出やすくなる要因となります。
脊椎の安定性も進行に影響を与えます。
• 分節性の不安定性(Segmental instability): 脊椎の節ごとのぐらつきがある場合、症状のない状態から症状が出る状態へと移行する特徴のひとつとされています。
MRIの画像所見単独で判断するよりも、以下の要素を組み合わせることで、より正確に将来の悪化を予測できると指摘しています。
• 臨床症状との一致: 神経学的検査(反射や筋力など)の結果とMRIの圧迫部位が一致している場合、その所見はより臨床的な意味を持ちます。
• 電気生理学的検査: 無症状の脊髄圧迫がある場合でも、誘発電位(SEP/MEP)などの異常を伴う場合は、将来的な症状発現のリスクが高まります。
重度の脊髄圧迫、脊髄内のT2高信号やT1低信号、脊髄断面積の減少、そして複数レベルに及ぶ変性などは、症状が悪化したり、手術後の回復が限定的になったりする可能性が高いことを示す重要なサインです。これらが見られる場合は、より慎重な経過観察や早期の介入検討が必要になることがあります。
無症状で脊髄圧迫(nonmyelopathic cord compression)が認められる場合、基本的には**慎重な経過観察(保存的マネジメント)**が行われますが、その頻度や内容は「将来的な症状発現のリスク」に基づいて判断されます。
具体的な経過観察のあり方について解説します。
臨床的な欠落(麻痺や明らかな症状)がない軽微な画像上の異常については、すぐに手術などの介入を行うのではなく、**保存的療法と定期的な監視(サーベイランス)**を行うことが妥当とされています。
• 臨床診察との照合: 画像上の異常が、実際の神経学的検査(反射、筋力、感覚など)の結果と一致しているかどうかを継続的に確認します。
• 患者教育: MRIで見られる変性所見の多くは加齢に伴う一般的なものであり、必ずしも痛みの直接原因ではないことを説明し、過度な不安を与えないように配慮されます。
特定の「ハイリスクな特徴」がある場合は、より頻繁、あるいは詳細な経過観察が必要となります。
• 高リスクなMRI所見: 強い脊髄圧迫、脊髄内の信号変化(T2高輝度やT1低輝度)、脊髄断面積の減少などが認められる場合です。
• 電気生理学的な異常: 誘発電位(SEPやMEP)などの検査で、画像上の圧迫が神経伝達に影響を与え始めている兆候がある場合、将来的な発症リスクが高まるため注意深く観察されます。
• 神経根症の合併: 脊髄圧迫に加えて神経根症の症状がある人は、脊髄症を発症するリスクが高まるという報告があります。
経過観察では、画像だけでなく複数の手法を組み合わせた「マルチモーダルなアプローチ」が推奨されています。
• 定期的な神経学的検査: 症状が新たに出ていないか、あるいは潜在的な悪化のサイン(反射の異常など)がないかを確認します。
• 高度な画像技術の活用: 従来のMRIでは捉えられない微細な構造変化を検出するために、拡散MRI(Diffusion MRI)などの定量的技術が用いられることもあります。
• 症状発現のタイミングの予測: ある研究では、無症状の脊髄圧迫がある人の約22.6%が、その後の経過観察中に症状を発症したと報告されており、特にT2高輝度変化がある場合は発症のタイミングやリスクに関連するとされています。
経過観察中、以下のような状況になった場合に、手術などの介入が検討されます。
• 症状の出現: 患者が自覚する症状(手指の使いにくさ、歩行障害など)が現れた場合。
• 臨床所見と画像の合致: 神経学的検査の異常部位とMRIの圧迫部位が一致し、臨床的に意味のある病変であると判断された場合。
無症状の脊髄圧迫に対する経過観察は、単に「様子を見る」だけでなく、画像・身体診察・電気生理学的検査を組み合わせ、個々のリスクプロファイルに合わせてフォローアップの強度を調整するプロセスであると言えます。
手術などの介入を検討すべき具体的な「サイン」は、MRIの画像所見と、実際の身体診察で見られる神経学的な異常が一致(整合)したときに現れます。
具体的に注意すべき症状のサインと、それに関連する画像上の特徴を以下にまとめます。
MRIで圧迫があっても無症状であれば経過観察となりますが、以下のような**「臨床的な欠落(神経症状)」**が現れた場合は、介入を検討する重要なサインとなります。
• 脊髄症(Myelopathy)の症状: 手足のしびれ、手指の巧緻運動障害(ボタンがけがしにくいなど)、歩行の不安定さなどの症状が実際に現れること。
• 神経根症(Radiculopathy)の合併: 腕の痛みや筋力低下などの神経根症状を伴う場合、無症状の脊髄圧迫から症状のある脊髄症へと進行するリスクが高まるとされています。
• 神経学的な異常所見: 医師の診察によって確認される反射の異常や筋力の低下などの「神経学的サイン」が認められること。
画像上で以下のような変化が認められ、それが症状と一致している場合は、手術を検討する有力な根拠となります。
• 脊髄内の信号変化(T1/T2):
◦ T2強調画像での高輝度変化が複数のレベルで認められる。
◦ さらに深刻な損傷(恒久的な損傷)を示唆するT1強調画像での低輝度変化が認められる場合。これは術後の回復が限定的になる可能性も示唆するため、タイミングの検討が重要です。
• 脊髄の形態学的悪化:
◦ 脊髄断面積の減少: 脊髄が萎縮(細くなる)している場合。
◦ 高度な圧迫: 脊髄の圧迫率が著しく低下している、または重度の脊髄圧迫が認められる場合。
• 画像上で圧迫があり、かつ誘発電位(SEPやMEP)などの電気生理学的検査で異常が認められる場合、将来的に症状が進行するリスクが高いため、介入を検討する判断材料となります。
• 脊椎に**分節性の不安定性(ぐらつき)**がある場合、症状を引き起こす力学的な要因となり得ます。
手術を検討する上で最も重要なのは、「画像上の病変部位」と「実際の症状が出ている部位」が一致していることです。画像に異常があっても、それが症状の原因であると臨床的に裏付けられて初めて、手術などの介入が適切な選択肢となります。
神経根症(腕の痛み、しびれ、筋力低下など)がある場合、最も注意すべきなのは、それが**「脊髄症(Myelopathy)」へと進行または移行するサイン**です。
MRIで脊髄の圧迫が認められるものの脊髄症の症状がない(無症状の)人のうち、神経根症を合併している人は、将来的に症状を伴う脊髄症を発症するリスクや、発症までのタイミングに関連していることが報告されています。
具体的に、神経根症に加えて以下のような症状(脊髄症の兆候)が現れないか注意深く観察する必要があります。
• **「ボタンがけがしにくい」「箸が使いにくい」「文字が書きにくい」**など、手指を使った細かい作業が不自由になること。
• これらは、神経根症による単なる腕の痛みとは異なり、脊髄そのものが障害され始めている重要なサインです。
• **「足がもつれる」「階段の上り下りが怖くなった」「歩行時にふわふわする」**といった歩行障害の兆候。
• 神経根症は主に腕に症状が出ますが、脊髄が圧迫されると足にも影響が及びます。
• 医師の診察によって確認される、深部腱反射の亢進などの神経学的異常。
• 神経根症による局所的な筋力低下だけでなく、より広範囲にわたる筋力の衰え。
MRIで脊髄圧迫がある無症状の患者を追跡した研究では、約22.6%がその後に脊髄症を発症しました。このとき、「神経根症の合併」は「脊髄内の信号変化(T2高輝度)」や「電気生理学的な異常」と並んで、発症リスクを高める予測因子のひとつとされています。
神経根症がある状態でこれらの新しい症状が現れた場合、画像上の圧迫部位と臨床症状が一致している(整合性がある)と判断され、手術などの積極的な介入を検討する根拠となります。
拡散MRI(Diffusion MRI)やその他の定量的な最新技術を用いることで、従来のMRIでは捉えきれなかった**「脊髄の微細な構造変化(microstructural changes)」**を詳細に把握できるようになります。
これらの技術によって判明する具体的な内容を解説します。
従来のMRI(T1/T2強調画像など)は、主に脊髄の形や明らかな信号変化を捉えます。しかし、拡散MRIなどの最新技術は、従来のMRIでは「異常なし」と見える初期段階であっても、組織レベルでの微細な損傷や変化を検出することが可能です。 これにより、変形性頸椎症性脊髄症(CSM)の極めて早い段階の病変を見つけ出すことができます。
最新技術は、以下のようなケースを特定するのに役立ちます。
• 初期の症状がある患者: 従来の画像では説明がつかない軽微な症状がある場合、その原因となる組織の変化を明らかにできる可能性があります。
• 潜在的な関与(Subclinical involvement): まだはっきりとした症状が出ていない段階でも、脊髄が受けているストレスや損傷の兆候を捉えることができます。
脊椎の変性は、初期と進行期で画像に現れる特徴が異なります。最新の拡散MRIや動的画像診断(Dynamic imaging)を用いることで、病期の進行度に応じた組織パターンの変化をより正確に評価できるようになります。
• 初期: 微細な構造変化が先行して現れます。
• 進行期: 脊髄の強い圧迫や断面積の減少、T1/T2信号の変化といった、よりはっきりとした形態的変化が主流となります。
これらの高度な画像技術は、単独で用いられるのではなく、臨床症状や電気生理学的検査(誘発電位など)と組み合わされます。これにより、**「その異常が本当に症状の原因なのか」**という判断の精度が高まり、手術のタイミングや経過観察の計画をより適切に立てることが可能になります。
拡散MRIなどの最新技術の最大のメリットは、「目に見える形(形態)の変化」が現れる前の「組織の質的な変化」を可視化できる点にあります。これにより、より早期の診断や、個々の患者の状態に合わせた精密なリスク評価が可能になると期待されています。
MRIで異常(特に脊椎の変性や脊髄の圧迫など)が出やすくなる要因、あるいはその異常が臨床的に意味を持つようになる要因として、加齢以外に以下の要素が挙げられます。
もともとの骨格として、脊髄が通る道(脊柱管)がどの程度広いかという**「脊柱管の予備能(Torg比)」**が影響します。脊柱管の予備能が低い(生まれつき管が狭い)場合、軽微な変性であっても脊髄への圧迫として現れやすくなり、症状の有無を分ける要因となります。
脊椎の節ごとのぐらつきである**「分節性の不安定性(Segmental instability)」**がある場合、MRIで異常が認められやすくなります。これは単なる加齢による摩耗だけでなく、背骨の支える力のバランスや動きの質に関連するメカニカルな問題です。
すでに他の神経症状がある場合、MRIの異常がより顕著に、あるいはリスクとして現れることがあります。例えば、神経根症(radiculopathy)を合併している人は、無症状の脊髄圧迫がある状態から、実際に症状(脊髄症)を発症するリスクが高まると報告されています。
従来のMRIでは捉えきれないような、**微細な構造の変化(Microstructural changes)**も要因となります。
• **拡散MRI(Diffusion MRI)**などの高度な画像技術を用いると、従来のMRIでは「異常なし」とされるような初期段階でも、脊髄内の微細な変化を検出できる場合があります。
• これらは「加齢」という言葉で片付けられない、組織レベルでの早期の病変を反映している可能性があります。
画像上の形だけでなく、神経の伝達機能そのものに異常がある場合です。電気生理学的検査(誘発電位など)で異常が見られる人は、MRI上の脊髄圧迫が症状へと進行するリスクやタイミングに影響を与えることが示されています。
MRIで「異常」として検出される背景には、年齢だけでなく、個人の解剖学的構造(管の広さ)、力学的な不安定性、神経の機能的な脆弱性などが複雑に絡み合っています。そのため、ソースでは「画像上の所見」と「実際の身体診察や神経学的検査」を組み合わせて判断することの重要性が繰り返し強調されています。
[1]J. K. R. Foscablo, J. D. Mata, I. Silverio, and R. Tangente, “Clinical and Radiographic Predictors of Deterioration in Mild Cervical Spondylotic Myelopathy: A Systematic Review,” May 2024, doi: 10.69472/poai.2024.10.
[2]Z. Kadanka et al., “Predictors of symptomatic myelopathy in degenerative cervical spinal cord compression,” Brain and behavior, vol. 7, no. 9, Aug. 2017, doi: 10.1002/BRB3.797.
[3]L. Tetreault, J. Dettori, J. Wilson, A. Singh, and A. Nouri, “Systematic review of magnetic resonance imaging characteristics that affect treatment decision making and predict clinical outcome in patients with cervical …”, [Online]. Available: https://journals.lww.com/spinejournal/fulltext/2013/10151/systematic_review_of_magnetic_resonance_imaging.10.aspx
[4]L. Hill et al., “Do findings identified on magnetic resonance imaging predict future neck pain? A systematic review.,” The Spine Journal, vol. 18, no. 5, pp. 880–891, May 2018, doi: 10.1016/J.SPINEE.2018.01.025.
[5]X. Yang, D. S. A. Karis, and C. L. A. Vleggeert-Lankamp, “Association between Modic changes, disc degeneration, and neck pain in the cervical spine: a systematic review of literature,” The Spine Journal, May 2020, doi: 10.1016/J.SPINEE.2019.11.002.
[6]J. Bednarik et al., “Presymptomatic Spondylotic Cervical Myelopathy: An Updated Predictive Model,” European Spine Journal, vol. 17, no. 3, pp. 421–431, Jan. 2008, doi: 10.1007/S00586-008-0585-1.
[7]X. Wang, Q. Tao, H. Liu, H. Lin, and H. Zhang, “A severity classification model of cervical spondylotic radiculopathy symptoms based on MRI radiomics: A retrospective study,” PLOS ONE, July 2025, doi: 10.1371/journal.pone.0327756.
[8]Wang, Tian, Peng, Zhang, Wang, and Zhang, “T1 mapping of the sagittal images of the cervical cord: a potential biomarker to predict the severity of cervical spondylotic myelopathy.,” Clinical radiology, 2025, doi: 10.1016/j.crad.2025.106974.
[9]A. Nouri et al., “The Relationship Between MRI Signal Intensity Changes, Clinical Presentation, and Surgical Outcome in Degenerative Cervical Myelopathy: Analysis of a Global Cohort,” Spine, vol. 42, no. 24, pp. 1851–1858, Dec. 2017, doi: 10.1097/BRS.0000000000002234.
[10]G. K. Harada et al., “Cervical Spine Endplate Abnormalities and Association With Pain, Disability, and Adjacent Segment Degeneration After Anterior Cervical Discectomy and Fusion.,” Spine, vol. 45, no. 15, Aug. 2020, doi: 10.1097/BRS.0000000000003460.
[11]S. Wang et al., “Magnetic Resonance Imaging-CCCFLS Scoring System: Toward Predicting Clinical Symptoms and C5 Paralysis.,” Global Spine Journal, pp. 21925682231170607–21925682231170607, May 2023, doi: 10.1177/21925682231170607.
[12]Z. Ma, Q. Ye, X. Ma, C. Chen, H. Feng, and Y. Zhang, “Correlation of imaging characteristics of degenerative cervical myelopathy and the surgical approach with improvement for postoperative neck pain and neural function: a retrospective cohort study,” Quantitative imaging in medicine and surgery, vol. 14, no. 6, pp. 3923–3938, June 2024, doi: 10.21037/qims-23-1481.
[13]T. Ando, “Diagnosis and management of cervical spondylosis,” Rinshō shinkeigaku Clinical neurology, vol. 52, no. 7, pp. 469–479, Jan. 2012, doi: 10.5692/CLINICALNEUROL.52.469.
ごあいさつ
長引いた痛みを一人で治すのは困難なことが多いです。
困ったときは自身で判断せずに適切な処置を受けるために専門家に相談しましょう。
もし、お近くにお住まいで、困っているならば、一度ひまわり接骨院までお問い合わせください。腰痛・坐骨神経痛の専門家の新幡が、ご相談に乗ります。
気軽にご相談ください。
新着情報・お知らせ
平常通り営業致します。
4・5・6は祝日の為、お休みになります。
29(水)は祝日の為、お休みになります。
お気軽にお問合せください

お電話でのお問合せ・相談予約
<受付時間>
月~土
9:00〜13:00 /15:00〜19:00
※日曜・祝日は除く
フォームは24時間受付中です。お気軽にご連絡ください。
- トップページ
ひまわり接骨院

住所
〒213-0002
神奈川県川崎市高津区二子1丁目7−17 リバーサイドマンション杉崎 102
アクセス
二子新地駅 徒歩3分
駐車場:近隣にコインパーキングあり。自転車・バイクは店舗前に駐輪場がございます。
受付時間
月~土
9:00〜13:00 /15:00〜19:00
定休日
日曜・祝日




